第2章 総論 3.医師、看護師、メディカルスタッフに知ってほしい口腔の知識と口腔ケア
公開月:2020年5月
国立長寿医療研究センター
歯科口腔先進医療開発センター長
角 保徳
本項では、医師、看護師、メディカルスタッフ向けの講演をベースに、最も反響の多い皆さんに知ってほしい口腔の知識と口腔ケアについて解説する。
1:超高齢社会の到来と医療の変革
主要国の高齢者人口比率の推移をみると各国とも高齢化は進展しているが、今や日本は世界に冠たる超高齢社会であり、このような社会構造の変化に医療も変革を余儀なくされる時代になった。2019年にはわが国の65歳以上の人口は、3,588万人となり、総人口に占める割合(高齢化率)も28.4%である。わが国の高齢化率は世界で最も高く、それに伴い要介護高齢者数は増加の一途をたどっている。高齢社会の人口構成の将来を予測すると、2024年には3人に1人が65歳以上となり、2055年には、国民の約4人に1人が75歳以上の高齢者になる。つまり、読者の皆さんが退職するまで間違いなく超高齢社会が続くことになる。従って、これからの医療は、高齢者を主体に考慮せざるを得ない。高齢社会の医療問題を考えてみると、500万人にならんとする認知症患者への対応が必要であり、今後の社会問題になる。また、わが国の全病院の外来患者の平均年齢は65歳、入院患者は75歳であり、すでに病院の医療は超高齢社会に対応している。更に、フレイル(虚弱)への対応、在宅医療の全国展開、終末期医療への対応が避けられない高齢社会の医療問題として上げられる1)。
このような社会の変化を受けて、「臓器主体の医療」から「生活を支援する医療」へと医療に対する評価は変化しつつある中で、命のやりとりからQOLが重要視されるようになってきた。かつては、医療の目的は延命・救命が主体で、医療従事者のみならず国民の間で「死」という絶対的価値観があり、その評価尺度は「平均寿命」だった。しかし、超高齢社会を迎えた現在では救命や延命よりも、QOLの維持向上や健康寿命を延伸すること、すなわち残された時間をいかに「意味のある人生」として送るかが重要視されるようになり、その評価尺度は「健康寿命」にシフトしてきている。平均寿命と健康寿命の差は、女性で約13年、男性で約9年であり、日本人は終末期の約10年間、要介護・要支援状態で暮らさざるを得ないということが、大きな社会問題になっている。高齢者の多くは、体の機能が衰退し、これに伴い、生活機能障害が生じ、口腔では口腔機能障害が生じる。高齢社会は、簡単に言うと「障害が普遍化する社会」であり、高齢者医療は生活機能障害への対応やQOLの確保が医療従事者に求められている。
「要介護高齢者の日常生活における関心事」を調べた報告では、特養、老健、病院など、どこでアンケート調査しても、高齢者の楽しみの第1位は「食事」である2)。高齢者の最大の関心であり問題点は「食べること」であり、口腔ケアを普及させて、それを支援することは極めて重要である。しかし、在宅寝たきり高齢者の口腔の自立度を調べた報告によると、食事が自分でできる人が半分、自分で歯磨きができる人は3分の1であり、多くの要介護高齢者が医師、看護師、メディカルスタッフの助けを求めている。すなわち、食事や口腔ケアを援助できる医療従事者は、非常に価値の高いサービスを高齢者に提供できるということがいえる。高齢者の最大の関心である「食べること」を支援する口腔ケアは重要な部分を担っている。それにもかかわらず、2004年の朝日新聞の社説で「病院は無歯科医村である」という記事が紹介された。現在、全国に約8,500の病院があるが、そのうち歯科を標榜している病院は、わずか15%であり、残りの85%の病院には歯科がなく、歯科医師がいない。すなわち、病院入院患者の多くは院内の歯科スタッフによる歯科治療や口腔ケアが受けられない状態である。入院している患者が、歯周病で歯が動揺したり、歯髄炎によって非常に痛い時に、病院に歯科医師がいないということは非常に大きな問題である。今後、「病院内での口腔ケアの推進」および「入院患者の口腔管理、歯科診療」を行う場として、病院歯科の整備・拡充は、国民の視点からも重要であろう。
2:要介護高齢者の口腔状態
超高齢社会を迎えて、介護あるいは支援を必要とする方々の数が増加している。2000年に介護保険が導入されたときは約218万人だった要介護・要支援者が、今や659万人に増加した。増加し続ける要介護・要支援者にどのような医療を提供するか、適切な日常生活を送ることができるようにどのようにお手伝いしていくか、それが私たち医療従事者に突き付けられた課題である。本項では要介護高齢者の口腔状態を紹介したい。
日本で寝たきりになる原因のトップは脳卒中である。脳卒中の方の急性期の口腔内所見では、汚れや歯肉の腫脹が目立つ。脳卒中による舌や頬筋の麻痺により食物残渣を上手く動かすことができず、麻痺側に溜まってしまう。さらに、三叉神経領域の麻痺により本人は食物残渣の存在に気が付かないので、そのまま放置されてしまう。また、手の麻痺により自力では十分な口腔清掃ができないことが多くある。さらに悪いことに、嚥下する筋肉群も麻痺し、咳反射、嚥下反射が低下し不顕性誤嚥による肺炎を併発することもある。脳卒中の影響などで口腔管理が難しくなり、病院も「無歯科医村」のような状態で歯科の適切な介入が得られない状態が長期間続くと、う蝕や歯周病が悪化したり、歯が折れて歯の根のみが残ってしまったり(残根)、極めてQOLが低下した状態になる。
高齢者は認知症に罹患しやすく、振り込め詐欺、運転事故、ゴミ屋敷、徘徊など認知障害に関連する社会問題が日々報道され、社会的に大きな関心が寄せられている。わが国で増加し続けている認知症では、認知機能の低下により自分の口腔状態が理解できずに放置したままで、口腔衛生状態が非常に悪化している場合がある。本症例は、レビー小体型認知症であり、自分で口腔ケア・口腔管理が出来ないために、口腔衛生状態が非常に悪化している。病気にならないのが不思議なくらい口腔内は汚れている。口腔内を診ようとしても、認知機能の低下から激しく抵抗したり、怖がったりすることも多く、口腔管理は困難を極める。
誤飲・誤嚥も大きな問題である。義歯、インプラント、クラウン(被覆冠)、脱落歯など、様々なものを誤飲、誤嚥してしまうことがある。誤嚥性肺炎で命を落とす症例もあるので、注意が必要である。要介護高齢者の他の口腔の問題点として、ドライマウスによる構音障害・嚥下障害、カンジダ性口内炎、廃用症候群による顎堤の消失、歯周病の悪化による動揺歯、口腔の不随意運動による口腔粘膜潰瘍、顎関節の脱臼など要介護高齢者の口腔内では多くの問題が見られ、医師、看護師、メディカルスタッフの皆さんにも対応が求められている。
3:薬物治療の副作用としての口腔症状
薬物治療の副作用として、口腔症状もしばしば発症するので注意が必要である。Ca拮抗薬は狭心症や高血圧の治療に多く処方されているが、副作用で歯肉が腫脹する場合がある(歯肉増殖症)。薬物性歯肉増殖症の発症や進展にプラークが関与していることが示唆されており、Ca拮抗薬の投与前から歯科医師・歯科衛生士による口腔管理を行えば、歯肉増殖は予防できる。発症しても歯肉増殖症が重篤でない場合は、口腔清掃、スケーリング、ルートプレーニング(歯根面の滑沢化)などの歯周基本治療によって症状は改善する。ビスフォスフォネート系製剤は、骨粗しょう症治療の第一選択薬であり、がんの骨転移などに対し非常に有効なため、多くの方々に使用されている。しかし、最近ビスフォスフォネート系製剤使用経験のある方が抜歯などの顎骨に刺激が加わる治療を受けると顎骨壊死が発生する場合がある。腐骨は口臭や誤嚥性肺炎の原因となり、患者のQOLは著しく低下する。ビスフォスフォネート系製剤投与前には抜歯等の外科処置を完了することや、定期的歯科検診・口腔衛生指導を徹底することにより口腔内の感染巣を減らす努力が必要である。医師、歯科医師、薬剤師が本疾患に対する理解を深め、相互連携のもと予防に軸をおいた対処が必要である。他に、免疫抑制剤を服用している方のカンジダ症や抗凝固剤(ワーファリン®など)の服用による口腔出血や関節リウマチの治療の第1選択薬である抗リウマチ薬の一種であるメトトレキサート(リウマトレックス®)の副作用による口内炎なども問題となっている。
本稿で紹介したような患者を読者の皆さんが直ちに診ることはないかもしれないが、このような状態に近い方は稀ではない。薬物治療の副作用として、口腔症状もしばしば発症するので、医師、看護師、メディカルスタッフの皆さんには入院患者の口腔内を1日1回は診ていただきたい。前述のような口腔に副作用を及ぼす薬物を使用するときは、口腔衛生状態の改善で副作用のリスクが減る場合があるので、歯科と連携することが重要である。
4:口腔と全身疾患との関係
口腔機能とADL、認知機能、栄養状態が相関関係にあることが判明している3)。さらに、口腔管理をすることはう蝕や歯周病などの口腔疾患を予防するのみならず、誤嚥性肺炎、心筋梗塞、脳梗塞、がんのリスクを減らす可能性があるので、要介護高齢者のみならず健康な人々にとっても重要である。以下に平成29(2017)年人口動態統計(確定数)による日本人の死因の上位4疾患(がん、心疾患、肺炎(誤嚥性肺炎を含めて)、脳血管疾患)と口腔の関係を解説する。
日本人の死因の第1位であるがんに関しては、48,275人の米国男性(40-75歳)を約18年追跡し、歯周病と各種がんの発症リスクの関係を調べた前向きのコホート研究がLancet誌に報告された。追跡期間中のがんの発症は5,720例中、歯周病患者では全がんの発症リスクが14%上昇、個別のがんでは、肺がん、腎臓がん、血液がんでそれぞれ36%、49%、30%も発症リスクが高いと報告されている4)。このことから口腔ケアによる歯周病の予防は発がんを減少させる可能性が考えられる。
日本人の死因の第2位である心疾患の関係について、歯周病は心疾患の発症率の上昇と関連すること、歯周病患者が歯周病を有しない者と比較して心疾患に罹患している者の割合が有意に高いことが報告されている5)。わが国における大規模な疫学調査では、歯周病を有する者は、有しない者と比較して冠動脈性心疾患に罹患している割合が有意に高いことが示されている6)。このことから口腔ケアによる歯周病の予防は心疾患を減少させる可能性が考えられる。また、心内膜炎と口腔に関しては、口腔ケアや歯石除去などにより口腔内細菌が血液を介して心臓の弁や心内膜に感染し組織を破壊することにより、種々の心機能障害、血栓症、梗塞症、塞栓症等を起こす。感染性心内膜炎の原因のうち約45%が口腔細菌であるという報告もあり、心疾患を持つ患者では口腔ケア処置の直前にポピドンヨードなどの口腔内消毒薬を使用し、菌血症の発生を抑制するとよい。歯科処置のための予防的抗生物質投与は、感染性心内膜炎の多くの症例を予防する可能性が低く、人工弁や特定の先天性心疾患を有する患者など、感染リスクが最も高いと推測される患者に限定すべきであるという、米国心臓協会(AHA)による改訂ガイドラインが示されている。
日本人の死因の第3位は肺炎(誤嚥性肺炎を含む)であり、肺炎による死亡のかなりの部分が誤嚥性肺炎と言われている。誤嚥性肺炎への対策は高齢者医療の最重要課題のひとつであり、高齢者の誤嚥性肺炎の原因は、①嚥下反射・咳反射の低下による誤嚥、②免疫機能の低下、③口腔内が汚れていること、が主なものである。嚥下反射・咳反射の回復や免疫機能を回復することは、高齢者に若返れと言っているのと同じで、ほぼ不可能である。しかし、口腔を清潔にすることは可能なので、口腔ケアの普及が重要となっている(図1)。
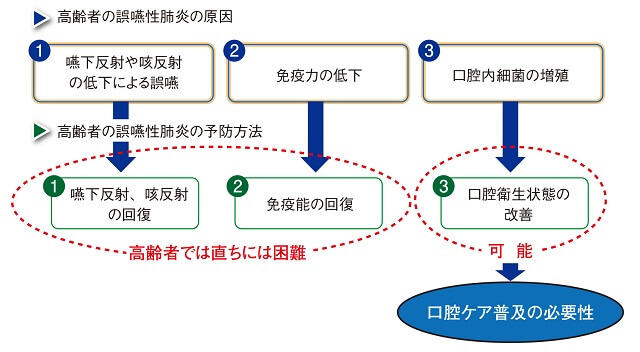
高齢者の誤嚥性肺炎の原因は、①嚥下反射・咳反射の低下による誤嚥、②免疫機能の低下、③口腔内が汚れていることが挙げられる。嚥下反射・咳反射や免疫機能を回復することは、ほぼ不可能である。口腔を清潔にすることは可能なので、口腔ケアの普及が重要となっている。
日本人の死因の第4位である脳血管疾患の関係については、大規模コホート研究で歯周病患者において未治療群は治療群に比較して脳血管疾患の発症数が多いことを報告している7)。また、わが国では歯周病患者を対象にした症例対象研究において、脳梗塞の一種であるラクナ梗塞部位数と歯槽骨吸収量に有意な相関関係が認められたと報告されている8)。また、歯周病と糖尿病患者の関係については、歯周病治療3-4か月後に統計学的に有意にHbA1cを減少させ、歯周病治療により糖尿病患者の血糖値が改善する可能性を示す報告がされている9)。
このように口腔管理・口腔機能向上は致死的である、がん、心疾患、誤嚥性肺炎、脳血管疾患を未然に防ぐとともに、高齢者の窒息、脱水および低栄養状態の予防に関わり3)、健康寿命の延長やQOL向上の観点からも極めて重要な課題である。口腔管理・口腔機能向上が普及することで患者のQOLが向上するのみならず、がん、心筋梗塞、誤嚥性肺炎、脳梗塞をはじめとする全身疾患が減少することで医療費も削減できると考えられる。
5:健康な方の口腔管理
前項では口腔ケアを行うことにより、がん、心筋梗塞、誤嚥性肺炎、脳梗塞をはじめとする全身疾患が減少することが示唆された。月刊誌『プレジデント』の2012年11月12日号に「『健康』の後悔トップ20」について、55歳-74歳までの男女1,000人にアンケート調査をした結果が掲載され、その声の第1位は「歯の定期検診を受ければよかった」であったと紹介されている。年齢を重ねるに従い、口腔ケア・口腔管理の重要性が身にしみて感じられるということであろう。口腔管理をすることはう蝕や歯周病などの口腔疾患を予防するのみならず、誤嚥性肺炎、心筋梗塞、脳梗塞、がんのリスクを減らす可能性があるので、患者だけでなく、健康な皆さんにとっても重要である。本項では、要介護高齢者の口腔ケアを行う前に、健康な方自身の口腔ケア・口腔管理について解説したい。
口腔の機能は、消化機能(食べ物を咀嚼する)、コミュニケーション(正しく発音する)、また審美(顔の形を整える)、発育(顎の発育を助ける)などであり、人にとってとても重要な働きをしており、これらを総合して口腔という臓器を作っている。
高齢患者の中では、「残っている歯が邪魔だから抜歯をして総義歯を作ってほしい」という患者も見受けられる。しかし、義歯の咀嚼効率について、是非皆さんに知っておいてほしい事実がある。歯が28本全て揃っている人の咀嚼効率を100%として、総義歯の人のそれを比較すると約20%しかなく、総義歯の患者では健常者の2割程度しか噛めないので、極めてQOLの低い状態となる。結論は、皆さんは義歯に期待してはいけないということ、そして歯は残さなければいけないということである。
歯を失う主な原因は、う蝕、歯周病などがあるが、近年う蝕は激減しており、歯周病が主流となっている。歯周病は、歯を支えている組織が破壊される疾患である。しかし、歯周病では初期では痛みがないために多くの症例で放置されてしまい、気がついたときには手遅れとなり、歯周病の進行により歯を無くしてしまうというのが現状である。歯数が減ると食べる力が低下し、全身の健康を障害するのみならず非常にQOLが落ちる。
歯周病の原因は歯や歯肉溝のプラークなので、どのような病気でも原因除去が極めて重要である。結論として、健康な方の歯と全身の健康を守るためには、1日4回のブラッシング(1回5分を目処)、歯間部の清掃を併用(フロス、歯間ブラシ)、50歳を過ぎたら電動歯ブラシを使用する、かかりつけ歯科医師に定期検診にいくことをお勧めしている(図2)。
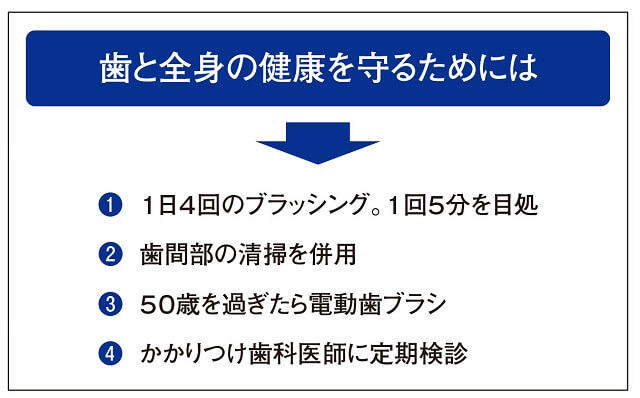
がん、心筋梗塞、誤嚥性肺炎をはじめとする全身疾患、歯周病をはじめとする口腔内疾患にならないために、4つの習慣を推奨している。
6:要介護高齢者の口腔ケア
歯科口腔先進医療開発センターでは、要介護高齢者の口腔ケアについて標準化した口腔内ケアとしての「5分でできる口腔ケア:"口腔ケアシステム"」、専門的口腔ケアとしての「水を使わない口腔ケア」のシステム化を完了し、普及活動を行っている。口腔外ケアとして、口腔・顔面マッサージおよび化粧・整容療法を開発しているが、これらは他項に譲る。
7:まとめ
高齢者のQOL維持には、楽しく安全で美味しい食事による栄養摂取、口腔疾患の予防、口腔機能の維持が不可欠である。口腔ケアは、単に口腔を清潔にするのみではなく、誤嚥性肺炎などの全身疾患を予防し、「食べる」ことの楽しみを与え、生きる力の源として高齢者のQOLに直結し、高齢者の全身疾患の改善や健康増進に向けた医療の一環と考えられるようになってきた。今後、医療、看護・介護の現場で、チームアプローチによる口腔ケアの普及が強く望まれる。口腔ケアを普及させることで健康寿命が延伸して、場合によっては医療・介護費が減り、社会経済効果が期待できるということで、私たちは口腔ケアの普及活動を行っている。
文献
プロフィール

- 角 保徳(すみ やすのり)
- 国立長寿医療研究センター
歯科口腔先進医療開発センター長 - 最終学歴
- 1981年 東京医科歯科大学歯学部卒 1985年 名古屋大学大学院医学研究科修了(医学博士)
- 主な職歴
- 1986年 名古屋大学医学部助手 1990年 名古屋大学医学部講師、小牧市民病院歯科口腔外科部長 2004年 国立長寿医療センター先端医療部口腔機能再建科医長 2011年 国立長寿医療研究センター歯科口腔先進医療開発センター歯科口腔先端診療開発部部長 2014年 同・歯科口腔先進医療開発センターセンター長 現在に至る 日本老年歯科医学会評議員、専門医・指導医、日本口腔外科学会専門医・指導医、Geriatric Medicine 編集アドバイザー 客員教授 岡山大学、徳島大学、松本歯科大学、岩手医科大学、鹿児島大学 非常勤講師 東京医科歯科大学、鶴見大学、昭和大学、徳島大学、東京歯科大学
- 主な著書
- 「超高齢社会のための専門的口腔ケア 要介護・有病者・周術期・認知症への対応」医歯薬出版(2017年)「一からわかる抜歯の臨床テクニック 第2版」医歯薬出版(2017年)、「臨床口腔外科学 一からわかる診断から手術」医歯薬出版(2016年)、「プロフェッショナルシリーズお年寄りに優しい治療・看護・介護 8」医学と看護社(2013年)、「歯科医師・歯科衛生士のための専門的な口腔ケア~超高齢社会で求められる全身と口腔えの視点・知識~」医歯薬出版(2012年)、「新編5分でできる口腔ケア―介護のための普及型口腔ケアシステム」医歯薬出版(2012年)、「一からわかる抜歯の臨床テクニック」医歯薬出版(2008年)、「一からわかる口腔外科疾患の診断と治療」医歯薬出版(2006年)、「5分でできる口腔ケア:介護のための普及型口腔ケアシステム」医歯薬出版(2004年)
※筆者の所属・役職は執筆当時のもの
PDFダウンロード
