特定健診・特定保健指導
公開日:2016年7月25日 14時00分
更新日:2024年2月27日 10時44分
わが国においても、食生活の変化と運動不足により、メタボリックシンドロームの人が増えています。今後、高齢化と生活習慣病のさらなる増加により、医療費が大幅に増加する見こみです。このような状況から、生活習慣病になる人をひとりでも減らすために、平成20年度から予防を重視した制度(特定健診・保健指導)が始まりました。
特定健診・保健指導の実施責任者は、医療保険者です。あなたの保険証に記載されているところです。40~74歳の加入者に対して、国民健康保険(市町村等)、健保組合、共済組合、協会健保などの各保険者が実施主体になります。
予防重視の健診・保健指導
これまで健診は、異常者を発見して、精密検査や治療につなげることが目的でした。しかし、生活習慣病を減らすためには、病気になる前の対策が重要です。予備群や軽症でまだお薬を必要としない人に対してもしっかり働きかけ、生活習慣病にならないようなしくみが特定保健指導です。健診結果が教えてくれる、体の中の変化に耳を澄まし、生活を見直すことのお手伝いをします。
特定健診とは?
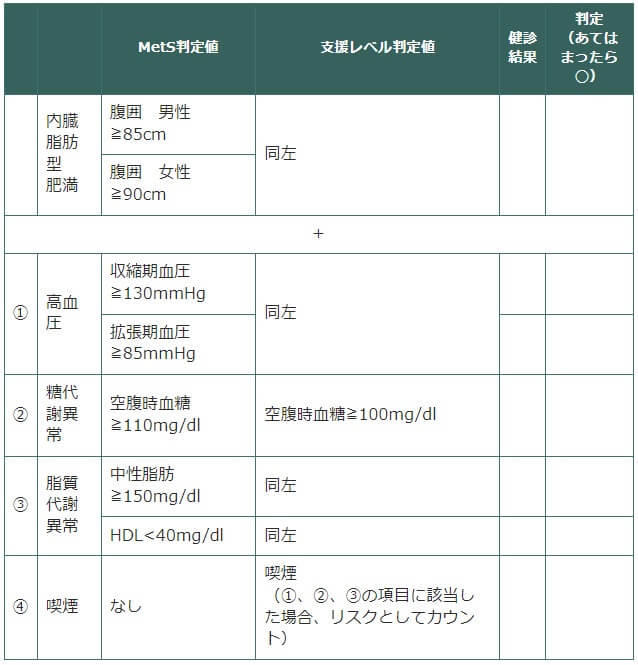
特定健診ではメタボリックシンドロームの項目を中心とした健診をおこない、生活習慣改善の必要性に応じて保健指導をおこないます。健診項目には腹囲がはいります。内臓脂肪型肥満の上に、血糖や血圧・脂質が予備群以上の場合や喫煙等の動脈硬化リスクがいくつ重なっているかに応じて、保健指導を実施することになります(表)。メタボの判定と、若干異なる点があることに注意します。
健診結果により、リスクが多いほうを「積極的支援」として6か月間の継続的な保健指導を、リスクが少ないか、65歳以上では「動機付け支援」をおこないます。
メタボ判定
腹囲が男性85cm、女性90cmを超え、①高血圧②糖代謝異常③脂質代謝異常の3つのうち2つ以上にあてはまるとメタボリックシンドロームと診断します。
支援レベル
動機付け支援
腹囲が男性85cm、女性90cmを超え、①高血圧②糖代謝異常③脂質代謝異常④喫煙の4つのうち、1つにあてはまるとメタボリックシンドローム予防のため、「動機づけ支援」をおこないます。
積極的支援
腹囲が男性85cm、女性90cmを超え、①高血圧②糖代謝異常③脂質代謝異常④喫煙の4つのうち、2つ以上にあてはまるとメタボリックシンドロームのリスクが多いと判断し、「積極的支援」をおこないます。
特定保健指導とは?
保健指導といっても、「あれを食べちゃダメ!」「運動しなさい」のような指示的なものではなく、受診者本人がみずからの生活の中でできる改善ポイントを、保健指導者といっしょに考え、行動に移せるように応援します。自らの健康を守るのは自分自身ですが、医師・保健師・管理栄養士といった専門職がそのお手伝いをします。
健診・保健指導の効果を検証
新制度では、医療保険者に対して、健診受診率、保健指導実施率、メタボ該当者・予備群の減少率などの指標で、保健事業の評価をおこないます。
健診受診率が低いということは、それだけ見落としている人が多い可能性があること、保健指導実施率が低いということは、それだけ生活習慣改善サポートができていない可能性があることを示しています。多くの方に積極的に参加してほしい健診です。
