骨粗鬆症 -転倒などによる骨折が寝たきり・要介護につながる-
公開日:2019年4月15日 12時50分
更新日:2025年5月20日 13時26分
こちらの記事は下記より転載しました。
折茂 肇(おりも はじめ)
公益財団法人骨粗鬆症財団理事長
人口統計からみたわが国の現状
平成28(2016)年の統計によるとわが国の人口構成は65歳以上の割合が27.3%を占める超高齢社会となっており、そのうち前期高齢者は13.9%、後期高齢者は13.3%であった。この人口構成の割合は、2065年には2.6人に1人が65歳以上、4人に1人が75歳以上になると予測されている。日本人の平均寿命は男性80.98歳、女性87.14歳(2016年)といずれも80歳を超えている。健康寿命は、日常的・継続的な医療や介護に依存しない期間を指すが、同年の健康寿命は男性72.14歳、女性74.79歳と、健康寿命と平均寿命の差(不健康な期間)は、それぞれ8.84年および12.35年であった。男女ともに、この期間に入院や要介護となることで、生活の質、すなわちQOL(Quality of Life)の低下を来たす。
平成28(2016)年の国民生活基礎調査(厚生労働省)では、寝たきりや自立した生活ができない要介護状態となった原因の多くは、脳血管障害や認知症であるが、関節疾患や骨折・転倒が原因となっている場合も多い。特に女性では、両者の合計が1位となっている。高齢者が転倒・骨折する背景には、骨粗鬆症があり、特に脚の付け根の骨折、すなわち大腿骨近位部骨折の受傷は増加の一途をたどっている。超高齢社会のわが国では、この骨粗鬆症による骨折を防ぐことが重要な課題である。
骨粗鬆症とは?:骨は生きている
骨粗鬆症は、「骨強度の低下を特徴とし、骨折のリスクが増大しやすくなる骨格疾患」と米国の国立衛生研究所(NIH)によって定義されている。腰椎または大腿骨頸部のいずれかで骨粗鬆症と判断されたものを骨粗鬆症ありとした吉村らのコホート調査によると、わが国の患者数は男性300万人、女性980万人(計1,280万人)と推定されている1)。
骨は非常に硬い生体物質であるが、その骨の強度が低下して骨折リスクが増大するとはどのようなことであろうか?このような疑問が、この疾患の話題がテレビや新聞などで取り上げられるたびに患者や一般の医師から寄せられてくる。「骨は硬くて丈夫なもの」という骨の外見にとらわれた見方がこの疾患に対する誤解を与えているのだろう。
骨の表面や内部には骨特有の細胞、すなわち新しい骨を形成する骨芽細胞や旧(ふる)くなった骨を壊す破骨細胞、その両者の細胞の活動を司令塔となって調節する骨細胞があり、骨格の新陳代謝が常に行われているのである。誕生から成人となるまでの間、骨は太く、長く成長し続ける。ここでは、骨芽細胞を中心とした骨形成が行われ、成人の身体を支え、内臓を守る役割を担っていけるように骨の量を最大値(ピーク・ボーン・マス)になるまで増やす(図1)。
成人となった後は、いずれの部位の骨においてもその形状や強度を維持するために、旧くなった骨やストレスや衝撃などで弱くなったり折れたりした骨を壊し(骨吸収)、新しい骨を形成していく骨リモデリングが、破骨細胞や骨芽細胞の働きによって行われている。
高齢となった時はどうであろうか?女性の場合は、生涯の骨の量の変化と並行して、体内のエストロゲン量が増減している。すなわち、第二次性徴の後、骨は急激に増加し、一定のレベルに達した後、閉経とともに骨の量が低下する(図1)。女性ホルモンであるエストロゲンが、骨の量を調整しているといっても過言ではない。
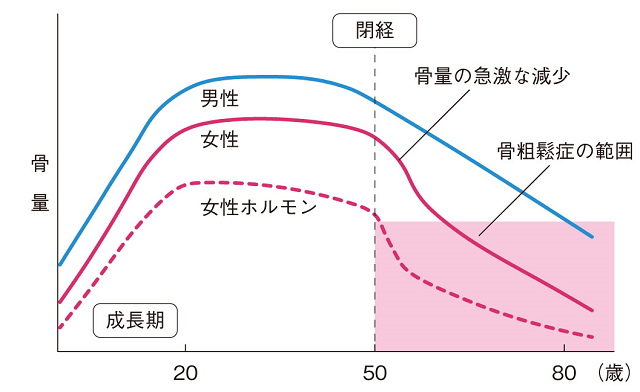
現在、女性ホルモンは次のようなメカニズムを介して骨に作用していることが明らかにされている。すなわちエストロゲンは骨芽細胞に直接作用し、分化や増殖を促進、RANKL(Receptor Activator of NFκB リガンド)のデコイ受容体として作用するOsteoprotegerin(OPG)の発現を促進して、破骨細胞の分化・活性を抑制する。また、破骨細胞に対してエストロゲンは低酸素誘導因子のHIF1αを抑制することによって破骨細胞の機能を抑制するとともに、骨吸収に関与するサイトカイン(IL-6やTNFαなど)の発現を抑制している2)。したがって、閉経となって体内のエストロゲンが減少すると、破骨細胞の活性を制御することが困難となり、その活動が活発となることで、今まで維持されてきた骨リモデリングの骨吸収・骨形成のバランスが崩れ、全身の骨の量が低下していく。
男性においても、体内で男性ホルモン(アンドロゲン)がエストロゲンに変換され、骨リモデリングを調整しているが、女性に比較してそのレベルの低下が緩慢であることより、60~70歳となって初めて骨リモデリングのバランスが崩れ、骨の量が低下する。また、男性では成長期に獲得し、最大となる骨の量が女性に比較して多いことより、結果として骨粗鬆症になりにくい、または骨折を起こしがたいのではないかと考えられる。実際、大腿骨近位部骨折の受傷数は、女性と比較しておよそ3分の1である。さらに男性の場合は、前立腺がんや慢性閉塞性肺疾患(COPD)、ステロイドの服用など、続発性の骨粗鬆症の占める割合が多いのが特徴である。
さらに最近の研究では、骨の内部に存在する骨細胞が分泌するスクレロスチンが、重力や運動などのストレスを骨に必要な強度のシグナルとして破骨細胞や骨芽細胞へ伝達し、骨リモデリングの指示を出していることが明らかとなった3)。加えて、従来から骨に必要な栄養素として唱えられているカルシウムやビタミンDについても、成長期はもとより、成人~壮年に至るまで重要な働きを行っていることがわかってきている。たとえば、カルシウムの不足はPTH(副甲状腺ホルモン)の分泌を介して骨の吸収を促進することで血清カルシウムの上昇を促すが、そのことが骨から血管、脳などの軟部組織あるいは個々の細胞の中へのカルシウムの流入を起こし、細胞の情報伝達に重大な障害を起こし細胞死を起こすことがある。カルシウムの不足がかえって軟部組織や細胞内部でのカルシウム過剰を引き起こすので、「カルシウムパラドックス」と命名されている(図2)。
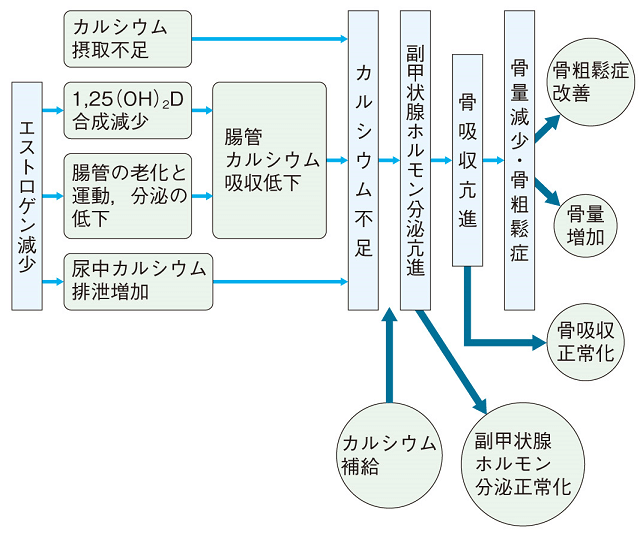
出典: 藤田拓男、5.1 カルシウム、最新骨粗鬆症、pp485、
財団法人骨粗鬆症財団企画・編集、ライフサイエンス出版、1999
カルシウムのとり過ぎを心配することより、いかに十分量のカルシウムを毎日摂取するかがより重要である。日々の十分なカルシウムの摂取は骨粗鬆症に対して有効なだけでなく、カルシウムパラドックスの解消を介して高血圧、動脈硬化、認知症、糖尿病、免疫異常、悪性腫瘍などの広い範囲の老年病に有効である可能性がある。
骨粗鬆症と身体活動:サルコペニア
一方、身体を支えているのは骨であるが、その身体を動かしているのは、骨と骨をつなぐ関節とその骨と関節の周囲を取り巻く筋肉である。筆者が1987年から5年ごとに調査してきたわが国における大腿骨近位部骨折の全国調査で、要介護の原因となる大腿骨近位部骨折が増加の一途をたどっている理由のひとつに、75歳以上の高齢者が増えてきていることが挙げられる(図3)。
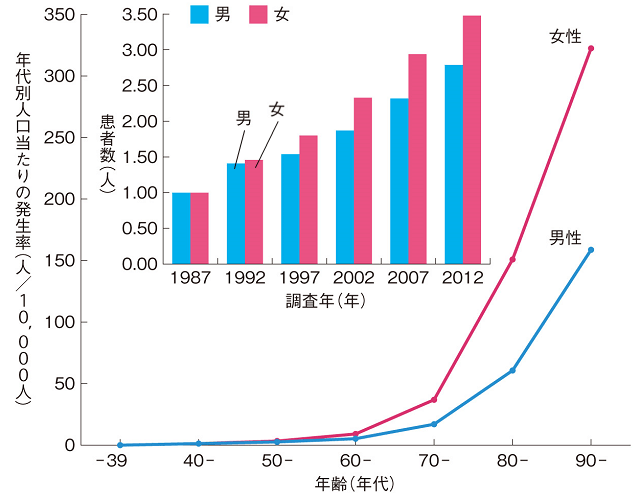
Orimo H., Yaegashi Y, et al, Osteoporosis Int, 2016; 27:1777-1784より筆者作成
人間は加齢とともに骨が脆弱化するが、近年の研究で、加齢とともに筋肉量が減少し、筋力が低下し、サルコペニア(加齢性筋量減少症)となり、運動能力や身体機能の低下を伴う運動器の障害に至ることが明確にされてきた。地域住民コホートで行った吉村らの調査では、60歳以上の男性の8.5%、女性の8.0%がサルコペニアであった。その割合を参考にするとわが国のサルコペニアの患者数は、約300万人と推定される4)。サルコペニアでは、筋力の低下により、一般道路の歩行や階段の昇降にも支障を来たし、行動範囲が狭められてくる。その結果、骨に伝わる重力の刺激が減弱することにより、骨の脆弱化が促進される。さらにこのような身体機能の低下が、転倒なども起こしやすいことも明らかになってきた。運動不足による骨脆弱化に加え、転倒リスクも増大することが、大腿骨近位部骨折の増加につながっている可能性は高い。
骨粗鬆症と生活習慣病
高齢者では、脂質異常症、高血圧、糖尿病、腎臓病、COPDなど、生活習慣とともに体内の代謝機能が低下して慢性的な病的状態、すなわち生活習慣病になっている割合は少なくない。最近の研究では、体内のそれぞれの臓器が独立して代謝を営むのではなく、互いに他の臓器の調節に関わっていることが明らかにされている。骨も、内臓の保護や身体の運動機能の維持だけではなく、他の臓器の代謝機能の調節に寄与するなど、臓器連関としての役割を果たしている。たとえば、骨芽細胞が産生する骨基質タンパクのオステオカルシンは、血中に分泌され、ホルモンとして膵β細胞に作用してインスリン分泌を促進して血糖値の調節に寄与するとともに、精巣のライディッヒ細胞に作用してテストステロン分泌を増加させることがわかっている。また、骨細胞からはFGF23やスクレロスチンが産生され、前者は腎臓におけるリン排泄を促進して、血清リン濃度を維持し、後者は、骨芽細胞による骨形成を強力に抑制する。
さまざまな生活習慣病においても、原疾患の併存症として骨粗鬆症を発症し、骨折リスクが増大することが知られているが、これらも臓器連関による骨粗鬆症と捉えることができる。COPDは骨粗鬆症の最大の危険因子であり、2型糖尿病は肥満とともに骨密度が増大しているにもかかわらず、骨折リスクが上昇している。さらに、慢性腎臓病(CKD)においても早期から骨折リスクが上昇することが示されている。このような生活習慣病に共通する背景として、酸化ストレスの増大が示唆されており、骨においても、増大した酸化ストレスが骨質の劣化や骨吸収促進による骨密度低下を惹起(じゃっき)するものと考えられている。
加齢と骨折
骨粗鬆症の骨では、その内部にある骨の微細構造が大きく変化しており、外観からでは骨が脆弱化していることはわかりづらく、現在でも骨折を起こして初めて骨粗鬆症だったと診断される場合がある。骨粗鬆症を予防、特に骨粗鬆症による骨折を予防するためには、自分の骨がどのような状態であるかを早い段階で把握しておくことが重要であり、骨量が低下していることがわかったら、然るべき介入による骨粗鬆症予防・骨折予防が必要である。骨粗鬆症によって骨折しやすい部位は、橈骨(とうこつ)(前腕の2本の長い骨のうちの1つ)、上腕骨、胸腰椎、大腿骨近位部(脚の付け根の骨)の4か所であり、これらは年代とともに骨折するリスクが高まると同時に、骨折後のQOLが低下することが報告されている。
現在、わが国では健康増進法に基づき、節目年齢の女性(40歳、45歳、50歳、55歳、60歳、65歳、70歳)を対象としてその居住区にて骨粗鬆症検診が行われることになっているが、検診自体を実施している自治体は全体のうち約60%に留まっており、実際に検診を受診している女性の割合は全国平均で約5%である5)。骨粗鬆症は、骨折やその痛みが起こるまで自覚症状がないサイレントディジーズといわれている。一部では、高齢者では「いつの間にか骨折」があるかもしれないと警鐘されている。骨粗鬆症は女性に多い疾患といわれているが、男性においても50歳以上では5人に1人が骨折する危険性を持っている。男女を問わず、成人を過ぎたら骨量をまず測定するべきであろう。そして、50歳前後になったら、その骨量を定期的に測定し、骨粗鬆症、骨折のリスクがどの程度なのかを理解し、骨折リスクが高い状態となったら、早期に精密検査、そして必要に応じて薬剤による治療を受けることが大切である。
骨粗鬆症の薬物療法とその実態
骨粗鬆症と診断されたら、その治療は薬物療法が主体である。現在までに数多くの骨の研究が世界中で行われ、骨の代謝をコントロールすることで、骨量の減少を抑え、骨強度を増加させ、骨折を予防するさまざまな薬剤が開発・承認されてきた。
破骨細胞の働きを抑え、骨吸収を抑制することで骨量を増やす薬剤、骨吸収抑制剤のうちビスホスホネート製剤が最初に承認されたのは2001年である。それ以降、さまざまなビスホスホネート製剤が開発・承認され、現在では骨粗鬆症治療の第一選択薬と認識されている。もう1つの骨吸収抑制剤には、破骨細胞の成熟化を抑制する抗RANKL抗体(デノスマブ)があり、この薬剤は半年に1回の注射剤として使用されている。骨芽細胞を活性化させることで骨量を増やす薬剤としては、PTH製剤(テリパラチド)が開発・承認されており、自己注射または週1回の注射で骨量を増やし、骨折を抑制している。
さらに、最近骨芽細胞の働きを抑制するスクレロスチンの量を減らす抗スクレロスチン抗体が承認され、近日中に発売される運びとなっている。これらの薬剤を処方できる選択肢が広がった現在、骨粗鬆症は治療し、骨折を予防できる時代となった。
治療のゴール
では、治療をいつまで続けなければならないのだろうか?
2014年の米国骨代謝学会では「骨粗鬆症の治療のゴール」が話題となった。その背景には、治療の第一選択薬として考えられていた骨吸収抑制剤によって、非常にわずかではあるが同剤の長期使用によって重篤な副作用が発生することが報告されたからである。顎骨壊死(あごの骨の炎症;ARONJ)と非定型大腿骨骨折(ふとももの骨の骨折;AFF)の発生率は、骨吸収抑制剤を5年以上処方されている患者で高いことが報告されたことより、漫然と骨吸収抑制剤による治療介入を続けていることに疑問が投じられた。
リスクとベネフィットの考え方にのっとり、3~5年の治療介入後、骨密度を測定して骨折リスクを評価し、そのリスクが減少していることとが「骨粗鬆症の治療のゴール」であると提唱された。ゴールに達した場合は、一旦治療を中断して定期的に骨密度を測定する。骨折リスクが高くなったら治療を再開する。ゴールに未達の場合は、そのまま治療を継続するか、介入薬剤を見直し、他剤による治療を継続する。
ヒトは骨とともに老いる
超高齢社会の日本では、自立できる高齢者が増え、要介護認定を受ける割合が減少することが医療費や介護コストの負担の軽減につながる。したがって、いかに健康寿命を延伸するか、ということが喫緊の課題である。現在、要介護となる原因の第1位となっている関節疾患と転倒・骨折は、骨粗鬆症の早期の診断・治療によって防ぐことができる状況となっている。したがって、今とるべき健康寿命の延伸の中心的施策は、骨・関節および筋肉に代表される運動器の健康を維持することと考える。
老いとジェンダー
骨粗鬆症は、閉経後10年前後までは確実に女性の骨折リスクが高いため、女性に多い疾患と理解されている。しかしながら、後期高齢者になると、男性においても骨密度が低下し、骨折リスクが増大する。前述のとおり、自治体が進める骨粗鬆症検診は節目年齢の女性を対象として行われているが、超高齢社会となり、後期高齢者の割合が13.3%となっている現在、この世代からは男女の分け隔てなく全員をこの検診の対象とすべきである。すなわち、骨折リスクのある男女をFRAXのような簡易な質問票などで絞り込み、高リスクと判定された全員を対象に骨密度測定を行うことを提言したい。
参考文献
- Yoshimura N, Muraki S, Oka H et al, Prevalence of knee osteoarthritis, lumber spondylosis and osteoporosis in Japanese men and women: the research on osteoarthritis/osteoporosis against disability study. J Bone Miner Metab, 2009;27:620-8
- 今井祐記、性ホルモン、日本骨代謝学会編 骨ペディア、羊土社;pp176、2015
- 竹内 靖博、骨形成促進薬による骨リモデリング制御、 Clinical Calcium、2017;27:1767-1774
- Yoshimura N, Muraki S, et al, Is osteoporosis a predictor for future sarcopenia or vice versa? Four-year observations between the second and third ROAD study surveys., Osteoporos Int, 2017;28:189-199
- 山内 広世 他、骨粗鬆症検診の現状-骨粗鬆症性骨折. 要介護との関係-、日本骨粗鬆症学会誌、2018;4:513-522
筆者

- 折茂 肇(おりも はじめ)
- 公益財団法人骨粗鬆症財団理事長
- 略歴:
- 1959年:東京大学医学部医学科卒業、1981年:同老年病学教室助教授、1982年:ブラジルリオグランデカトリック大学医学部客員教授、1986年:東京大学医学部老年病学教室教授、1995年:大蔵省印刷局東京病院院長、1997年:東京都老人医療センター(現・東京都健康長寿医療センター)院長、2001年:財団法人骨粗鬆症財団理事長(現・公益財団法人骨粗鬆症財団)理事長(現職)、2003年:東京都老人医療センター(現・東京都健康長寿医療センター)名誉院長(現職)、2006年:国際骨粗鬆症財団(IOF)理事(現職)
- 専門分野:
- 老年病学、内分泌代謝学。医学博士
編集部:折茂 肇さんは、2025年5月16日にご逝去されました。謹んでお悔み申し上げます。
転載元
機関誌「Aging&Health」アンケート
機関誌「Aging&Health」のよりよい誌面作りのため、ご意見・ご感想・ご要望をお聞かせください。
お手数ではございますが、是非ともご協力いただきますようお願いいたします。
