フレイル・サルコペニア予防の視点からの栄養管理
公開日:2019年7月26日 09時30分
更新日:2024年9月 9日 16時18分
こちらの記事は下記より転載しました。
鈴木 隆雄(すずき たかお)
桜美林大学老年学総合研究所所長
国立長寿医療研究センター理事長特任補佐
はじめに
日本人の平均寿命の長寿化の要因のひとつに著しい栄養改善が挙げられる。すなわち、国民生活が豊かになるにつれ、たんぱく質(特に動物性たんぱく質)や油脂類の摂取が大幅に、そして望ましい領域に到達し、一方で摂取総エネルギー量は適切な領域に維持されたことが長寿化への大きな貢献を果たしている。
しかし、近年の日本人の栄養摂取には長寿を脅かすといっても過言ではない低栄養、あるいは間違った食生活が顕在化してきていることに注意が必要である。そのひとつに、「低栄養」が挙げられる。低栄養の問題は単に高齢者の問題にとどまらず、現在の日本人全体を覆っている国家的な問題である。
2000年以降日本人の総エネルギー量(kcal)は2,000kcalを下回り、減少傾向が止まらない状況である。さらに動物性たんぱく質を含む全たんぱく質摂取量および油脂類(脂肪)もまた2000年以降減少している。特に若年層での低下傾向が著しく、今後の日本人全体の健康水準が低下することに大きな懸念が示されている1)。
高齢者における低栄養もまた問題である。一般に、高齢期の低栄養はエネルギー摂取量や栄養素摂取量の低下、あるいは必要量に対して不均等になって生ずる。低栄養によって体重減少、低体重(やせ)、筋肉量の減少(サルコペニア)、そして血清タンパク質(アルブミン値)の減少などが顕在化してくる。したがって低栄養はフレイルの最初の、そして中核的な問題となる。さらに高齢者が低栄養となると、免疫力の低下により感染症に罹りやすくなり、筋力をはじめとする運動機能や身体機能が低下し、生活機能や生活の質(QOL)は著しく低下することになる。
高齢期の低栄養とフレイル
高齢期の低栄養の把握には、体重やBMI(体格指数)の推移、あるいは「簡易栄養状態評価表(MNA®-SF)」などの尺度(スケール)を活用することによって推定することが可能である。たとえば、MNA®を用いて75歳以上の高齢者における低栄養とフレイルとの関係性を分析した研究によれば2)、フレイルと判定された高齢者の46.9%、プレフレイルの12.2%は低栄養リスクの状態にあると報告されている。これは健常者での2.2%に比してフレイルでは約21倍、プレフレイルでも5.5倍、低栄養の有病率が高いことをあらわしている。
一方、MNA®で「低栄養リスクあり」と評価された高齢者の90%がフレイルまたはプレフレイルのいずれかの状態であったと報告しており、低栄養はフレイルの根本的な状態像であることがうかがわれる。
わが国の介護予防施策で用いられている基本チェックリストの低栄養の項目(1.「6か月間で2~3kg以上の体重減少」および2.「BMI 18.5kg/m2未満」の両方)に該当した場合をフレイルとして適用することも可能である。
宮城県大崎市の65歳以上1万4,636名を対象とした調査からは、この低栄養2項目に該当した高齢者は4.4%であり、これらの該当者の追跡調査によって、そのうち10.2%が1年以内に新規の要介護認定を受けており、低栄養ではない者(非該当)に対するオッズ比は2.44倍であったことが報告されている3)。また体格指数(BMI)低値の高齢者、すなわち"やせ"についても入院リスクや死亡リスクが増加する、すなわち予後が悪化する危険因子であることが報告されている。
低栄養と認知的フレイル
栄養学的視点からの認知的フレイルに関する認知機能低下抑制の研究も進んでいる。欧米では「地中海食」[すなわち、イタリア料理、スペイン料理、ギリシャ料理などの地中海沿岸諸国の伝統料理で、季節折々の野菜・豆類・果物・種実類が多く含まれ、オリーブオイルが主たる油脂であり、魚介類や乳製品(チーズ、ヨーグルト)、鶏肉が主たる動物性たんぱく質源、そして食事中に適量の赤ワインを摂取するような食習慣]が認知機能低下を抑制することが多く報告されている。
一方、日本では久山町研究から、乳類、豆類、野菜類、海藻類などの伝統的日本食パターンを持つ高齢者で、その後の認知症発症リスクの低かったことが報告されている4)。
また国立長寿医療研究センターの長期縦断疫学研究(NILS-LSA)グループの研究からは、認知症予防に関する食事の要因として、青魚に多く含まれるドコサヘキサエン酸、乳製品、脂肪類としては短鎖脂肪酸や中鎖脂肪酸、大豆製品などの摂取が、認知機能の維持に有効であるとの結果を得ている5)。
さらに同研究グループは、食事の要素として、「いろいろなものを食べる」すなわち「食品摂取の多様性」が認知機能の維持に大きな影響を与えていることを10年間の観察研究から報告している6)。このことは食品摂取多様性の高い人(つまり、いろいろな食品をバランスよく食べる人)ほど、認知機能の低下するリスクが低いことが示され、バランスよくいろいろな食品を食べるという習慣(食行動)が脳の機能維持あるいは認知症予防に効果的である可能性が示されたことになる。
日本では、米を中心とする主食、たんぱく質を中心とする主菜、野菜などの副菜を基本としたバランスのよい食事が推奨されており、2005年厚生労働省と農林水産省の協力による「食事バランスガイド」を作成し普及に努めてきた。このバランスガイドの有効性について、日本の中高年を対象とした代表的コホートのひとつであるJPHCスタディの15年間の追跡研究(45~75歳;男性36,624名、女性42,970名)から、バランスのよい食事をしている者ほど死亡率(総死亡、循環器死亡および脳血管死亡)のリスクが有意に低下していることが明らかにされている7)。
低栄養とサルコペニア
身体的フレイルの中核的現象としてサルコペニアが挙げられる。本症に対する予防対策に関しても多くの科学的根拠が積み上げられているが、運動による筋量・筋力の増加のみならず、適切な栄養、特にアミノ酸を付加したサプリメントの服用、あるいはビタミンDの関与に関する研究なども進んでいる。
たとえば、わが国で実施された地域在宅の75歳以上の後期高齢女性の中で、筋肉量および筋力のいずれも減少し、サルコペニアと判断された女性を対象として、運動介入(筋力と歩行能力の向上)と栄養介入(アミノ酸、特に分岐鎖アミノ酸であるロイシン高付加サプリメントの服用)によるサルコペニア改善のためのランダム化比較試験(RCT)が実施されている8)。
このRCTでは「運動+アミノ酸群」、「運動群」、「アミノ酸群」、「対照群(何も介入しない群)」の4群にランダムに割り当て、3か月間の介入試験の結果、運動とアミノ酸の両方を介入した「運動+アミノ酸群」での改善率は「対照群」(何も介入しない方々)に比べて約5倍となり、アミノ酸服用だけでも約2倍、運動だけでは約2.6倍、いずれもサルコペニア状態を改善することが明らかにされている。
また、日本茶に多く含まれる茶カテキンのサルコペニアに対する予防効果あるいは改善効果もランダム化比較試験として実施され、その予防効果が報告されている9)。
しかし、サルコペニア予防のための栄養介入に関する最近のシステマティックレビューでは、筋量、筋力、身体機能(Physical Performance)に対して運動と栄養のそれぞれの介入による増大効果(augment effect)の分析によれば、運動による上昇効果はほぼ80%以上示されたのに対し、栄養のそれはおよそ20%前後と1/4程度にとどまっていることが報告されている10)。
高齢期のビタミンD
近年の疫学研究において、ビタミンD、すなわち血清25(OH)D3濃度がカルシウム吸収を中心とする骨代謝に関与することはもちろんのこと、循環器疾患や2型糖尿病、上気道感染、自己免疫疾患、結腸がんをはじめとする悪性腫瘍、そしてサルコペニアなど、これまで知られていなかったさまざまな疾患に関与していることが明らかにされている。
しかし一方で、若年女性や高齢者で慢性的に血清25(OH)D3の未充足状態(欠乏あるいは不足状態)であることも明らかになっている。たとえば日本人成人9,084人におけるビタミンD充足状況に関する報告によれば11)、血清25(OH)D3濃度のカットオフ値を75nmol/L(=30ng/㎖)とした場合、充足率はわずか9.1%であり、逆に言えば約91%が未充足状態となっていることが明らかとなっている。
特に女性での若年層は著しい低濃度であることが示されている。そのひとつの要因として日焼け止め(UVカットクリーム)の過剰使用が指摘されている。また、国際骨粗鬆症財団(IOF;International Osteoporosis Foundation)からの声明として、世界的にも女性の低血清25(OH)D3濃度はきわめて憂慮すべき状態と報告され、特に(カットオフ値を75nmol/Lに設定した場合)女性の90%以上が不足状態にある国として日本と韓国が挙げられている12)。
このように、わが国の場合、女性特に10~20代の若年女性および65歳以上の高齢女性において(これまで想像もされなかったような)ビタミンDの不足〜欠乏状態が存在しており、今後の平均寿命の延びと高齢社会の進展を考慮するならば、きわめて憂慮すべき状態となっている。今後、食事からのビタミンDの摂取と、太陽光に含まれる紫外線照射によるものの2つの要因に関する啓発・普及が重要である。
平成28(2016)年の国民栄養調査によれば、日本人成人のビタミンD摂取量の平均は7.5㎍/dayであるが、標準偏差8.0㎍/day、中央値3.8㎍/dayと非常に個人差が大きくばらついていることが示される。特に中央値が3.8㎍/dayと低く、多くの日本人で推奨量(5.0㎍/day)を下回っていると推定される。さらに日本の場合、ビタミンD摂取基準とされている5.0㎍/day(200IU/day)は「目安量」(ある性・年齢階級に属する人びとが、良好な栄養状態を維持するのに十分な量)であり、欧米などで用いられている「推奨量」や、大腿骨頚部骨折や転倒などの疾病リスクを低下させるための「必要量」などより明らかに少ない摂取量であり、必ずしも十分な摂取量ではないことに注意が必要である。
一方、日光浴あるいは適切な紫外線を浴びる最大の健康効果として、ビタミンD[血清25(OH)D3]の生成が挙げられる。すなわち紫外線(UV-B)は皮下に存在するコレステロール(7-dehydrocholesterol;7-DHC)からビタミンD3(コレカルシフェロール、C27H44O)を生合成させる重要な作用が存在する。岡野らの報告13)によれば、日本の高齢者女性(平均年齢65.7歳)の血清25(OH)D3濃度は低く、50nmol/L(20ng/㎖)以下の者が55%を占めているとされている。
このような血清25(OH)D3濃度で表されるビタミンDの低値に関しては、血清のビタミンD濃度は単に食物摂取によるビタミンD(この場合は主にビタミンD2)よりもむしろ日光照射(紫外線暴露)による皮下でのビタミンD(この場合はビタミンD3)生合成の影響が大きい。したがって、高齢期にかかわらず血中のビタミンD濃度を健康な状態に維持するためには、適切な日光浴による体内でのビタミンDの生合成に注意を払うべきである。
高齢期の転倒とビタミンD
高齢者の転倒は年齢とともに増加することはよく知られている。転倒の発生率については、地域在宅高齢者では年間約20%、施設入所の要介護高齢者の場合には40%以上に転倒発生がみられるという報告もされている。
高齢者において血清25(OH)D3濃度が不足すると、容易に要介護状態をもたらす可能性が大きい骨粗鬆症や転倒・骨折をはじめとするさまざまな筋骨格系の障害との関連性が明らかとなってきた。特に75歳以上の後期高齢者では、加齢に伴った心身機能の減衰からフレイル、ロコモティブ・シンドローム、さらにはサルコペニアなどが顕在化し、転倒リスクは著しく増加することが明らかとなっているが、高齢期の転倒には血中のビタミンDの低下が大きく関与していることがさまざまな研究から明らかとなっている14)。
地域在宅の75歳以上の高齢女性に関して、血清25(OH)D3のベースラインにおける三分位で分割し、1年間転倒発生をアウトカムイベントとし、高値群(25ng/㎖以上)に対する中間値群(20-24ng/㎖)および低値群(19ng/㎖以下:ビタミンD不足群)の追跡1年間の転倒発生リスクを、多重ロジスティックモデル(年齢調整)で解析した縦断研究から、転倒を1回以上発生するリスクは、血清25(OH)D3が低くなるほど有意に高くなり、低値群(ビタミンD不足群)は高値群に対して1.56倍[95%信頼区間(CI):1.14-2.14、P=0.005]有意にリスクが高かった。さらに転倒を2回以上発生するリスクは、血清25(OH)D3が低くなるほど有意に高くなり、低値群(ビタミンD不足群)は高値群に対して1.75倍(95% CI:1.15-2.68、P=0.010)と有意にリスクが高かった15)(図)。
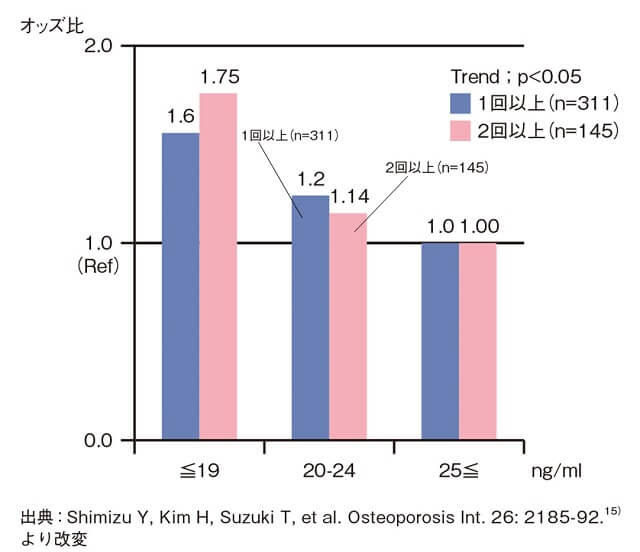
(多重ロジステック回帰分析、年齢調整オッズ比)
また、追跡1年間の転倒発生に関する関連要因についても同様に多重ロジスティックモデルを用いた回帰分析を行ったが、その結果、血清25(OH)D3濃度はほかの要因を調整してもなお有意で独立した転倒の予防因子[オッズ比(OR)0.98、P=0.023]であることが明らかにされた。
世界中で多くのビタミンD投与を含む転倒予防のためのランダム化比較試験(RCT)が実施されているが、2018年の最新の介入研究の効果に関するシステマティックレビュー(以下、SR)での地域在宅高齢者を対象とした、転倒予防の有効性と有害性についてのSRでは、62のRCT(総人数35,058人)を対象として分析している16)。
転倒予防の介入手法としては、3つの介入方法に着目している。すなわち、導入時の転倒リスク評価後に、1.多角的介入(26研究、N=15,506人)、2.運動介入(21研究、N=7,297人)および3.ビタミンDサプリメント介入(7研究、N=7,531人)の3つの介入方法についてのSRを行っている。
その結果、多角的介入では転倒発生が有意に減少していた[リスク比(RR)0.79(95% CI:0.68-0.91)]が、転倒関連性障害や死亡率には関連が認められていなかった。次に、運動介入では転倒経験者人数は有意に減少[RR 0.89(95%CI:0.81-0.97)]したほか、外傷を伴う転倒発生も有意に減少した。しかし転倒そのものの発生現象に有意性はなく、死亡率にも有意差は認めなかった。また、ビタミンD摂取に関する異なった介入方法を有する7つの研究(カルシウムの併用の有無は考慮していない)では異なった結果が示され、一定の傾向が示されなかったとしている。
また、アジア各国で実施された転倒予防のRCT研究のSR17)では、合計26研究(参加者中央値160、平均年齢75.1歳、女性割合71.9%)について分析し、その結果、運動介入では有意な効果が確認されている。すなわち、転倒経験者数[OR 0.43(95% CI:0.34-0.53)]、転倒数[OR 0.35(95% CI:0.21-0.57)]、外傷を伴う転倒[OR 0.50(95% CI:0.35-0.71)]でいずれも有意な減少を認めた。しかし、多角的介入ではいずれも有意な結果にはならなかったと報告し、アジア人を対象とした転倒予防対策としては運動介入が有効であるとの結論を得ている。
参考文献
- Shibata H & Shibata N. Malnutrition in Japan threatening longevity in the future. J Gerontol Geriat Med. 3:011-015, 2017.
- Bollwein J, Volkert D, Diemann R et al. Nutritional Status according to the mini nutritional assessment (MNA®) and frailty in community dwelling older persons: a close relationship. J Nutr Health Aging 17: 351-356, 2013.
- 遠又靖丈、濱澤篤、辻一郎、大森芳、永井雅人、菅原由美 他; 1年間の要介護認定発生に対する基本チェックリストの予測妥当性の検証:大崎コホート2006年研究.日本公衆衛生誌,2011;58:3-13.
- Ozawa M, Ninomiya T, Ohara T et al. Dietary pattern and risk of dementia in an elderly Japanese population: The Hisayama Study. Am J Clin Nutr. 97: 1076-82, 2013.
- Otsuka R, Tange C, Nishita Y, et al. Serum docosahexaenoic and eicosapentaenoic acid and risk of cognitive decline over 10 years among elderly Japanese. Eur J Clin Nutr. 68:503-9, 2014.
- Otsuka R, Nishita Y, Tange C et al. Dietary diversity decreases the risk of cognitive decline among Japanese older adults. Geriatr Gerontol Int. 17:937-44, 2017.
- Kim H, Suzuki T, Saito K, et al.: Effects of exercise and aminoacid supplementation on body composition and physical function in community-dwelling elderly Japanese sarcopenic women: A randomized controlled trial. J Am Geriat Soc. 2012;60:16-23.
- Kim H, Suzuki T Saito K et al.: Effects of exercise and tea catechines on muscle mass, strength and walking ability in community-dwelling elderly Japanese sarcopenic women: a randomized controlled trial. Geriatr Gerontol Int: 13: 158-465,2013.
- Beaudart C, Dawson A, Shaw SC et al. Nutrition and physical activity in the prevention and treatment of sarcopenia: Systematic review. Osteoporosis Int. doi:101007/s00198-017-3968, 2017.
- Nakamura K, Kitamura K, Takachi R et al. Impact of demographic,environmental, and lifestyle factors on vitamin D sufficiency in 9084 Japanese adults. Bone, 74:10-17, 2015.
- Dawson-Hughes B, Mithal A, Bonjour JP et al. IOF position statement: vitamin D recommendations for older adults. Osteoporos Int, doi10.1007/s00198-010, 2010.
- 岡野登志夫、津川尚子、須原義智 他:高齢者を中心とする日本人成人女性のビタミンD栄養状態と骨代謝関連指標について.Osteoporosis Japan 12(1): 76-79, 2004.
- Suzuki T, Kwon J, Yoshida H, et al: Serum vitamin D level and physical function related falling among the community-dwelling elderly in Japan. J Bone Miner Res 23:1309-1317, 2008.
- Guirguis-Blake JM, Michael YL, Perdue LA et al., Interventions to Prevent Falls in Older Adults: Updated Evidence Report and Systematic Review for the US Preventive Services Task Force. JAMA; 2018 Apr 24;319(16):1705-1716. doi: 10.1001/ jama.2017.21962
- Hill KD, Suttanon P, Lin SI et al., What works in falls prevention in Asia: a systematic review and meta-analysis of randomized controlled trials. BMC Geriatr. 5;18(1):3. doi: 10.1186/s12877-017-0683-1, 2018.
筆者

- 鈴木 孝雄(すずき たかお)
桜美林大学老年学総合研究所所長
国立長寿医療研究センター理事長特任補佐 - 略歴:
- 1976年:札幌医科大学医学部卒業、1982年:東京大学大学院理学系研究科博士課程修了(理学博士)、1988年:札幌医科大学助教授、1990年:東京都老人総合研究所研究室長(疫学)、1995年:東京大学大学院客員教授(~2005年)、1996年:同研究所部長、2000年:同研究所副所長、2003年:首都大学東京大学院客員教授(~2010年)、2009年:国立長寿医療センター研究所所長、2015年より現職
- 専門分野:
- 老年学、疫学
転載元
機関誌「Aging&Health」アンケート
機関誌「Aging&Health」のよりよい誌面作りのため、ご意見・ご感想・ご要望をお聞かせください。
お手数ではございますが、是非ともご協力いただきますようお願いいたします。
