高齢者のエンドオブライフ・ケアの現況
公開日:2018年10月18日 12時00分
更新日:2024年9月13日 17時09分
こちらの記事は下記より転載しました。
三浦 久幸(みうら ひさゆき)
国立長寿医療研究センター在宅連携医療部長
はじめに
エンドオブライフ・ケアの日本語にあたる「人生の最終段階の医療」という言葉が、この4、5年、公的に使用されるようになってきているが、以前は「終末期医療」と呼ばれた言葉を変更したものである。
「終末期」は生物学的生命(biological life)の終わりを指す一方で、「人生の最終段階」は物語られる人生(biographicallife)の最終段階を指す言葉であり、単に余命何か月という「死」に照準を合わせた「終末期」に対して、人としての生き様に照準を合わせた言葉が「人生の最終段階」である。これは単に「終末期」の暗いイメージを払拭することを目的とした変更ではなく、「人生を生き切る」ことを支える医療・ケアを重視するパラダイムシフトをめざした言葉であるといえる。
ではなぜ、このような「死」から「生」を重視する流れが起きたか、という背景を考える必要がある。1つには日本は世界に類をみない超高齢社会が到来しているということがある。2025年には後期高齢者が3000万人以上に達するが、この中にはADLが低下するなど、自立した生活が困難となり、介護を必要とする人も増加する。
さらには「多死社会」とも呼ばれ、2040年には年間死亡数がピークを迎え、およそ167万人が1年間に死亡するとされる。この事実は、超高齢者における老化を基盤とした疾患や老年症候群は完全には治癒するものが少ないため、病気や病態とつきあいながら人生の最期を過ごす人が今後増えてくることを意味する。
この一方で、完全治癒が望めない慢性疾患などに対して1人ひとりが希望する医療・介護の内容や、療養先の希望は多様化しており、本人の希望を最大限尊重した医療・ケアをいかに実践するかがこれからのテーマとなる。
このように「治す医療」から「治し支える医療」への転換が求められている。「支える」という言葉は単に身体的対応のみでなく、本人の希望を支える、つまり意思決定支援が超高齢社会におけるこれからの中心的役割となることを意味している。
エンドオブライフ・ケアの定義
2002年に発表されたWHO(World Health Organization:世界保健機関)の緩和ケアの定義(2002)によると、「緩和ケアとは、生命を脅かす病に関連する問題に直面している患者とその家族のQOLを、痛みやその他の身体的・心理社会的・スピリチュアルな問題を早期に見出し的確に評価を行い対応することで、苦痛を予防し和らげることを通して向上させるアプローチである」としている。従来、緩和ケアは、英国ホスピスの創始者であるシシリー・ソンダースに代表される、がん患者を中心とした疼痛・苦痛の緩和が主体であったが、今回の定義では、がんのみならず、すべての生命を脅かす病を対象としている。
国内の緩和ケアは、診療報酬上の面から長期間がん疾患を中心に発展したため、非がん疾患患者のケアは遅れをとってきたともいえる。しかし、最近になり、進行期の非がん疾患のケアへの関心が高まり、がんも非がんもなく全疾患を対象とした人生の最終段階のケア、すなわちエンドオブライフ・ケアに関する学会が立ち上がるなど注目を集めている。
一方、世界的にみても、このエンドオブライフ・ケアの定義はいまだ確立しているとはいえず、国内ではIzumiら1)2)が看護学的視点から「健康状態、疾患名、年齢にかかわらず差し迫った死あるいは、いつかは来る死について考える人が最期まで最善の生を生きることができるよう支援すること」と定義している。エンドオブライフ・ケアとは、患者とその家族と専門職との合意形成のプロセスであることを付記している。
海外ではヨーロッパ緩和ケア協会3)が図1のように緩和ケア、サポーティブ・ケア、エンドオブライフ・ケアそれぞれの対象疾患および対象時期の違いを示しているが、海外においても緩和ケアはがん疾患中心で、エンドオブライフ・ケアが広く非がんを含めた概念として捉えられていることがわかる。
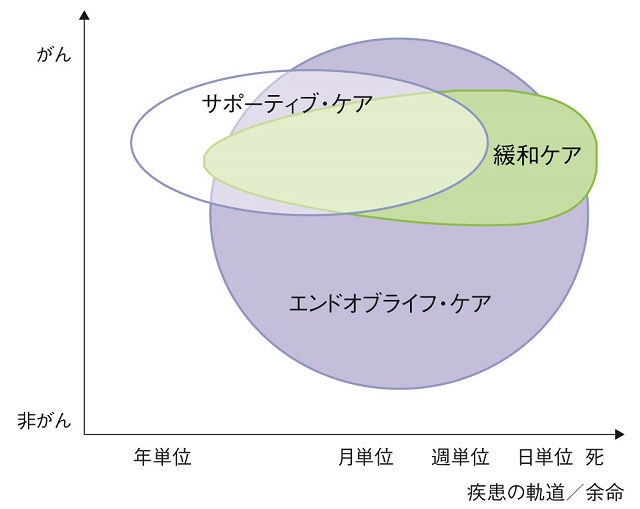
(文献3より引用、筆者訳)
しかしながら、前述のように緩和ケアそのものの対象が、非がんを包括しようとしている流れを考慮すると、両者の違いは、がんと非がんのどちらに力点を置くかの違いのみとも考えられる。高齢者の人生の最終段階においては、割合として非がん疾患が多く、現時点ではがん、非がん双方を対象とした「エンドオブライフ・ケア」の言葉のほうがなじみやすいとはいえる。
非がん疾患のエンドオブライフ・ケアのエビデンスについて
現在、当センターと東京大学の共同により非がん疾患のエンドオブライフ・ケアの系統的レビューを行っており、これまでのエビデンスについて考察する。この研究では1990〜2017年の英文もしくは和文の文献についてのMedline、医中誌、Cochraneのデータベースを系統的にサーチしている。
疾患別に主なエビデンスを紹介すると、人生の最終段階にある認知症患者の苦痛症状には、摂食嚥下に関わる問題、疼痛、呼吸困難、Agitation(不安、興奮、混乱)が多くみられるという報告がある4)。穏やかな死を阻害する症状としては、不快、不穏や最期の1か月の抑うつ、最期の1週間の恐怖や不安などの報告がある5)。重度の慢性閉塞性肺疾患(COPD)の末期の苦痛症状として、呼吸困難、痰、喘鳴(ぜんめい)、咳、食欲不振、発熱、不安6)、重度の慢性心不全患者の末期の苦痛症状として、呼吸困難、末梢の浮腫、認知機能低下、不安、睡眠障害、せん妄、衰弱、慢性疼痛、食事量低下7)が報告されており、各非がん疾患の末期において、疼痛や呼吸困難、不安・興奮・混乱の症状は共通してみられている。
COPDの息切れへのオピオイドの効果については、メタアナリシスで有効性が認められ、慢性心不全の息切れへのモルヒネの効果についても有効性がみられたという報告8)がある。また、難治性の息切れのある患者への包括的なケアサービスにより、「病気につきあっていけると感じられるようになった」という報告9)がある。この場合の包括的ケアサービスとは、通常のケアに呼吸理学療法、作業療法、緩和ケアを集約した多専門職によるサービスを、窓口を1点にして提供するものとしている。さらに、慢性心不全患者への包括的なケアサービスにより、健康関連QOLが改善したという報告もある10)。
アドバンス・ケア・プランニング(以下ACP)ついては、患者の意思に沿ったケア、延命治療の抑制、ホスピス・緩和ケア病棟への入院、入院率、QOL、ケアの質、満足度、患者家族の症状などに関して有効性を示す多くの報告がある11)。
このように非がん疾患末期の苦痛症状、オピオイド、包括的なケアサービスの効果、ACPの有効性などの報告があるとはいえるが、対象が疾患の末期患者ということもあり、国内外通じて対象数の多いランダム化比較試験は少なく、また、ほとんどが国外からの報告で、国内からの報告は極めて少ない状況にある。国内でのエンドオブライフ・ケアのあるべき姿を求めていくためには、さらなる国内のエビデンスが必要な状況にある。
高齢者における緩和ケア、エンドオブライフ・ケア推進に向けて
WHO Europeは、2011年に高齢者を対象とした質の高い緩和ケアをめざしたThe Solids Facts:Palliative Care forOlder people : Better Practice12)を公表している。この中で、よりよい緩和ケア推進のための構成要素として、1.病院、施設、在宅を含む地域全体での包括的なケア体制の構築、2.患者に対する事前の意思決定支援(アドバンス・ケア・プランニング)、3.がん以外の(特に高齢者)の研究知見集積の重要性を示している2)12)。
1.に述べられているように、現在、日本全国で推し進められている地域包括ケアの流れの中で、エンドオブライフ・ケアの実践を行うという形が望まれる。図2は患者本人の意思を尊重した地域連携モデルを示している。患者に一番近い存在である、主治医(かかりつけ医)やケアマネジャーが患者の思いに寄り添い、在宅にいても、入院中であっても、施設に入所しても患者の思いがつながるような連携が望まれる。
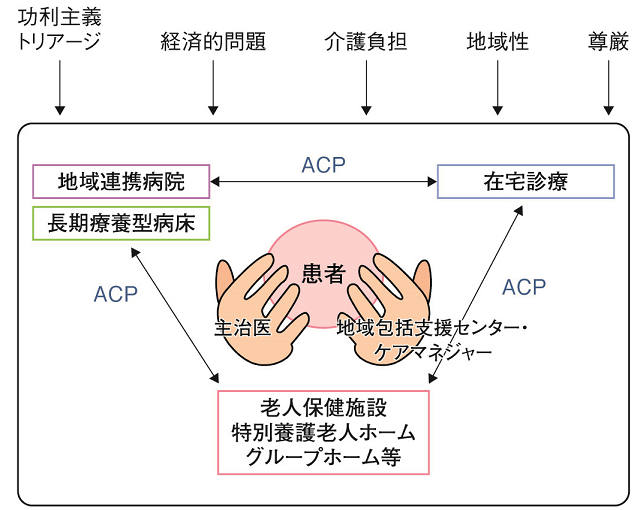
─地域での倫理ジレンマへの対応─
この中心的な活動が2.に書かれている患者に対する事前の意思決定支援、すなわちACPであり、地域包括ケアの仕組みを進めても、患者の意思を引き継がない連携では、「仏つくって魂入れず」の状態であり、本当の意味での連携は進まないように思われる。
図3のように、厚生労働省では2014年度から、患者の意思を尊重した人生の最終段階における医療の実現に向けた取り組みとして、「人生の最終段階における医療体制整備事業」を開始している。当センターが評価医療機関として、相談員の研修テキスト作成、事業の進捗管理に携わった。
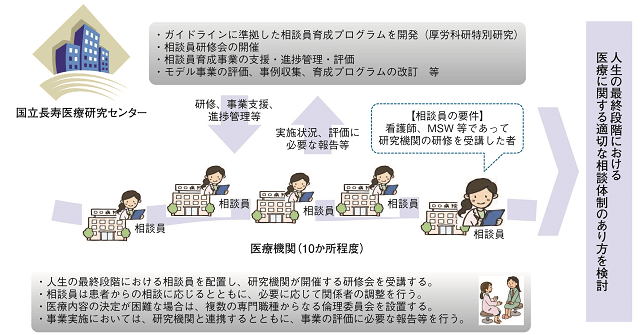
厚生労働省ホームページ「患者の意思を尊重した人生の最終段階における医療体制について」資料から一部引用
2014年度のモデル事業の時のアンケート調査結果(図4)では、「相談員」が意思決定支援を行った患者へのアンケートで、「患者(自分)の希望がより尊重されたと思う」と回答した人が89%に達していた。次に多かったのは、「家族の希望がより尊重されたと思う」(86%)と「今までわからなかったことを理解することができた」(86%)で、本人の不安軽減や家族間の話し合いにも役に立ったことが示された。一方、「不安や心配がかえって強くなった」という人を10%に認め、より侵襲の少ないコミュニケーションスキルが必要と思われる結果であった。
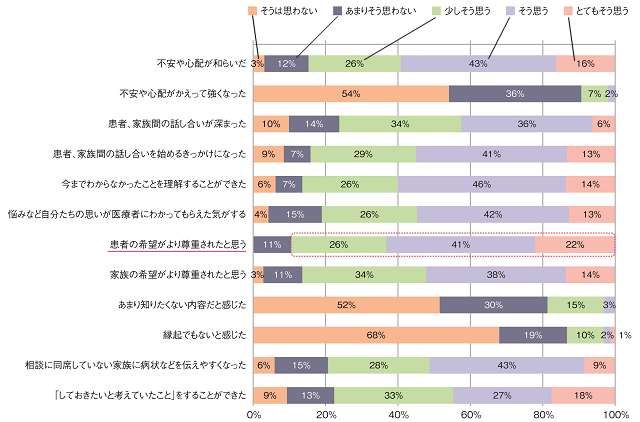
【相談に関するアンケート調査結果(回答率26.7%:106人/397人中】
平成26年度 人生の最終段階における医療体制整備事業 アンケート調査結果
本事業の一定の成果を受けて、現在も厚労省事業として、全国で人生の最終段階のおける医療体制整備事業が進められている。
おわりに
WHO Europeによる高齢者を対象とした質の高い緩和ケアをめざした指針は、国内でも十分に応用できると考えられる。非がん疾患のエンドオブライフ・ケアについてのエビデンスが少なく、国内での研究の積み重ねが必要である。また、地域全体で患者さんを支えるためには、国内で進められている地域包括ケアやACPの流れと歩調を合わせて、エンドオブライフ・ケアを促進する必要がある。
参考文献
- Izumi S, Nagae H, Sakurai C, Imamura E. Defining end-of-life carefrom perspectives of nursing ethics. Nursing Ethics. 2012;19:608-618.
- 長江弘子.【保健医療社会学の研究動向と展望】 エンド・オブ・ライフケアの概念とわが国における研究課題. 保健医療社会学論集.2014;25: 17-23.
- European Association for Palliative Care: White Paper on standards and norms for hospice and palliative care in Europe:part 1. European Journal of Palliative Care 16(6):278-289, 2009.
- Mitchell SL, Teno JM, Kiely DK, et al. The Clinical Course of Advanced Dementia. New England Journal of M edicine.2009;361: 1529-1538.
- De Roo ML, Albers G, Deliens L, et al. Physical and Psychological Distress Are Related to Dying Peacefully in Residents With Dementia in Long-Term Care Facilities. Journal of Pain and Symptom Management. 2015;50:1-8.
- 有田 健, 梶原 俊, 三戸 晶, 新田 朋, 粟屋 浩, 山崎 正. 在宅酸素療法を施行したCOPD(肺気腫型)における終末期の病態と緩和医療に関する検討. 日本胸部臨床. 2009;68: 856-866.
- Martin-Pfitzenmeyer I, Gauthier S, Bailly M, et al. Prognostic Factors in Stage D Heart Failure in the Very Elderly. Gerontology.2009;55: 719-726.
- Johnson MJ, McDonagh TA, Harkness A, McKay SE, Dargie HJ.Morphine for the relief of breathlessness in patients with chronic heart failure - a pilot study. European Journal of Heart Failure.2002;4: 753-756.
- Higginson IJ, Bausewein C, Reilly CC, et al. An integratedpalliative and respiratory care service for patients with advanced disease and refractory breathlessness: a randomised controlled trial. Lancet Respiratory Medicine. 2014;2: 979-987.
- Brannstrom M, Boman K. Effects of person-centred and integrated chronic heart failure and palliative home care. PREFER:a randomized controlled study. European Journal of Heart Failure.2014;16: 1142-1151.
- Brinkman-Stoppelenburg A, Rietjens JAC, van der Heide A. The effects of advance care planning on end-of-life care: A systematic review. Palliative Medicine. 2014;28: 1000-1025.
- WHO Europe. The Solid Facts: Palliative Care The solids facts:Palliative Care for Older people: Better Practice, 2011. (accessed 24 July 2018)
筆者

- 三浦 久幸(みうら ひさゆき)
国立長寿医療研究センター在宅連携医療部長 - 略歴:
- 1990年:ドイツゲッティンゲン大学研究員、1993年:名古屋大学大学院医学研究科修了、1994年:岡崎国立共同研究機構生理学研究所助手、1995年:名古屋大学医学部老年科医員、2006年:国立長寿医療センター外来診療部外来総合診療科医長、2012年より現職
- 専門分野:
- 老年医学、臨床倫理学、在宅医学。医学博士
転載元
機関誌「Aging&Health」アンケート
機関誌「Aging&Health」のよりよい誌面作りのため、ご意見・ご感想・ご要望をお聞かせください。
お手数ではございますが、是非ともご協力いただきますようお願いいたします。
