高齢者心不全の疫学と特徴─「高齢心不全患者の治療に関するステートメント」を踏まえて
公開日:2017年10月24日 13時00分
更新日:2020年5月 8日 12時22分
原田 和昌(はらだ かずまさ)
東京都健康長寿医療センター副院長
高齢者に多発する心臓病理とは
慢性心不全が老年期に増加することは米国研究Framingham1) などにより報告されていたが、わが国にはこれまでほとんど正確な疫学データがなかった。しかし、救急搬送に占める高齢心不全患者の割合は年々急増しており、社会問題になりつつある。これが心不全の発症率の増加によるものであるか、高齢者で再入院が多いためであるか、といった議論が最近まで行われていた。
養育院附属病院(現在の東京都健康長寿医療センター)は、東京都における高齢者専門の総合病院として診療を行ってきて、1986年の全死亡例における剖検率は65%であった。したがって、剖検データにより一般高齢者における疾病の有病率を推計できると考えられる。1985年にすべての疾患による死亡約4,000例のうち有意な弁膜症の有病率(80歳代が中心)は11.5%であり、大動脈弁逆流症5.2%、僧帽弁閉鎖不全症4.3%、大動脈弁狭窄症1.1%であった2)。
また、高齢者に多発する心臓病理所見としては心肥大、心筋梗塞、僧帽弁閉鎖不全症が多く、高齢者に特有のものとしては変性型大動脈弁閉鎖不全症、変性型大動脈弁狭窄症、心房細動が多かった。
その後、CHART研究、JCARE-CARD研究、東京都CCUネットワーク登録研究など、高齢者を多く含む疫学データの蓄積により、わが国における高齢者心不全の全体像がようやく明らかになってきた。
高齢者心不全の特徴
高齢者の心不全は収縮能の保たれた心不全(Heart Failure with preserved Ejection Fraction;HFpEF)が多いということが特徴的である。これは加齢に伴い左心室の求心性リモデリングが進行し、老化心筋細胞の増加や心筋の線維化などによって心室コンプライアンスが低下することが関与していると考えられる3)。また、加齢により冠動脈硬化症が増加し、高血圧症による左室肥大も加わって左心室の拡張機能はさらに低下する。
動脈硬化と左室拡張障害に伴う心室動脈連関異常により、わずかな容量負荷によっても顕著な血圧上昇を生じ4)、電撃的肺水腫などの心不全急性増悪を来たす(クリニカルシナリオ1)。HFpEFが高齢者および女性により多くみられることは、わが国でも欧米でも報告されている5,6)。
一般に慢性心不全の予後は加齢とともに悪化するのであるが7)、高齢者心不全を左室駆出率(LVEF)45%未満と以上とで分けて比較すると、HFpEFと収縮能の低下した心不全(Heart Failure with reduced Ejection Fraction ;HFrEF)とで予後に差はなかった8)。
高齢者の心不全の基礎疾患において冠動脈硬化症が増加してきている。また、弁膜症ではリウマチ性が減少し、大動脈弁狭窄症を代表とする動脈硬化性変化によるものが増加してきている2)。大動脈弁の弁口面積は平均すると0.1cm2/年程度ずつ狭小化し、腎機能障害があると狭窄の進行が加速するとされている。Cardiovascular Health Study 9)は大動脈弁狭窄症の有無と年齢、高血圧、LDLコレステロール、喫煙、クレアチニン値などが関係することを報告しており、変性型大動脈弁狭窄症は生活習慣病のひとつと考えられる。したがって、社会の高齢化とともに今後、大動脈弁狭窄症の顕著な増加が予想される。
高齢心不全患者では再入院が多いことが特徴的であるが、心不全を増悪させる多種多様な要因(併存症)の大多数は、心臓以外の他臓器の老化であると考えられる。これらの併存症はHFpEFにおいてより重要であるとされ、心不全の重症度や予後を規定する因子である10)。
また、高齢者では認知症、難聴、失語症などのために病歴聴取が困難であったり、症状の原因を特定するのに難渋したりする場合も多い。症状は非典型的で、呼吸困難以外にも元気がなかったり食欲がなかったりといった症状に注意が必要である。
心不全の治療に関しては近年の大規模臨床試験によって、HFrEFに対する多くの薬剤の有効性が確立されてきたが、75~80歳以上の高齢者はこれら臨床試験では除外されていることから、β遮断薬、RAS阻害薬、アルドステロン拮抗薬が高齢者のHFrEFにおいても若年者と同様に有効であるかは明らかではない。また、高齢者に多いHFpEFに対する有効性が示された薬剤はいまだ存在しない。
しかし、高齢者の心不全では心機能自体よりもフレイル、サルコペニア、栄養状態などがより予後を規定することが示されている11)。したがって、これらの因子に対する介入には今後期待がもたれる。
さらに、高齢者心不全は、心臓の老化と心臓以外の臓器の老化を基礎とするコモン・ディジーズ(日常疾患)であること、再入院を繰り返して死に至る進行性かつ致死性の疾患であるという認識から、在宅におけるケアを中心に、リビングウイルや緩和ケアについても考えていかなければならない。これらが「高齢心不全患者の治療に関するステートメント」にて提起された問題であるが、それぞれに対してひとつずつ答えを出していくことが今後重要と考えられる。
HFpEFと心不全の基礎疾患に関する疫学
高齢者の心不全は、収縮能の保たれたHFpEFが多いということが特徴的であるFramingham 研究によると冠動脈リスク因子を有する人は加齢により左室内腔は増大する傾向にあるが、有しない人は加齢により左室内腔は狭小化する傾向にあると報告された12)。また、日本における正常高齢者を対象としたJUMP研究13)においても心臓超音波で調べた左室内腔は加齢により狭小化した。
われわれの24時間血圧値で補正した検討でも、明らかな心疾患を有しない高齢者において左室内腔は加齢により狭小化し、この左心室の求心性リモデリングは拡張機能の低下に寄与していた14)。左室形態と機能の加齢による変化の機序についてはまだ明らかではないが、テロメアの短縮した老化心筋細胞の増加や心筋の線維化などが関係すると考えられている15)。
慢性心不全の増悪により入院した平均71歳の患者を対象としたJCARE-CARD研究において16)、基礎疾患として虚血性心疾患が全体の1/3を占めており、欧米での観察研究の結果と同様であった。次いで、弁膜症28%、高血圧性心疾患25%であった。弁膜症の割合は、欧州の慢性心不全の病院コホートであるEuro Heart Failure SurveyⅡ17)における弁膜症(中等度から重症)の割合34%とほぼ同等であった。
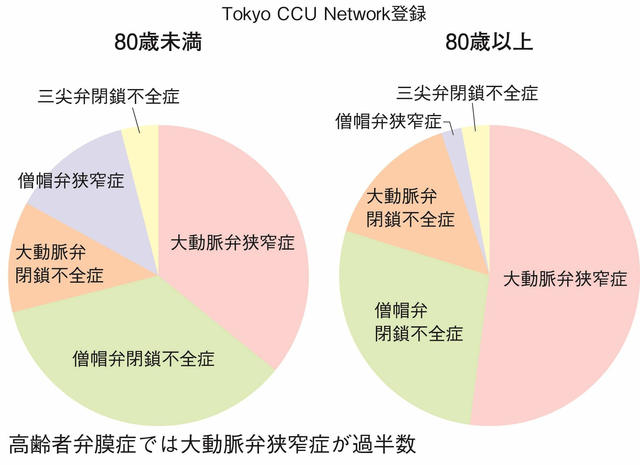
2011年の東京都CCUネットワークの登録症例3,136例(平均年齢75歳)においても、急性心不全の原因疾患としては虚血が25%を占め、最も多かった。同時に、弁膜症も2割と多く、高血圧、心筋症を抑えて第2位の原因となった。心不全入院での弁膜症の内訳をみると、80歳未満では大動脈弁狭窄症と僧帽弁閉鎖不全症が3割程度で拮抗していたが、80歳以上の高齢者では大動脈弁狭窄症が52%を占めていた(図)18)。CHART研究での基礎心疾患は、CHART-1あるいはCHART-219)いずれの登録観察研究においても虚血性心疾患が最も多くを占め、次いで弁膜症、高血圧性心疾患が占めていた。
JCARE-CARD研究における弁膜症を除いた左室駆出率50%以上の患者の割合は26%であった。HFpEF患者はHFrEF患者と比較してより高齢(74歳と67歳の比較)で女性が多く、高血圧と心房細動が多く、原因疾患として虚血性心疾患の割合が少なかった。これに対て,CHART-2 研究では、HFpEFが登録症例数全体の68.7%を占めていた。これは欧米の研究結果20)と比較しても高かった。HFpEFは高齢者に多いことから、日本人の高齢化や高血圧合併例の増加と関連があるものと推測されている。
併存症(comorbidity)
高齢者心不全では併存症が多く、しばしば心不全そのものよりも生命予後の決定因子となる(表)。それらには、
- 感染症、貧血、腎不全、脳梗塞、認知症、骨折や関節症などによるロコモティブ症候群、甲状腺疾患、閉塞性肺疾患、悪性疾患などの全身要因
- 心筋虚血、不整脈などの心臓要因
- β遮断薬、抗不整脈薬、非ステロイド系解熱鎮痛薬などの薬物要因
- 過剰輸液や輸血などの医療要因
- 減塩や水分制限の不徹底、肥満、服薬コンプライアンス不良、運動過多・不動、ストレス、うつ状態
などの生活要因が挙げられる10)。
11.1 心不全と併存症
- 貧血
- 脂質異常症
- 喘息
- 高血圧症
- COPD(慢性閉塞性肺疾患)
- 鉄欠乏
- カヘキシア
- 腎障害(CKD)
- がん
- 心腎連関
- うつ
- 肥満
- 糖尿病
- 前立腺肥大
- 勃起不全
- 睡眠障害
- 痛風
- 睡眠呼吸障害
複数の併存症について個別にそれぞれのガイドラインに沿った検査と治療を並行して行うと、かえって合併症、副作用などを多くし、QOLを損なうことも想像される。したがって、進行した認知症を合併したり著しく身体機能が低下したりした心不全患者などで、どの程度まで併存症を精査し、治療するかは個々の症例に応じて全体像から臨床判断をするべきである。
高齢者のHFpEFにおいてはHFrEFよりも心臓外併存症が重要と報告されているが、大まかに、
- 体液量のコントロール
- 最大酸素摂取量の規定因子
- その他
と分けて考える向きもある。1にはCKD、貧血、低ナトリウム、低アルブミン、肥満が含まれ、2にはCOPD、睡眠呼吸障害、呼吸機能低下などが含まれる21)。また、以前は心腎連関といわれていたが、現在では心不全における鉄代謝の重要性に鑑みて心腎貧血鉄欠乏連関といわれるようになってきた。
貧血の治療には輸血、赤血球造血刺激因子製剤(ESA)や鉄剤の投与などがあるが、HFrEF患者にESAを投与したRED-HF試験では有効性を示すことができなかった。一方、HFrEF患者の約半数に鉄欠乏がみられること、貧血よりもむしろ鉄欠乏が生活機能の低下や死亡の独立した予測因子になることが報告されている。
静脈内投与による鉄補充が心不全の再入院を低下しQOLを改善することが報告され(FAIR-HF試験22)、CONFIRMHF試験23))、ヨーロッパの心不全治療ガイドライン2016年版にて、鉄の静脈内投与が推奨された( クラスⅡa)。HFrEF患者の鉄欠乏は、ミトコンドリア機能低下、筋のサルコメア構造の異常、左室収縮機能と関係することが示されている。
高齢者の貧血では潜在的な出血や食事からの鉄の摂取不足が原因となることが多く、経口の鉄補充が有効であることも多い。しかし、慢性炎症では肝臓から産生されるhepcidin。が増加し、腸管からの鉄吸収が阻害されるため経口の鉄補充はあまり有効ではない。心不全でもNYHA(心不全重症度分類)の1、2度の初期からhepcidinが増加していることが報告されており24)、抗血栓治療と並んで鉄欠乏の原因になると推測されている。
高齢者心不全の薬物治療
JCARE-CARD 研究によると25)、高齢患者ではeGFR、BMI(Body Mass Index )、男性、心室性不整脈、利尿薬投与が予後を規定した。75~80歳以上の高齢者は大規模臨床試験では除外されていることが多いため、高齢者のHFrEFにおいてβ遮断薬、RAS阻害薬、アルドステロン拮抗薬が若年者と同様に有効であるかは明らかではない。これは、例えばCKDを合併した高齢心不全患者において、RAS阻害薬やアルドステロン拮抗薬を標準用量で投与するとWRF(Worsening Renal Function )や高カリウム血症を来たす可能性が増大するためではないかと推測される。また、高齢者に多いHFpEFに対する有効性が示された薬物治療法はない。その一方、高齢者に多い大動脈弁狭窄症に対するTAVI治療後6か月における機能低下や死亡を予測する因子は、フレイルと低栄養であった26)。
Friedらのフレイル診断基準では、
- 体重減少
- 歩行速度低下
- 筋力低下
- 易疲労
- 身体活動レベルの低下
が用いられた。サルコペニアは筋肉量の低下であり、フレイルの身体的側面を反映していると考えられる。
フレイルやサルコペニアは心不全の予後を規定し、心血管疾患の進展とも関係すると報告されており11)、心臓リハビリなどの運動介入や栄養介入によるフレイルやサルコペニアの改善には今後期待がもたれる。逆に高齢者への心不全治療において、過度の安静による長期臥床は容易に筋力低下や廃用症候群を来たし、フレイルやサルコペニアを悪化させることから、これを避けることが必要である。
CHART研究によると、Stage Bの慢性心不全患者では血清アルブミン、総コレステロールおよび総リンパ球を用いて算出される栄養指標Controlling Nutritional statu (s CONUT)スコアは心不全の予後予測因子であり、70歳以上の高齢心不全患者では心不全による入院率と相関がみられた。また、CONUTスコア3以上の低栄養のStage Bの慢性心不全患者は平均年齢が69.2歳と明らかに高齢であった27)。
まとめ
米国Framingham 研究によると、50歳代での慢性心不全の発症率はおおよそ1%であるのに比して、80歳以上になると10%にも達する1)。わが国は、2008年10月に65歳以上の高齢者人口は総人口の22.1%となり、うち75歳以上の後期高齢者が10.4%を占めている。未曾有の高齢化社会の到来が予想されており、それに伴って高齢者の慢性心不全のパンデミックが予想されている。近年、高齢者の心不全の疫学が明らかになることで、併存症を考慮した薬物治療、栄養、フレイルやサルコペニアなど、高齢心不全患者のケアに必要な因子がようやく明らかになってきた。これらには循環器疾患に対する専門的知識のみならず、加齢や老年医学に対する深い知識を必要としており、「高齢心不全患者の治療に関するステートメント」が提起した問題に対して真摯に取り組むことこそが、来たるべき高齢者心不全のパンデミックを迎えうつ準備になると考える。
参考文献
- Kannel MB. Incidence and epidemiology of heart failure. Heart Failure Reviews 2000; 5: 167-173.
- 大川真一郎, 上田慶二, 杉浦昌也. 弁膜症. 日老医誌 1985; 22:317-324.
- Tresch DD, McGough MF. Heart failure with normal systolic function: a common disorder in older people. J Am Geriatr Soc 1995; 43: 1035-1042.
- Borlaug BA, Kass DA. Ventricular-vascular interaction in heart failure. Heart Fail Clin 2008; 4: 23-36.
- Okura Y, Ohno Y, et al. Characterization of outpatients with isolated diastolic dysfunction and evaluation of the burden in a Japanese community: Sado Heart Failure Study. Circ J 2007; 71:1013-1021.
- Tsuchihashi-Makaya M, Hamaguchi S, et al.; JCARE-CARD Investigators. Characteristics and outcomes of hospitalized patients with heart failure and reduced vs preserved ejection fraction. Report from the Japanese Cardiac Registry of Heart Failure in Cardiology (JCARE-CARD). Circ J 2009; 73: 1893-1900.
- Kawashiro N, Kasanuki H, et al.; Heart Institute of Japan̶Department of Cardiology (HIJC) Investigators. Clinical characteristics and outcome of hospitalized patients with congestive heart failure: results of the HIJC-HF registry. Circ J 2008; 72: 2015-2020.
- Taffet GE, Teasdale TA, et al. Survival of elderly men with congestive heart failure. Age Ageing 1992; 21: 49-55.
- Stewart BF, Siscovick D, et al. Clinical factors associated with calcific aortic valve disease. Cardiovascular Health Study. J Am Coll Cardiol 1997; 29: 630-634.
- McMurray JJ, Adamopoulos S, et al.; Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2012 of the European Society of Cardiology, ESC Committee for Practice Guidelines. ESC guidelines for the diagnosis and treatment of acute and chronic heart failure 2012: The Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2012 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association(HFA) of the ESC. Eur J Heart Fail 2012; 14: 803-869.
- Narumi T, Watanabe T, et al. Sarcopenia evaluated by fat-free mass index is an important prognostic factor in patients with chronic heart failure. Eur J Intern Med. 2015; 26(2): 118-122.
- Cheng S, Xanthakis V, et al. Correlates of echocardiographic indices of cardiac remodeling over the adult life course: longitudinal observations from the Framingham Heart Study. Circulation. 2010; 122(6): 570-578.
- Daimon M, Watanabe H, et al.; JAMP Study Investigators. Normal values of echocardiographic parameters in relation to age in a healthy Japanese population: the JAMP study. Circ J. 2008; 72(11): 1859-1866.
- Toba A, Kariya T, et al. Impact of age on left ventricular geometry and diastolic function in elderly patients with treated hypertension. Blood Press 2017; 26(5): 264-271.
- Kajstura J, Gurusamy N, et al. Myocyte turnover in the aging human heart. Circ Res 2010; 107: 1374-1386.
- Tsutsui H, Tsuchihashi-Makaya M, et al.; JCARECARD Investigators. Clinical characteristics and outcome of hospitalized patients with heart failure in Japan. Circ J 2006; 70: 1617-1623.
- Komajda M, Hanon O, et al. Contemporary management of octogenarians hospitalized for heart failure in Europe: Euro Heart Failure Survey II. Eur Heart J 2009; 30: 478-486.
- 東京CCU ネットワーク学術委員会. 東京都CCU ネットワークCCU入室患者調査票集計 東京における急性心血管疾患の動向:疾患別基本統計量. 心不全 2011 年. ICU とCCU 2014; 38( 別冊):S158-S161
- Shiba N, Nochioka K, et al.; CHART-2 Investigators. Trend of westernization of etiology and clinical characteristics of heart failure patients in Japan̶first report from the CHART-2 study. Circ J 2011; 75: 823-833.
- Cleland JG, Swedberg K, et al.; Study Group on Diagnosis of the Working Group on Heart Failure of the European Society of Cardiology. The EuroHeart Failure survey programme-a survey on the quality of care among patients with heart failure in Europe. Part 1: patient characteristics and diagnosis. Eur Heart J 2003; 24: 442-463.
- Liu M, Fang F, et al. Noncardiac comorbidities in heart failure with preserved ejection fraction - commonly ignored fact. Circ J 2015; 79(5): 954-959.
- Anker SD, Comin Colet J, et al.; FAIR-HF Trial Investigators. Ferric carboxymaltose in patients with heart failure and iron deficiency. N Engl J Med 2009; 361: 2436-2448.
- Ponikowski P, van Veldhuisen DJ, et al.; CONFIRM-HF Investigators. Beneficial effects of long-term intravenous iron therapy with ferric carboxymaltose in patients with symptomatic heart failure and iron deficiency. Eur Heart J 2015; 36(11): 657-668.
- Jankowska EA, Malyszko J, et al. Iron status in patients with chronic heart failure. Eur Heart J. 2013 Mar;34(11):827-34.
- Hamaguchi S, Kinugawa S, et al.; JCARE-CARD Investigators. Predictors of long-term adverse outcomes in elderly patients over 80 years hospitalized with heart failure. -A report from the Japanese Cardiac Registry of Heart Failure in Cardiology (JCARE-CARD)-. Circ J 2011; 75: 2403-2410.
- Schoenenberger AW, Stortecky S, et al. Predictors of functional decline in elderly patients undergoing transcatheter aortic valve implantation (TAVI). Eur Heart J 2013; 34(9): 684-692.
- Nochioka K, Sakata Y, et al.; CHART-2 Investigators. Prognostic impact of nutritional status in asymptomatic patients with cardiac diseases: a report from the CHART-2 Study. Circ J 2013; 77: 2318-2326.
筆者

- 原田 和昌(はらだ かずまさ)
- 東京都健康長寿医療センター副院長
- 略歴:
- 1985年:東京大学医学部卒、1990年:米国ハーバード大学研究員、2001年:東京大学医学部付属病院助手(循環器内科)、2009年:東京都健康長寿医療センター内科総括部長、2011年:東京医科大学客員教授、2012年より現職
- 専門分野:
- 循環器、心不全、高血圧。 医学博士
転載元
公益財団法人長寿科学振興財団発行 機関誌 Aging&Health No.83
