高齢者心不全の心臓リハビリテーション
公開日:2017年10月24日 10時00分
更新日:2019年8月 1日 10時56分
安達 仁(あだち ひとし)
群馬県立心臓血管センター循環器内科部長
はじめに
高齢人口の増加、心不全急性期治療の進歩により、高齢者心不全が激増している。高齢者では中高年者とは異なる特徴と病態を有しているため、心臓リハビリテーション実施時に特別な注意を要する。
慢性心不全の基礎
心不全は心ポンプ機能が末梢のエネルギー需要を満たせなくなった結果、全身の機能に異常が生じる症候群である。急性心不全はPAWP(肺動脈楔入圧)(はいどうみゃくせつにゅうあつ)、あるいはLVEDP(左室拡張末期圧)上昇をきっかけに酸素化が低下して細胞死に至る病態で、血圧コントロール、過剰な体液量あるいは体液分布異常の制御、酸素化改善が治療の主目的となる。
血行動態が安定すると慢性心不全となる。慢性心不全では、心臓に負荷をかけずに末梢へエネルギーと酸素供給を増やし、運動耐容能と予後改善をめざすことが治療目的である。すなわち心保護と同時に心拍出量増加、骨格筋機能 亢進、自律神経活性安定化、不安定呼吸安定化をめざすことが治療目標となる。治療のターゲットは全身に及ぶ。
慢性心不全の状態では、心機能不全が持続する結果、図1のごとく骨格筋機能、血管内皮細胞機能、自律神経活性、免疫機能などが機能不全に陥り、その結果として動悸、息切れ、易疲労感が生じ、そして予後不良となる。
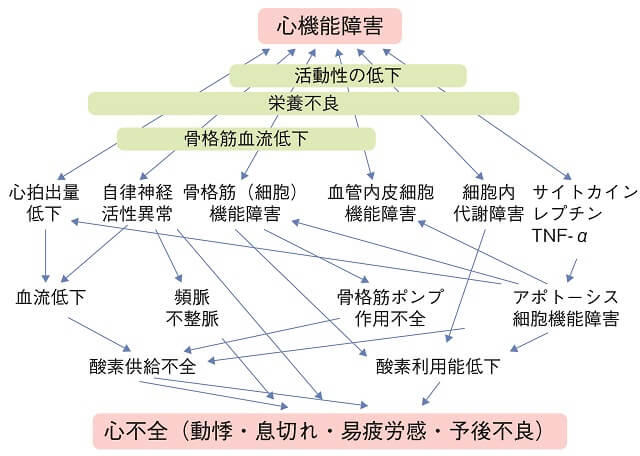
「動悸」は不整脈が原因であることもあるが、頻脈を感じている場合も多い。心拍数は低強度の活動レベルでは副交感神経が制御し、中等度以上では交感神経活性が制御する。心不全の場合、重症になるほど副交感神経活性が低下して交感神経活性が亢進する。そのため心拍数が増加する。さらに、浅い呼吸に伴い胸膜に分布する副交感神経受容体からのシグナル減少、骨格筋萎縮に伴う交感神経活性亢進のために、わずかな活動で容易に心拍数亢進をもたらし、動悸を感じさせやすくなる。したがって、呼吸をゆっくりさせることと骨格筋をしっかりさせることが必要である。両者を同時に実現する手法はいうまでもなく運動療法である。
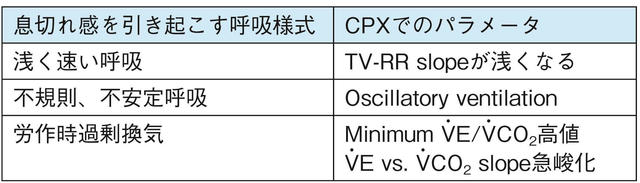
「息切れ」は浅く速い呼吸と、速さ・深さともに不規則な不安定呼吸、換気血流不均衡分布増大に起因する労作時過剰換気が原因となる。呼吸は頚動脈と延髄の化学受容体が制御しており、それぞれ低酸素と交感神経活性が刺激する。心不全では同じ仕事量のときの交感神経活性が増大しているため、換気が亢進しやすい。息切れはCPX(心肺運動負荷試験)を行うと理解しやすい(表1)。自律神経活性を安定化させる目的、呼吸を安定させる目的で行われるべき介入は心臓リハビリテーション1)とASV(adaptive servoventilation( :陽圧呼吸療法)の適正使用2)である。
「易疲労感」は骨格筋萎縮が最大の原因であるが、精神的要素も関与する。心疾患患者の約40%は抑うつ状態にあり、この状態では体動への意欲が著しく損なわれる。そのため、心不全患者では非心不全患者と比べて労作時に疲れを訴えやすい。骨格筋萎縮への介入はもちろん、抑うつ状態の改善に対しても心臓リハビリテーションは有効である。
心不全の主要な死因は、軽症では突然死、重症では心不全死である。突然死は心室細動などの不整脈が主原因であり、主に自律神経の乱れが誘因となる。心不全死は心機能低下、血管拡張能低下、自律神経活性などが総合的に生じた結果起こる。突然死には心臓リハビリテーションプログラムの他、β遮断薬やCRTD(両心室ペーシング療法)も有効であるが、心不全死に関与する原因ほぼすべてに効果を発揮するのは心臓リハビリテーションのみである。
心臓リハビリテーションと廃用症候群の理学療法
以上のごとく、心臓リハビリテーションは心不全の病態に強力に介入してQOLと予後を改善させる。血行動態が不安定になりがちな急性期であったり、心臓悪液質の状態で著しく骨格筋萎縮が進行している状況では、運動療法の実施法は小筋群のトレーニングとなる。
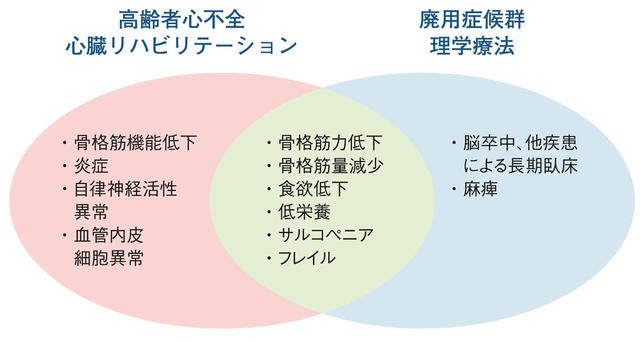
これは、トレーニング実施法としては長期間寝込んだ結果生じる廃用症候群に対する理学療法と類似している。この点では心不全に対する心臓リハビリテーションと廃用症候群に対する理学療法と大きな違いはない。ただし、心不全が基礎にある場合には、運動器のみならず、異常な自律神経や不安定呼吸への介入、および体液量維持のための生活習慣への介入も重要であり、この点で心不全治療を主眼においた心臓リハビリテーションは、高齢者心不全であっても、廃用症候群の理学療法的要素を包含してはいるが、それだけで済まされる治療法ではないといえる。
心臓リハビリテーションと廃用症候群の理学療法との関係を図2に示す。
高齢者心不全の特徴
高齢心不全患者の特徴を表2に示す。合併症が多いことは心不全の病態を若年者より複雑にさせる。心臓リハビリテーションの対象となる心不全の場合、運動しても低酸素になることはないが、呼吸不全や肺血栓塞栓症を合併していると低酸素血症を生じることがある。事前にこれらの疾患を合併していないか確認する必要がある。
- 合併症が多い
- 認知症を有することがある
- うつ状態のことが多い
- 女性が多い
- 他人の意見を聞き入れるのに時間を要する
- 個体差が大きい
- 味覚障害がある
- 心房細動が多い
- 拡張機能障害が多い
- 心拍応答が悪い
- 動作が緩慢
- 低体力・虚弱(フレイル)
- バランス機能が低下している
また、多かれ少なかれ存在する認知症や抑うつの合併、難聴や自分のやり方へのこだわりが生活習慣への介入をむずかしくさせる。一方的な指導ではなく、患者の希望を最大限に取り入れて、時にはガイドラインから外れてでも個別化した指導が必要になることがある。寿命が90歳から87歳に縮んででも漬物やお饅頭を食べることを許すか、93歳まで生きることをめざして理想的な生活習慣を実践させるか、スタッフは判断を迫られることがある。もちろん、理想的な生活習慣を患者の好みに変えていくことが望ましいことであるが、現実にはこのようなことは少ない。高齢者の場合には、患者の生命予後だけを考えるのではなく、QOLやQALY(Quality-adjusted life year 、質調整生存年)向上を優先することが多い。ただし、このような指導を通してスタッフは新たな勉強をすることができるともいえる。高齢者では左室拡張機能障害と心房細動が多い。これらの状態では頻脈になると一回心拍出量(SV:stroke volume )が低下することがある。その一方で、一回心拍出量が少ないため、ある程度の心拍数がないと心拍出量(CO :cardiacoutput )を維持できない。高齢者では運動に対する心拍応答が低下、すなわちchronotropic incompetence (変時性不全)が存在するとともに、β遮断薬のような徐脈傾向にする薬が使用されていることが多いため、適切な心拍数を維持できないことが多い。すなわち、高齢者では徐脈にも頻脈にもなりやすいがどちらも望ましくなく、いわゆる予備能が少ない状況にあるといえる。
運動療法を実施するにあたり、事前にCPXで運動中の心拍出量を評価し、安全で有効な心拍数になる負荷強度を確認しておくことが望ましい。CPXにおける運動中の心ポンプ機能のパラメータは、peak VO2/HRとVE/VCO2 at RCP、maximum ETCO2などで評価が可能である。これらのパラメータについての詳細は成書3)に譲る。ちなみにCPXは運動負荷試験であるが、室内歩行が可能であれば実施可能である。したがって高齢者心不全であっても、ほとんどの場合、CPXで評価することができる。
また、高齢者では血管拡張能も低下している。そのため、前負荷・後負荷ともに増大しやすい。血管内皮細胞由来血管作動性物質である一酸化窒素は、運動中には、ずり応力増大に伴って分泌が促されて血管拡張反応が生じるが、高齢者ではこの反応が少ない。このため、運動筋への血流分配の増加応答が不十分になり運動耐容能が低下する。これは易疲労感や息切れ感の原因となり、ADL低下の原因となる。有酸素運動は血管内皮細胞機能を改善させる。
骨格筋量の減少や機能の低下も高齢者心不全で目立つ所見である。骨格筋量が減少すると心ポンプ機能が低下する。また、換気応答も過剰になる。これはエルゴリフレックスが亢進するためである。骨格筋トレーニングにより筋量が増加すれば、骨格筋ポンプ機能が改善して心保護効果が得られるのみならず、エルゴレフレックスも安定して労作時過剰換気が改善傾向を示す。骨格筋の酸化酵素活性が低下すれば持久力がなくなり、易疲労性を示すようになる。高齢者では遅筋繊維が減少して速筋繊維の割合が増加するが、絶対量で考えれば速筋繊維量も減少するため瞬発力も減少する。バランス感覚や空間把握力、視力などの低下と相まって転倒しやすくなるため注意を要する。
高齢者心不全の心臓リハビリテーション
心臓リハビリテーションは、運動療法、食事療法、生活習慣への介入と心理的介入で構成されている。高齢者であっても、これらのすべての要素が必要である。
心不全に対する心臓リハビリテーションの目的を表3に示す。中高年者同様、高齢者でも運動耐容能の改善によるADLやQOL、予後の改善は重要な目的の1つである。その他、運動によるインスリン抵抗性改善、脂質プロファイル改善、血圧低下効果などは、経口薬剤量を減らすことができて腎負荷や副作用を減少させることができる。また、骨格筋量増加は骨格筋ポンプ機能を改善させる。自律神経活性の安定化も、不整脈抑制、血管の過剰な緊張改善、血圧安定化などによる突然死や心不全死を減少させる。
| 治療の目標 | 関連する項目 |
|---|---|
| 心機能改善 | 収縮能、拡張能 |
| 骨格筋機能改善 |
酸化酵素活性(筋線維組成) 筋力 筋量 骨格筋内血管床 |
| 自律神経活性改善 |
副交感神経活性賦活化 交感神経活性安定化 |
運動療法の種類として、基本は有酸素運動とレジスタンストレーニングである。高齢者の場合、筋力低下が強いことや腰痛などのために、十分な運動強度を負荷することができないことが多い。そのため、有酸素運動の場合には中高年で用いられるATレベルでの運動療法が実施できなかったり、抵抗運動の場合には1RM(1回に可能な最大の負荷)の60%程度の負荷をかけられないことが多い。
ただ、インスリン抵抗性改善は低強度の運動療法で改善する。また、有酸素運動でも抵抗運動でも弱い負荷の場合には回数を増やすことで効果発現を補うことが可能である。有酸素運動とレジスタンストレーニングの選択に関して、筋力を向上させる手段としてはレジスタンストレーニングを中心とした運動療法のほうが優れている4)。
心不全患者の運動療法開始時期については、座位可能になれば、端座位になって自重を利用したプレトレーニングを開始する。ベッドに座って下腿を上げ下げする。この際、息張らないように注意する。その後、ベッドサイドでのつま先立ち運動を実施し、これらを行っても心血行動態に悪影響が出なければ本格的な運動療法に移行する。血行動態への悪影響とは、急激な頻脈、収縮期血圧の10mmHg以上の低下、SpO2の90%未満への低下などのことである。
高齢者では拡張障害が多い。また、冠動脈硬化症が強かったり、微小循環障害のような潜在性の心筋虚血を引き起こす病態が隠れていることもある。そのため、高強度負荷がPAWPを上昇させて慢性心不全急性を増悪させる可能性がある。筆者の施設の未発表データであるが、運動持続時間が3分を超えるとPAWPが30mmHg以上に達する人がいるため、心不全患者に高強度負荷を実施する場合には、持続時間をあまり長くしないほうがよいと考えている。
また、高齢心不全患者では頻脈性心房細動が急性増悪の原因となることが多い。心房細動は65歳以上で急激に増加し始めるため、高齢者では慢性心房細動になっていることが多い。この場合、運動負荷に際して、通常は洞調律のときと類似した心拍応答を示す。しかし、心不全が重症で副交感神経活性が減弱し始めたり、交感神経活性が亢進し始めているときには、少しの運動で急激に頻脈になる。
筆者は、心拍数が110/分以上になる場合には、強度を緩めるか運動を中断するように依頼している。そして、服薬状況、塩分摂取量、過労・心理的ストレスなどを評価し、自律神経活性異常の原因がある場合にはそれに介入する。
食事療法も重要である。高齢者であっても減塩は最高の心保護療法である。また、心機能低下や炎症の原因となるインスリン抵抗性に対しても介入するべきで、内臓脂肪や異所性脂肪を減らすべきである。また、高齢者では味蕾(みらい)が減少するために味を薄く感じて、塩分が強くないとまずいと感じることが多い。尿検査で塩分摂取量を測定しながら、根気よく薄味を実践させることが重要である。
75歳以上の女性や80歳以上の男性では減量が予後を改善させることはないという報告がある5)。内臓脂肪を減らそうとしたダイエットが骨格筋量まで減らしてしまっては高齢者の予後において逆効果である。内臓脂肪の減量をめざすときには、必ず運動療法も併用して行うべきである。
最近では、高齢者は肉類を多めに摂取するべきだといわれている。肉類を摂取すれば、脂肪摂取量も増えることが多い。しかし、体脂肪と骨格筋がともに減少してフレイルになり、転倒して大腿骨頚部骨折を起こし、最終的に誤嚥性肺炎で死亡する可能性のほうが、内臓脂肪が蓄積して心拡張能低下と不整脈誘発が促されて心不全死に至る可能性よりも高い。したがって、高齢心不全患者の場合には、中高年よりもカロリー制限は穏やかにする。
タンパク質摂取については、eGFR(腎臓機能を表す値)が45以上の場合には制限は不要である6)。むしろ骨格筋タンパク質は、アミノ酸を主とした高タンパク食と運動療法の併用が有用である7)。食間のサプリメントも有用である。ビタミンDが欠乏している症例では筋力が弱く骨折も多いとされるため、ビタミンD投与も有効である8)。
禁煙指導は必須である。喫煙量は肺機能と逆相関する。高齢心不全患者の場合、労作時の息切れ感が心不全のためではなく、潜在性の肺気腫のためであることがまれにある。呼吸機能検査結果が閉塞性肺疾患の基準に当てはまっていなくても、FEV(努力肺活量)が低下していれば労作時息切れ感の原因になる。もし患者が喫煙者であれば、強力に禁煙指導を行う。喫煙の急性効果として循環障害や酸素運搬能の低下があるため、高齢者であっても同様である。
ストレスコントロールも重要である。不安・抑うつをHADS、SDS、STAIなどを用いて評価し、疑わしい場合には積極的に心臓リハビリテーションプログラムへ参加させる。本格的にうつ状態に入った場合には専門家に委ねる。
おわりに
以上、高齢者心不全の心臓リハビリテーションについて記述した。高齢者であっても心臓リハビリテーションは心臓病治療のための手段である。既往歴として心臓を少し悪くしたことがある廃用症候群に対する理学療法と同一であると考えるのは危険である。廃用症候群のリハビリテーションは重要であるが、心臓リハビリテーションにとって運動療法は手段の1つに過ぎない。同一視することは心臓リハビリテーションの危機であると筆者は危惧している。
参考文献
- Taguchi T, Adachi H, Hoshizaki H, et al. Effect of physical training on ventilatory patterns during exercise in patients with heart disease. J Cardiol 2015; 65: 343-8
- Kazimierczak A, Krzyz4anowski K, Wierzbowski R, et al. Resolution of exercise oscillatory ventilation with adaptive servoventilation in patients with chronic heart failure and Cheyne-Stokes respiration:preliminary study. Kardiol Pol 2011; 69: 1266-71
- 安達仁編著 CPX・運動療法ハンドブック 中外医学社
- Theou O, Stathokostas L, Roland KP, et al. The effectiveness of exercise interventions for the management of frailty: a systematic review. J Aging Res 2011; 4: 569194
- Stevens J, Cai J, Pamuk ER, et al. The effect of age on the association between body-mass index and mortality. N Engl J Med 1998; 338:1-7
- Kim HK, Suzuki T, Saito K, et al. Effects of exercise and amino acid supplementation on body composition and physical function in community-dwelling elderly Japanese sarcopenic women: a randomized controlled trial. J Am Geriatr Soc 2012; 60: 16-23
- Murad MH, Elemain KB, Abu Elnour NO, et al. Clinical review: the effect of vitamin D on falls: a systematic review and metaanalysis. J Clin Endocrinol Metab 2011; 96: 2997-3006
著者

- 安達 仁(あだち ひとし)
- 群馬県立心臓血管センター循環器内科部長
- 略歴 :
- 1985年:群馬大学医学部卒、群馬大学第2 内科入局、1994年:Harbor-UCLA1 Medical Center 留学、1995年:群馬県立循環器病センター(現・群馬県立心臓血管センター)、2000年より現職
- 専門分野:
- 循環器内科。医学博士
転載元
公益財団法人長寿科学振興財団発行 機関誌 Aging&Health No.83
