日本人のカルシウム摂取とビタミンD
公開日:2017年9月 6日 11時00分
更新日:2019年8月 6日 12時58分
中村 和利(なかむら かずとし)
新潟大学大学院医歯学総合研究科環境予防医学分野教授
はじめに
カルシウムとビタミンDは、正常の代謝、特に骨代謝を維持するために必須の栄養素である。平成25年国民健康・栄養調査によると、70歳以上の高齢者のカルシウム摂取量中央値は男性で548mg/日、女性で475mg/日と、日本人の食事摂取基準(2015年版)で推奨される量(それぞれ700 mg/日と650mg/日)より150mg以上少ない。一方、ビタミンD摂取量の中央値は男性6.9μg/日、女性5.8μg/日であり、目安とされる量(5.5μg/日)より多い。
このような現状において、日本人高齢者におけるカルシウム摂取およびビタミンDと疾病予防について、科学的根拠(エビデンス)に基づいて解説する。
カルシウム摂取と健康
欧米人のカルシウム摂取量は一般に日本人より多い。欧米では1200mg/日のカルシウム摂取が推奨され、さらに1000mg/日のカルシウム(およびビタミンD)サプリメントが骨折予防に有効であるとされている1)。しかしながら、そのような多量のカルシウムサプリメントは心筋梗塞のリスクを上昇させる可能性が指摘されているため2)、必要以上の多量カルシウム摂取は避けるのが安全と思われる。
いずれにせよ、日本人のカルシウム摂取量は乳製品を多く摂る欧米人より明らかに少なく、さらに骨粗鬆症などのカルシウム関連疾患の罹患率も異なる。そのような事情により、カルシウム摂取と健康について考察する際、日本人を対象とした研究を参考にする必要がある。
一般に、カルシウム摂取量と骨密度との関連性は強いとはいえない。筆者らの高齢者を対象とした観察疫学研究においてもカルシウム摂取量と骨密度に関連性を見出すことは難しかった3 )4 )。そこで筆者らは、カルシウム摂取の骨密度への影響を明らかにする目的で、中高年女性を対象に低用量カルシウム付加のランダム化比較試験を行った5)。50〜 75歳の女性ボランティア450人(平均カルシウム摂取量493mg/日)を、1.カルシウム500mg/日付加(牛乳約2本分)群、2.カルシウム250mg/日付加群、3.プラセボ群、のいずれかの群にランダムに割り付け、介入用錠剤を2年間継続服用してもらった。主要なエンドポイントは腰椎・大腿骨頸部骨密度の2年間の変化であった。
実効説明分析において、カルシウム500mg/日付加群の2年間の腰椎骨密度低下量はプラセボ群と比較して有意に小さく(差1.6%、P=0.010)、カルシウム250mg/日付加群の低下量は小さい傾向(差1.0%、P=0.078)にあった(図1)。 大腿骨頸部骨密度の変化に関しては、カルシウム500mg/日付加群の2年間の骨密度低下量はプラセボ群と比較して小さい傾向(差1.0%、P=0.077)にあった。
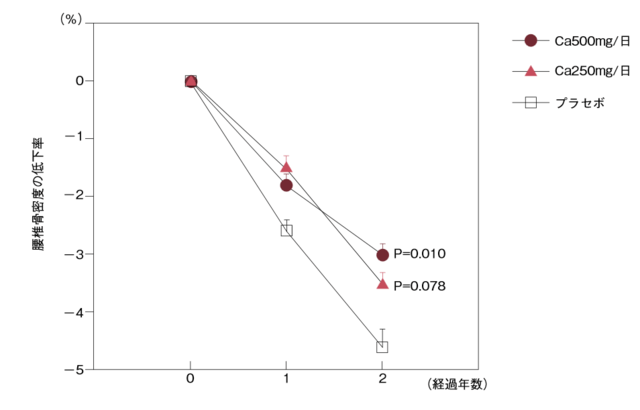
カルシウム500mg/日付加群の2年間の骨密度低下量はプラセボ群と比較して有意に小さく(差1.6%,P=0.010)、 カルシウム250mg/日付加群の低下は小さい傾向(差1.0%,P=0.078)にあった。
この研究より、高齢者におけるカルシウムの十分な摂取は腰椎骨密度維持に一定の効果があることが明らかになった。また、カルシウムの大腿骨頸部骨密度に対する効果は腰椎より小さいと考えられた。
カルシウム摂取と骨折との関連では、厚生労働省研究班多目的コホート研究(JPHC Study)における腰椎骨折調査結果6)が参考になる。40~69歳の女性約4万人を10年間追跡した調査の結果、カルシウム摂取4分位における摂取量の最少群(約350mg/日未満)の腰椎骨折の発生リスクは、最大群(約700mg/日以上)の2.1倍(P<0.05)であった(図2)。この結果から、カルシウム摂取の少ない高齢者は、腰椎圧迫骨折のハイリスク群であるといえる。
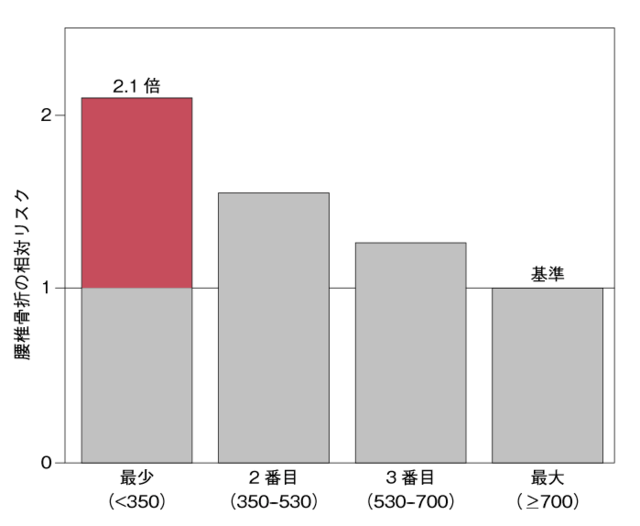
40〜69歳の女性約4万人を約10年間追跡した調査結果、カルシウム摂取量の最も少ない群(約350mg/日未満)のリスクは、最も多い群(約700mg/日以上)より有意に高かった(2.1倍, P<0.05)。
一方、日本人におけるカルシウム摂取の大腿骨頸部骨折への影響に関するエビデンスは現在のところ非常に少ない。筆者らは骨粗鬆症性骨折のハイリスク群である老人ホーム入居者を対象に大腿骨頸部骨折のコホート研究を行い7)、カルシウム剤を使用している群としていない群で大腿骨頸部骨折の発生率を比較したが、両群に有意差はみられなかった。大腿骨頸部骨折を予防するためのカルシウム摂取量を提案するにはエビデンスは不十分であり、さらなるエビデンスが求められる。
カルシウム摂取のまとめ
これまでの国内外における多くの研究から、カルシウムの摂取不足は骨代謝に悪影響を与え、骨粗鬆症性骨折のリスク要因となることは疑いない。さらに、日本人高齢者における十分なカルシウム摂取は腰椎圧迫骨折予防に一定の効果が期待できる。一方、十分なカルシウム摂取が大腿骨頸部骨折を予防し得るかどうかは明確でない。また、高齢者において食事からの摂取可能な量を超えるカルシウムサプリメントの有効性や安全性に関しても不明確である。
高齢者のカルシウム摂取に関しては、食事からの十分なカルシウム摂取は日本人の脳血管疾患やうつ病のリスクを減らすとする研究もあるため、まずは食事からの十分なカルシウム摂取が重要であるといえる。
ビタミンDと健康
ビタミンDは脂溶性ビタミンの1つであり、疾病予防の観点から世界的に注目されている。ビタミンDは、食品(主に魚)からの摂取の他に、紫外線を浴びることで皮膚でも作られ、体内に入ると肝臓で速やかに水酸化を受け25-hydroxyvitamin-D(25OH-D)となる。25OH-Dは血液中に比較的安定して存在するため、ビタミンDの栄養状態の指標とされる。
近年、くる病に代表されるビタミンD欠乏症(血中25OH-D<12.5nmol/Lまたは5ng/dL)は少ない。しかしながら、ビタミンD欠乏症ほどではない血中25OH-D濃度の相対的低値、すなわち潜在的なビタミンD不足の者(図3)が 少なからず存在すると考えられている8)。
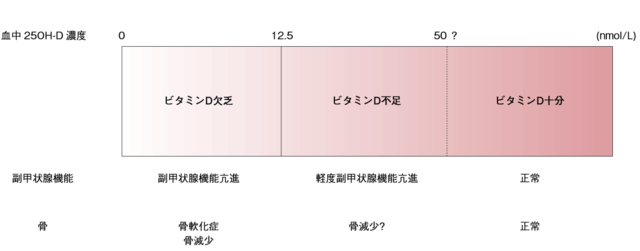
ビタミンD不足は、二次性副甲状腺機能亢進症、骨粗鬆症、転倒骨折のリスクを上げるため、血中25OH-D濃度を50nmol/L以上に維持することが勧められており1)、理想的には75nmol/L以上というより高い値に維持することも提案されている9)。著者らの最近の調査では、地域の中高年者(n=9,084、血中25OH-Dの平均値50nmol/L)において血中25OH-Dが50nmol/L以上である者の割合は46%、75nmol/L以上である者は10%未満であった10)。
Bischoff-Ferrariら11)は、欧米におけるランダム化比較試験(RCT)のメタ解析を行い、ビタミンD付加(12~19μg/日)により椎体骨折以外の骨折を20%程度予防することができると結論付けた。高齢者に対するビタミンD付加による骨密度への影響は軽微である12)ことから、ビタミンDの転倒予防効果13)により骨折発生を減らしている可能性がある。しかしながら、ビタミンD付加のみでは骨折予防効果はないとするメタ解析結果14)もあり、高齢者へのビタミンD付加の骨折予防の効果については今後さらなる検討が必要である。
高齢者では、加齢性筋肉減弱現象(サルコペニア)や虚弱(フレイル)も問題となる。ビタミンD付加は、筋力・身体バランスの維持や転倒予防に効果があるとの指摘があり13)、今後サルコペニアやフレイルを有する高齢者に対してビタミンDの身体機能への効果を解明することが期待される。
ビタミンDレベルおよびその疾患との関連の強さには人種差があると考えられている。例えば、黒人は白人よりビタミンDのレベルは低いが、骨粗鬆症の罹患率も低い。それゆえ、日本人を対象としたビタミンDの疾病予防研究が必要であるが、そのような介入研究は行われていない。
観察研究に関しては、筆者らの行った地域高齢者を対象とした骨粗鬆性骨折(四肢骨または腰椎の症候性骨折)のコホート研究がある15)。69歳以上の女性の血中25OH-D濃度(夏季)を測定し、71nmol/L以上の群(4分位における最高濃度の群)では、71nmol/L未満の群と比較して骨折の発生率が58%低かった(P<0.05, 図4)。ビタミンD摂取の増加や日常生活において適度な日光浴を行うことにより、現状よりビタミンDを多く得ることができれば骨折を予防し得ることが示唆された。
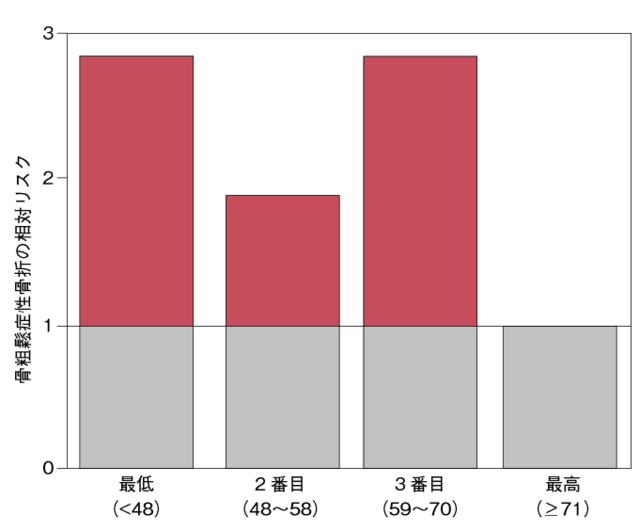
69歳以上の女性773人を平均5.5年間追跡した結果、血中25OH-D濃度が最も高い群(71nmol/L以上)の骨折発生率は、その他の群(71nmol/L未満)より有意に低かった。
高齢者の中でも、老人ホーム入居者の血中25OH-Dレベルは地域の高齢者のレベルに比して著しく低い。筆者らの調査においても老人ホーム入居者の血中25OH-Dの平均値は30nmol/Lと低かった8)。老人ホーム入居者にはフレイルである人が多く、日光浴不足が主な要因であると考えられる。このようなビタミンD不足のハイリスク群にはビタミンDのサプリメントを考慮してもよい。米国医学研究所(Institute of Medicine;IOM)は、高齢者におけるビタミンD摂取の基準として、10~20μg/日(この量は日本人の食事からのビタミンD摂取を超える)1)を提示している。
しかし、より対費用効果が高い方法は日光浴であろう。Satoら16)は施設入居者(平均血中25OH-D濃度=24nmol/L)に1日15分の日光浴を1年間継続する介入を行い、血中25OH-D濃度が倍増(52nmol/L)することを確認した。
ビタミンDのレベルは高いほど好ましいが、米国医学研究所は、サプリメントなどを利用して一般集団の血中25OH-D濃度を50nmol/Lを75nmol/L上昇させても、公衆衛生学的見地からその費用に見合う骨粗鬆症・骨折予防の効果が期待できないとの見解を示している17)。
一方、ビタミンD不足は骨疾患だけでなく、ある種のがんや糖尿病などのさまざまな疾患との関連が報告されている。このような状況の中、日本人を含むアジア人におけるビタミンDの健康影響ついてはエビデンスが不足しているため、著者らは大規模な地域住民コホート研究10)を行っており、ビタミンDとさまざまな疾患との関連性の解明を試みている。
ビタミンDのまとめ
地域高齢者の約半数はビタミンDの栄養状態が十分でない可能性がある。ビタミンDを豊富に含む魚などの摂取を増やすのはよいが、ビタミンDを食事のみから摂ることには限界がある。高齢者、中でも日ごろ不活発な人は積極的に屋外で活動することが勧められる。施設入居者のビタミンD不足はより深刻であり、サプリメントや適切な日光浴(15~30分/日)が効果的である。
おわりに
日本人高齢者におけるカルシウム摂取とビタミンDに関連する諸問題点について概説した。カルシウム摂取と比較して、ビタミンDはその疾病予防との関連について不明な点が多いため、今後のエビデンスの蓄積が求められる。
参考文献
- Institute of Medicine. Dietary reference intakes for calcium and vitamin D. National Academies Press, Washington D.C., 2011.
- Bolland MJ, et al. Effect of calcium supplements on risk of myocardial infarction and cardiovascular events: meta-analysis. BMJ. 2010 Jul 29;341:c3691.
- Nakamura K, et al. Correlations between bone mineral density and demographic, lifestyle, and biochemical parameters in community dwelling Japanese women 69 years of age and over. Osteoporos Int 2006;17:1202-7.
- Nakamura K, et al. Nutritional and biochemical parameters associated with six-year change in bone mineral density in community-dwelling Japanese women aged 69 years and older: the Muramatsu Study. Nutrition 2012;28:357-61.
- Nakamura K, et al. Effect of low-dose calcium supplements on bone loss in perimenopausal and postmenopausal Asian women: a randomized controlled trial. J Bone Miner Res 2012;27:2264-70.
- Nakamura K, et al. Calcium intake and the 10-year incidence of self-reported vertebral fractures in women and men: the Japan Public Health Centre-based Prospective Study. Br J Nutr 2009;101:285-94.
- Nakamura K, et al. Incidence and risk factors associated with hip fracture in institutionalised elderly people in Japan. Age Ageing 2009;38:478-82.
- Nakamura K. Vitamin D and prevention of osteoporosis: Japanese perspective. Environ Health Prev Med 2006;11:271-6.
- Rizzoli R, et al. Vitamin D supplementation in elderly or postmenopausal women: a 2013 update of the 2008 recommendations from the European Society for Clinical and Economic Aspects of Osteoporosis and Osteoarthritis (ESCEO). Curr Med Res Opin 2013;29:305-13.
- Nakamura K, et al. Impact of demographic, environmental, and lifestyle factors on vitamin D sufficiency in 9,084 Japanese adults. Bone 2015;74:10-7.
- Bischoff-Ferrari HA, et al. Prevention of nonvertebral fractures with oral vitamin D and dose dependency: a meta-analysis of randomized controlled trials. Arch Intern Med 2009;169:551-61.
- Reid IR, et al. Effects of vitamin D supplements on bone mineral density: a systematic review and meta-analysis. Lancet 2014;383:146-55.
- Kalyani RR, et al. Vitamin D treatment for the prevention of falls in older adults: systematic review and meta-analysis. J Am Geriatr Soc 2010;58:1299-310.
- Avenell A, et al. Vitamin D and vitamin D analogues for preventing fractures associated with involutional and post-menopausal osteoporosis. Cochrane Database Syst Rev 2009;CD000227.
- Nakamura K, et al. Vitamin D sufficiency is associated with low incidence of limb and vertebral fractures in community-dwelling elderly Japanese women: the Muramatsu Study. Osteoporos Int 2011;22:97-103.
- Sato Y, et al. Amelioration of osteoporosis and hypovitaminosis D by sunlight exposure in hospitalized, elderly women with Alzheimer's disease: a randomized controlled trial. J Bone Miner Res 2005;20:1327-33.
- Rosen CJ, et al. IOM committee members respond to Endocrine Society vitamin D guideline. J Clin Endocrinol Metab 2012;97:1146-52.
筆者

- 中村 和利(なかむら かずとし)
- 新潟大学大学院医歯学総合研究科環境予防医学分野教授
- 略歴:
- 1988 年:新潟大学医学部医学科卒業、福島県立医科大学(衛生学)助手、1996 年:新潟大学医学部(衛生学)助手、2003年:新潟大学大学院医歯学総合研究科助教授、2007 年:同准教授、2011 年より現職
- 専門分野:
- 予防医学。医学博士、MPH
転載元
公益財団法人長寿科学振興財団発行 機関誌 Aging&Health No.75
