介護保険施設における低栄養と栄養ケア・マネジメントの課題
公開日:2017年9月 6日 10時00分
更新日:2019年8月 6日 13時06分
高田 健人(たかだ けんと)
神奈川県立保健福祉大学保健福祉学部栄養学科助教
杉山 みち子(すぎやま みちこ)
神奈川県立保健福祉大学保健福祉学部栄養学科教授
はじめに
栄養ケア・マネジメント(Nutrition Care and Management, 以下NCM)は、個々人に最適な栄養ケアを行い、その実務遂行上の機能や方法、手順を効率的に行うためのシステムであり、厚生省老人保健事業推進等補助金研究「高齢者の栄養管理サ-ビスに関する研究」(松田・小山・杉山他, 1996-1999)において確立された(図1)。
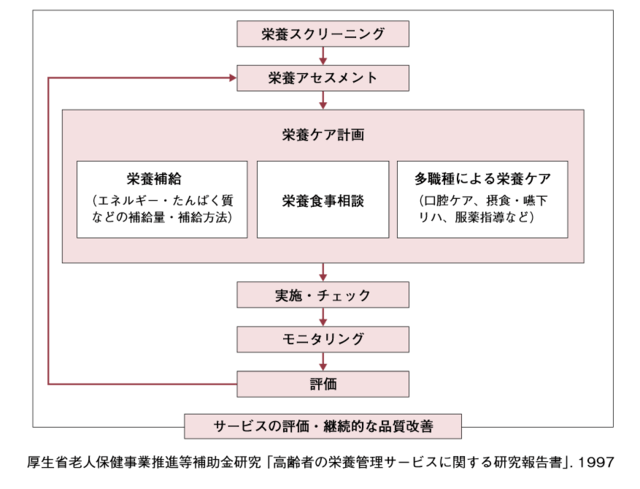
その後、2005年10月の介護保険制度改正で介護保険施設における基本食事サービス費の廃止に伴いNCMが導入され、報酬上の評価(栄養マネジメント加算)を得たことにより、それまで調理・献立に携わる職種としてみなされていた管理栄養士がNCM業務遂行とマネジメントを担う栄養専門職として位置付けられた。これは、当時、介護保険施設入所高齢者の約4割にみられた低栄養の問題や個別栄養ケアに対する社会的重要性の認識を醸成した。
一方、介護保険施設には現在もなお低栄養の高齢者が多くみられている。筆者ら(2015)の調査では、介護保険施設(特養および老健)入所者1,646名(平均年齢85.7±8.7歳)のうち、NCMの栄養スクリーニングによる低栄養状態の中・高リスク者は54.8%であった1)(図2、表1)。
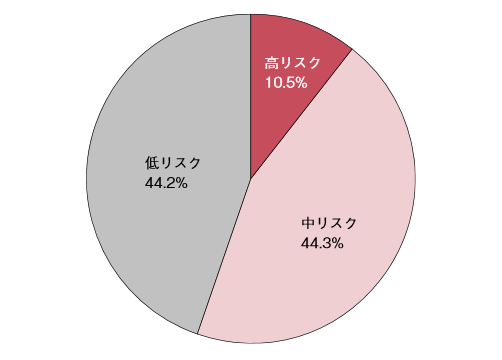
| 低リスク | 中リスク | 高リスク | |
|---|---|---|---|
| BMI(kg/m2) | 18.5-29.9 | 18.5未満 | |
| 体重減少率(%) | 変化なし (減少3%未満) |
1か月に3-5%未満 3か月に3-7.5%未満 6か月に3-10%未満 |
1か月に5%以上 3か月に7.5%以上 6か月に10%以上 |
| 食事摂取量(%) | 良好 (76-100%) |
不良 (75%以下) |
|
| 血清アルブミン値(g/dl) | 3.6以上 | 3.0-3.5 | 3.0未満 |
| 栄養補給法 | 経口摂取 | 経腸栄養法 静脈栄養法 |
|
| 褥瘡 | なし | あり |
- 参照:
-
- 栄養マネジメント加算及び経口移行加算等に関する事務処理手順例及び様式例の提示について(平成17年9月7日老老発第0907002厚生労働省老健局老人保健課長通知)
-
- 杉山みち子, 高田健人, 他. 平成26年度厚生労働省老人保健事業推進等補助金(老人保健健康増進等事業分)「高齢者保健福祉施策の推進に寄与する調査研究事業」施設入所・退所者の経口維持のための栄養管理・口腔管理体制の整備とあり方に関する研究 報告書. 2015, 一般社団法人日本健康・栄養システム学会
また、廣瀬・葛谷ら(2014)においても、介護保険施設入所者587名(平均年齢85.1±7.8歳)のうちMini Nutritional Assessment Short-Form (MNA®-SF)による評価で低栄養(Malnourished)は 25.7%、低栄養のおそれあり(At risk of malnutrition)は 57.4%と報告されている2)。
近年、介護保険施設では、摂食・嚥下機能や認知機能の低下などにより食事の経口摂取が困難となった中重度の要介護高齢者が一層増加しており、2015年4月の介護報酬改定では、このような高齢者が食事の経口摂取が困難となっても可能な限り最期まで自分の口から食べる楽しみを得られるよう、NCM推進のもと、食事の観察(ミールラウンド)によって多職種協働による課題の把握と解決が重視されることとなった。さらに、高齢者の「口から食べる楽しみの支援の充実」は、地域包括ケアシステム推進の一環として取り組みを進めていくことが今日的な課題となっている。
低栄養の関連要因とQOL・予後の改善
高齢者の低栄養の直接的な原因には食事摂取量の減少に伴う体重減少が考えられるが、その背景にはさまざまな関連要因が存在する。葛谷(2015, 2014)は、日本老年医学会の提唱する「フレイル(frailty)」、すなわち「加齢に伴う種々の機能低下を基盤とした、種々の健康障害に対する脆弱性が増加している状態」において低栄養は重要な因子であり、サルコペニア(sarcopenia:加齢に伴う筋力の減少、または老化に伴う筋肉量の減少)、基礎代謝の低下、消費エネルギー量の低下、食欲低下などを含めた一連の「フレイル・サイクル」として互いに関連するとしている3)4)。
また、菊谷ら(2015)は、歯の喪失や咬こう合ごう支持の崩壊といった口腔機能悪化との関連について報告し5)、Galesiら(2013)は、アルツハイマー病を有する高齢者において、エネルギー・栄養素摂取量の低下を伴わずにBMIおよび筋肉量の減少を認めたとしている6)。
そして、筆者ら(2015)は介護保険施設に入所する高齢者において、食事の観察によって把握される具体的な徴候・症状として、「噛むことが困難」「口に水を含むことができない」等の摂食・嚥下困難、「咀嚼力に問題がある」といった口腔内の問題、「座位保持困難」等の姿勢保持の問題、「拒食・偏食」等の認知機能低下によって起こる問題が、それぞれ低栄養と関連することを明らかにした1)。
さらに、高齢者の低栄養は身体的・精神的QOLや予後と関連する。Rasheedら(2012)のシステマチックレビュー・メタアナリシスによると、低栄養の高齢者ではQOLの低い者が多く、また、栄養状態改善を目的とした介入により身体的・精神的QOLが有意に改善することが示唆されている7)。Cabrerizoら(2015)のレビュー・メタアナリシスでは、血清アルブミン値は臨床的に安定した人々において年齢に影響されない低栄養の良好なマーカーであり、低アルブミン血症は筋肉量が有意に減少した人々においてみられ、地域・病院・施設で生活する高齢者の死亡予測因子となることが示されている8)。
前述の筆者ら(2015)の研究では、介護保険施設入所者1,646名を200日間追跡調査し、生存時間分析により低栄養リスク群別の死亡ハザード求めた。その結果、200日以内に死亡した者は低栄養低リスク群4.4%に対し中・高リスク群12.3%であり、性別・年齢・バーサルインデックス・併存疾患指数により統計的に調整したハザード比2.1とおよそ2倍のリスクを有していた1)。
このように、高齢者の低栄養はさまざまな身体・精神機能の低下と関連しており、NCMによって低栄養改善を図る際には単にエネルギー・栄養素の補給を目的とするのではなく、食べることに関連する種々の徴候・症状を的確に把握し、安定した食事摂取状況を確保するために食環境を含め適切に問題解決に努めることが、QOLの向上や予後の改善に結び付くと考えられる。
「口から食べる楽しみの支援の充実」に向けて
高齢者ケアの現場では、摂食・嚥下機能や認知機能が低下しても、最期まで自分の口から食べる楽しみを得られるよう多職種による支援の充実が求められている。
田中・高田・杉山ら(2012, 2011)は、認知症高齢者の食事中にみられる失認、傾眠、拒食、徘徊、異食など種々の徴候・症状が低栄養の関連要因であると報告した9)10)。また、赤川・菊谷ら(2010)は、特養入所者に対するミールラウンド(摂食時の口腔機能や姿勢等の観察評価、頸部聴診による摂食機能評価)およびカンファレンスによって、摂取エネルギー量の増大、体重の増加、肺炎発症者数および入退院日数の減少がみられることを示した11)。さらに、前述の筆者ら(2015)の研究では、特養における経口維持の加算取得体制やその取り組みは、200日以内の入院リスクを有意に軽減することを明らかにした1)。
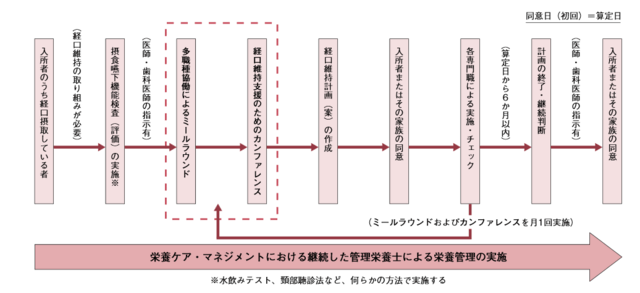
このような背景から、2015年4月の介護報酬改定では「口から食べる楽しみの支援の充実」をスロ―ガンに従来の経口維持加算等が見直された。これまでの嚥下造影検査(VF検査)や嚥下内視鏡検査(VE検査)、水飲みテスト等の実施といったスクリーニング手法別の評価区分が廃止され、食事の際に多職種でその様子を観察(ミールラウンド)することで、咀嚼能力等の口腔機能・嚥下機能・食事環境・認知症に関連する食行動・食事姿勢などを総合的に評価し、さらに多職種間の意見交換(カンファレンス)を通じて、高齢者が口から食べるための日々の適切な支援を充実させる取り組みが評価されることとなった(図3)。これにより、管理栄養士にはNCM業務遂行のもとでミールラウンドを実践し、多職種協働による食事支援において中枢的な役割が一段と求められるようになった。
【報酬告示に関する通知案】栄養マネジメント加算及び経口移行加算等に関する事務処理手順例より
一方、介護保険施設入所者の実態をみると、前述の筆者ら(2015)の調査ではおよそ9割の高齢者が認知症を有しており、藤島ら(1993)の摂食・嚥下グレード評価基準12)で6割が何らかの障害があることが示された1)(図4、表2)。Alagiakrishnanら(2013)のシステマチックレビューによると認知症患者において嚥下障害の有病率は13~57%と報告されている13)。また、筆者ら(2011, 2014)が2009年に行った全国調査では、特養入所者において摂食・嚥下困難を有する者は23.7%であり、その数は現在も増え続けていると考えられる14)15)。
介護保険施設(特養及び老健)入所者1,646名(平均年齢85.7±8.7歳)のデータより
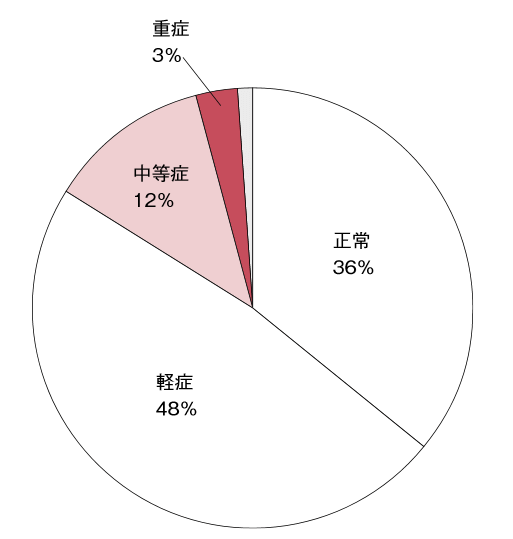
| 重症 | 経口不可 | Gr.1 嚥下困難または不能 |
|---|---|---|
| Gr.2 基礎的嚥下訓練のみ可能 | ||
| Gr.3 厳密な条件下の摂食訓練が可能 | ||
| 中等症 | 経口と補助栄養 | Gr.4 楽しみとしての摂食が可能 |
| Gr.5 一部(1~2食)経口摂取 | ||
| Gr.6 3食経口摂取プラス補助栄養 | ||
| 軽症 | 経口のみ | Gr.7 嚥下調整食で3食とも経口摂取 |
| Gr.8 特別嚥下しにくい食品を除き、3食経口摂取 | ||
| Gr.9 普通食の経口摂取可能。ただし、臨床的観察(ムセ)と指導(姿勢など)が必要 | ||
| 正常 | Gr.10 正常の摂食・嚥下能力 |
- 参照:
- 平成25年度老人保健事業推進等補助金「介護保険施設における摂食・嚥下機能が低下した高齢者の「食べること」支援のための栄養ケア・マネジメントのあり方に関する研究」(日本健康・栄養システム学会)
こうした現状を踏まえ、2015年より特養では新規入所者を原則として要介護3以上とし、医療ニーズの高い入所者への対応や中重度の要介護者を支える施設としての機能の重点化が図られることとなった。
また、老健施設においては施設を退所後に短期間で元の施設に再入所するケースが一定数いるとされ、「地域包括ケアシステム」構築を推進する観点から、2012年介護報酬改定において重点評価された在宅復帰支援機能・在宅療養支援機能を引き続き強化する必要性が示されている。
したがって、介護保険施設における「口から食べる楽しみの支援の充実」のための経口摂取維持の取り組みでは、看取りの経過や退所後の療養支援を見据えた入所時からの経口維持支援計画の作成が、NCMの栄養ケア計画と一体化して行われることが望ましい。しかし、現行の栄養マネジメント加算は管理栄養士の常勤配置が要件ではあるものの配置数については定められておらず、1名の管理栄養士が100名以上の入所者のNCMや経口維持の取り組みを全て担っている施設が現在も多くを占めているのが実情である。
前述の筆者ら(2015)の研究においては、管理栄養士が2名配置の施設では1名配置施設よりもミールラウンドが頻回に行われており、さらに特養では医療機関への入院リスクが有意に低いことが示されている1)。施設においてミールラウンドを重視した質の高いNCMを提供するためには、管理栄養士の配置基準を含めた体制整備についても今後さらに検討していく必要がある。
「地域包括ケアシステム」における栄養ケア・マネジメントの役割
「地域包括ケアシステム」の推進において、特養には地域の拠点として通所サービスや配食サービスを通じた在宅高齢者の支援、また、老健施設においては入所時から在宅復帰を視野に入れた相談や退所後の訪問サービス等を充実させ、在宅復帰支援機能・在宅療養支援機能を高めることが求められている。
松田ら(2014)の実態調査において、老健から自宅への退所者の11.8%、医療機関への退所者の34.5%が1~3か月以内に元の施設へ再入所、医療機関への退所者の26.4%が入院継続、22.0%が死亡していることが明らかとなった。また、施設入所時に退所時期に関する相談を積極的に行っている施設では、ほとんど行わない施設よりも在宅復帰率が高いことが報告されている16)。
在宅復帰者の在宅療養継続支援では、医療─施設─在宅を結ぶ切れ目のないケアを提供するための相互の情報連携が重要となる。施設入・退所時の情報連携における管理栄養士の役割として、西谷ら(2012)の研究より、管理栄養士が摂食・嚥下困難を有する入所者について退所先へ栄養ケア情報提供を「施設の体制として通常行っている」施設は特養34.5%、老健53.1%、「退所先から要望がある際に行っている」施設は特養16.8%、老健23.6%であった17)。
ただし、退所時の情報提供先として最も多い機関は「一般病院」であり、「居宅介護支援事業所」、「地域包括支援センター」、「訪問介護事業所」といった在宅サービスに係る機関に栄養ケアに関する情報連携を行っている施設は少なく、システムとして十分に機能しているとは言い難い。
杉山・古明地・葛谷ら(2013)の研究班において実施した神奈川県横須賀市・三浦市の居宅介護支援事業所に勤務する介護支援専門員80名を対象とした調査において、食事・栄養に関する事項(食事形態・栄養補助食品・食事内容・食欲不振・治療食対応など)について「実際に相談できる管理栄養士がいる」と回答している介護支援専門員は34.6%にすぎなかった18)。
したがって、NCMの観点から介護保険施設の在宅復帰支援機能・在宅療養支援機能を強化する上で、管理栄養士による退所時訪問指導などの居宅サービスへの参画を推進し、介護支援専門員らと密に連携を取ることのできる体制づくりは急務である。
また、食事形態は摂食・嚥下困難を有する高齢者が安全に食事をする上で特に重要な情報であるが、個々の施設により区分や用語がさまざまに用いられ、統一されていない現状もみられる。地域包括ケアシステムにおいて、各機関の専門職が食事に関する情報について共通の認識を持つことは重要であり、そのための取り組みとして、食事形態を摂食嚥下リハビリテーション学会「嚥下調整食学会分類2013」の嚥下調整食やとろみ剤のレベルに関する標準的な用語と対応させて情報共有を図ることは、高齢者の食べることを支援する上で有用であると考えられる19)。
まとめ
高齢者を取り巻く社会環境の変遷とエビデンスの蓄積を通じてNCMはイノベーションを重ねてきた。現在、介護保険施設におけるNCMは「最期まで口から食べる楽しみを支援する」ために、ミールラウンドによって摂食・嚥下困難や認知症などの問題に適切に対応する経口摂取維持の取り組みに重点が置かれている。さらに、地域包括ケアシステムの推進においては、居宅サービスでも「最期まで口から食べる楽しみを支援の充実」が同様に求められている。
介護保険施設の管理栄養士には、必要な人材を確保した上で、そのマネジメント能力を十分に発揮し、施設のみならず通所や居宅サービスにNCMを継続的に展開していくことが期待されている。
参考文献
- 杉山みち子, 高田健人, 小山秀夫, 加藤昌彦, 葛谷雅文, 榎裕美, 高田和子, 大原里子, 鎌倉やよい, 宇田淳, 野地有子, 木嶋亜沙美, 岡本節子, 部康子 他. 平成26年度厚生労働省老人保健事業推進等補助金(老人保健健康増進等事業分)『高齢者保健福祉施策の推進に寄与する調査研究事業』施設入所・退所者の経口維持のための栄養管理・口腔管理体制の整備とあり方に関する研究 報告書. 2015, 一般社団法人日本健康・栄養システム学会.
- Hirose T, Hasegawa J, Izawa S, Enoki H, Suzuki Y, Kuzuya M. Accumulation of geriatric conditions is associated with poor nutritional status in dependent older people living in the community and in nursing homes. Geriatr Gerontol Int.; 2014, 14(1): 198-205.
- 葛谷雅文. フレイルとは―その概念と定義を中心として. Aging & Health 2015年 冬号 No.72 第23巻第4号, 12-14.
- 葛谷雅文. 特集/高齢者のフレイル(虚弱)とリハビリテーション 虚弱( フレイル)の原因としての低栄養とその対策. MB Med Reha.;2014, 170: 126-30.
- Kikutani T, Yoshida M, Enoki H, Yamashita Y, Akifusa S, Shimazaki Y, Hirano H, Tamura F. Relationship between nutritionstatus and dental occlusion in community-dwelling frail elderly people. Geriatr Gerontol Int. 2013, 13(1): 50-4.
- Galesi LF, Leandro-Merhi VA, de Oliveira MR: Association between indicators of dementia and nutritional status in institutionalized older people. Int J Older People Nurs.2013,8(3):236-43.
- Rasheed S, Woods RT. Malnutrition and quality of life in older people: a systematic review and meta-analysis. Ageing Res Rev. 2013, 12(2): 561-6.
- Cabrerizo S, Cuadras D, Gomez-Busto F, Artaza-Artabe I, Marín-Ciancas F, Malafarina V. Serum albumin and health in olderpeople: Review and meta analysis. Maturitas. 2015, 81(1):17-27.
- 田中和美, 高田健人, 大矢未帆子, 杉山みち子, 川久保清. 介護保険施設における認知症高齢者の食事中の徴候・症状と栄養状態に関する研究. 日本健康・栄養システム学会誌. 2012, 12(2): 8-17.
- 高田健人, 田中和美, 大矢未帆子, 杉山みち子, 吉池信男, 遠藤英俊. 認知症高齢者における「認知症高齢者の食事中の徴候・症状アセスメント票」の信頼性の評価. 日本健康・栄養システム学会誌. 2012, 12(2): 28-35。
- 赤川安正, 菊谷武 他.口腔ケア・マネジメントの確立 :平成19年度~21年度総合研究報告書 :平成19年度~21年度厚生労働科学研究費補助金長寿科学総合研究事業. 2010.
- 藤島一郎:脳卒中の摂食・嚥下障害,医歯薬出版,東京,1993,88-89
- Alagiakrishnan K, Bhanji RA, Kurian M. Evaluation and management of oropharyngeal dysphagia in different types of dementia: a systematic review. Arch Gerontol Geriatr. 2013, 56(1): 1-9.
- 杉山みち子, 葛谷雅文, 梶井文子, 高田和子 他. 平成22年度厚生労働科学研究費補助金長寿科学総合研究事業「高齢者の経口摂取の維持ならびに栄養ケア・マネジメントの活用に関する研究」(主任研究者葛谷雅文) 報告書. 2011.
- Sugiyama M, Takada K, Shinde M, Matsumoto N, Tanaka K, Kiriya Y, Nishimoto E, Kuzuya M. National survey of the prevalence of swallowing difficulty and tube feeding use as well as implementation of swallowing evaluation in long-term care settings in Japan. Geriatr Gerontol Int. 2014, 14:577-581.
- 松田晋哉 他. 平成24年度介護報酬改定の効果検証及び調査研究に係る調査(平成25年度調査)「介護老人保健施設の在宅復帰支援に関する調査研究事業」2014.医療経済研究機構.
- 西谷えみ, 高田健人, 杉山みち子, 三橋扶佐子, 田中和美, 麻植有希子,西本悦子, 星野和子, 桐谷裕美子, 梶井文子, 菊谷武, 合田敏尚, 宮本啓子, 高田和子, 葛谷雅文. 介護保険施設、病院(療養病床ならびに回復期リハビリテーション病棟)における摂食・嚥下障害を有する高齢者に関する入・退所(院)時の情報連携の実態に関する研究. 日本臨床栄養学会誌. 2012, 34(1): 10-7.
- 杉山みち子, 榎裕美, 葛谷雅文, 古明地夕佳, 新出まなみ, 臼井正樹, 太田貞司.平成24年度厚生労働科学研究費補助金長寿科学総合研究事業分担研究報告書「横須賀・三浦地域在宅療養高齢者における摂食嚥下・栄養障害と健康障害ならびに在宅非継続性との関連」.2013. 厚生労働科学研究費補助金長寿科学総合研究事業 地域・在宅高齢者における摂食嚥下・栄養障害に関する研究―特にそれが及ぼす在宅療養の非継続性と地域における介入・システム構築に向けて―平成24年度 総括・分担研究報告書 (主任研究者 葛谷雅文)
- 日本摂食・嚥下リハビリテーション学会医療検討委員会. 日本摂食・嚥下リハビリテーション学会嚥下調整食分類 2013. 日本摂食嚥下リハビリテーション学会誌. 2013, 17(3): 255-267
筆者

- 高田 健人(たかだ けんと)
- 神奈川県立保健福祉大学保健福祉学部栄養学科助教
- 略歴:
- 2011年:神奈川県立保健福祉大学大学院修了、2014年:青森県立保健大学大学院単位取得満期退学、2013 年より現職
- 専門分野:
- 栄養ケア・マネジメント、健康栄養科学。修士(栄養学)
- 杉山 みち子(すぎやま みちこ)
- 神奈川県立保健福祉大学保健福祉学部栄養学科教授
- 略歴:
- 1980年:日本女子大学大学院家政学研究科修了、東京大学医学部保健学科助手、1984年:日本女子大学助手、1995年:国立健康・栄養研究所室長、2003年より現職
- 専門分野:
- 栄養ケア・マネジメント、栄養教育。医学博士
転載元
公益財団法人長寿科学振興財団発行 機関誌 Aging&Health No.75
