高齢者の定義再検討と新しい高齢者像──日本老年医学会の取り組み
公開日:2020年2月14日 09時00分
更新日:2024年8月14日 10時56分
こちらの記事は下記より転載しました。
樂木 宏実(らくぎ ひろみ)
大阪大学大学院医学系研究科老年・総合内科学教授
日本人における高齢者の定義変更の提言
2017年1月に、日本老年学会と日本老年医学会が合同で高齢者の定義を見直す提言を行った1)(図1)。運動機能、認知機能、病気の発症率やそのことによる死亡率、国民全体の高齢者の年齢区分に対する意識などさまざまな観点から検討を加え、65歳以上を高齢者と定義づけたころと比較して、少なくとも75歳以上が当時の65歳以上に匹敵するくらいに若返っていることを明らかにした。いわゆるエイジズムとは異なり、医療的・社会的に支援が必要であったり、対応において特に注意を要したりする人の割合が多い集団を特定することを1つの目的にしており、実地医療や高齢者を対象とした研究、社会保障制度の構築に有用である。
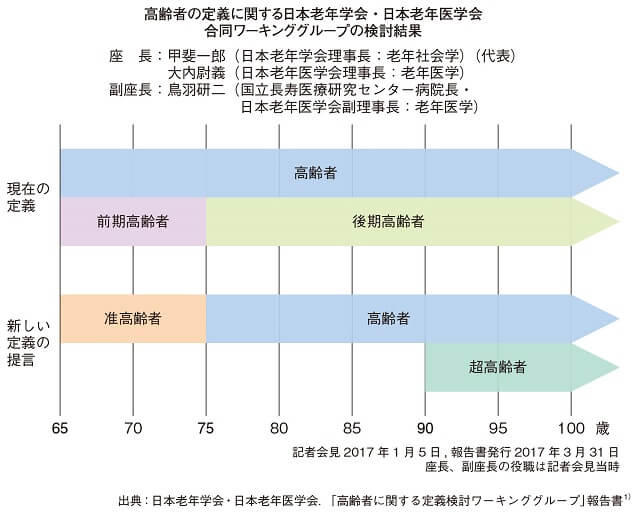
すなわち、現在の日本人においては、75歳以上を高齢者と定義し、より手厚い医療や介護の施策を行うべき対象としてよいこと、65歳から74歳は高齢者の準備期にあたる状態で、多くの方は疾患を抱えていても自立しているために、その自立度を維持する方向に対策すべきであること、その延長上には、活力ある超高齢社会を描きうることを示した。
現状のままで活力ある超高齢社会が訪れるわけではないが、高齢者の若返りとその維持は対策を万全にすれば十分実現可能な現実である。
なぜ日本人は若返ったのか
日本人の若返りをわかりやすく説明するときに、漫画「サザエさん」のお父さんである磯野波平さんを例に出すことがある。1965年12月16日掲載話のひとコマ2)に、自分が54歳であるというセリフがあるが、日本では昭和初期から1980年ごろまでは55歳定年が当たり前であった。定年1年前の風貌と考えた時に、現在の日本の主な定年年齢である65歳と比較しても、現在の日本人はもう少し若返っている感じで、50年以上前との比較だけでなく最近の20年程度を見ても10歳程度は若返っているという科学的事実と一致するように思う。
この寿命延長と若返りをもたらした要因は、国民の栄養状態の改善、公衆衛生の普及、医学の進歩などさまざまなものが考えられる。
では、この若返った状態は今後も持続するのであろうか。定義変更の提言の際の「高齢者に関する定義検討ワーキンググループ」報告書1)のまとめには、将来も心身の老化現象の遅延が持続するかは不明であると明記されている。
今後も、この若返りの傾向を持続させ、いわゆる健康寿命の延伸を推進するためには、なぜ日本人は若返ったのかを理解した研究や活動が必要である。
高齢者の定義変更を提言した際に示された留意点
「高齢者に関する定義検討ワーキンググループ」報告書1)のまとめには、高齢者の定義を見直すにあたっての留意点が述べられている。留意点とそれについての考え方や、今後どのようなことが必要とされているのかを表1に示す。
| 留意点 | 対応や考え方 | |
|---|---|---|
| 1 | 社会保障制度と連携した議論は行っておらず、提言と制度とを直結する意図はない | 提言の結果として高齢者の活発な社会活動が促進されれば、我が国の社会保障制度の強化と持続に効果がある |
| 2 | 75歳以上に対して社会的ラベルを貼ることが趣旨ではない | 75歳以上での社会活動参加や、准高齢期以上での有償労働の撤退などは希望に従った選択肢を許容する |
| 3 | 今回の定義は先進国の高齢化を念頭に置いた議論である | 平均寿命の延伸と「若返り」現象が世界的に広がれば世界的に通用する概念である |
| 4 | 老化遅延の将来にわたる持続性は不明である | 今後の医学・医療に課せられた大きな課題である |
出典:日本老年学会・日本老年医学会.「高齢者に関する定義検討ワーキンググループ」報告書1)から筆者作成
特に、2番の75歳以上に対して社会的ラベルを貼ることが趣旨ではないという記載については、最初の「本報告書概要」に、「暦年齢にかかわらず、希望と能力に応じて参加と活動を可能にするエイジフリーな社会の実現を目指すべきである」とまとめられている。
日本老年医学会の健康長寿達成を支える老年医学推進5か年計画
2018年に日本老年医学会は自らの活動方針を明確にするために、老年医学推進5か年計画を策定し公表した3)。5か年計画には5つの柱が据えられたが、その1つに高齢者の定義に関する項目、「高齢者の定義に関する研究の推進と国民的議論の喚起」がある。
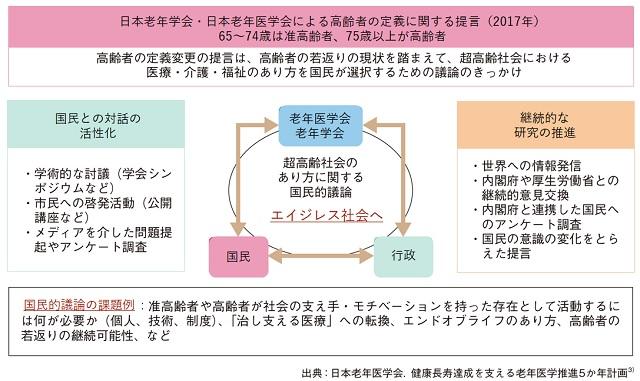
その内容は、超高齢社会におけるさまざまな課題を解決していくために学会が国民と心を1つにしていく必要があり、本提言を日本老年医学会と国民の間をつなぐ契機とし、国民的議論の方策と方向性を学会の立場から示そうというものである。この計画の中では、「エイジフリー社会」に向けた活動の必要性が明記された(図2)。
以下、具体的な活動計画を解説する。
1. 高齢者の定義に関する国民との対話の活性化
提言の発表時には、医療従事者向けだけでなく一般向けに多くの報道がなされ、ポジティブな意見、ネガティブな意見が表出されたが、多くは提言に対して好意的なものであった。識者からも複数のコメントが出されており、提言についての認知度は高まっている。しかしながら、学会として継続的な具体的活動までは計画されていなかった。
これに対し、高齢者の定義に関するテーマを日本老年医学会や日本老年学会のシンポジウムなどで定期的に取り上げること、市民公開講座などでの啓発を行うこと、市民に対して高齢者の定義に関する国民的議論を喚起するためにアンケート調査を行うなどが示されている。
2. エイジレス・エイジフリー社会に向けた国民的議論の課題例
提言の年齢区分に基づく定義が社会的に効果的に作用するためには、准高齢者や高齢者が社会の支え手、モチベーションを持った存在として活動することが必要であるが、このままだと高齢になっても働くようにというメッセージと誤解されることもある。具体的に活動を展開するにあたって、個人の考え方の変化や具体的な活動テーマの提示、活動を支える技術の開発、整備が必要な制度の見直しなど、議論すべきことはさまざまである。日本老年医学会が提示できる内容はこれらをすべて包括したものではなく、医療・介護との関連に留まるかもしれないが、国民との議論を通して意識の共有ができることで、大きな改変の流れにつなげることができることを期待する。
2014年9月に日本学術会議臨床医学会老化分科会(委員長:大島伸一・国立長寿医療研究センター名誉総長)から出された「超高齢社会のフロントランナー日本:これからの日本の医学・医療のあり方」4)に示された、「治す」医療から「治し支える」医療への転換や、臓器機能の回復から生活機能の維持・回復をめざす医療への転換といった超高齢社会に求められる医療・介護のパラダイム転換もエイジフリー社会に向けて国民との共通認識の形成が必要な課題である。医療・介護の観点からは、認知症やフレイルへのさまざまな対策に加えて、新しい技術の開発も必要である。
エンドオブライフという概念についても重要な課題である。医療者の間でも概念が異なることもあるだけに、国民全体が一定の認識を共有して、その土台の上に医療や介護のあり方を検討し、構築していく必要がある。アドバンス・ケア・プランニング(ACP)の推進もそれに付随する重要な事項である。がん患者に対するACPが先行して語られることが多いが、どの時期からがエンドオブライフかが判定しにくい非がん患者でのACPは別の問題を多く抱えている。
日本老年医学会では、これまでに「立場表明」や「高齢者ケアの意思決定プロセスに関するガイドライン」を提示しており、2019年には「ACP推進に関する提言」を発表するとともに、事例集を学会ホームページに掲載することを始めた5)。
3. 内閣府と連携して国民へのアンケート調査の実施
提言の趣旨が、明るくプロダクティブな健康長寿社会を構築するという、国民全員の願いの実現に貢献するためであるという点について、提言発表時の一般の意見をみても国民的理解はまだ不十分であるといえる。また、社会情勢の変化に伴い国民の意識も変化すると考えられるため、国民の意識に関する調査の継続性は重要である。
提言の作成時に、内閣府による意識調査の結果を利用したが、学会としてこのような調査に関与する予定が明確でない。5か年計画では、内閣府や厚生労働省など政府機関と定期的に意見交換を行うとともに、内閣府が行っている調査に学会として参加することも計画として記載された。
4. 継続的な研究の推進
提言の報告書で取りまとめられた高齢者の若返りの事象に関して、その後の経過がどのようになっているか、今後も持続可能性があるのかなどを再度、最新の科学的データを基に再検証することが必要である。すでに、日本における高齢者の定義変更の提言に関して、概要は英文論文として発表しているが6)、日本において健康寿命の延伸も含めてどのようなことが生じているのかを詳細に世界に向けて情報発信することは、世界最長寿国である日本の老年学・老年医学を専門とする集団の責務である。WHOへの積極的なアピールも重要な使命になると考えられる。
これまで、高齢者の定義を考慮するにあたって、医療的・社会的に支援や注意が必要な人の割合が多い集団を特定することを念頭に置いてきた。実地医療や高齢者を対象とした研究、社会保障制度の構築には確かに有用である。ただ、どのような年齢集団においても、支援を必要とする人も、逆に支援の手を差し伸べることができる人も存在する。年齢で区分するべきではないのは当然のことである。エイジレスやエイジフリーの重要性が掲げられる所以であるが、支援が必要な人が多い集団を見分けるための他の指標を開発することが伴わないと、実際のエイジフリー社会は構築できない。
暦年齢に代わる生物学的年齢の評価法の開発が必要である。現状で、連続的指数ではないが、フレイルの評価はエイジフリー社会における新たな生物学的指標かもしれない。しかしながら、スクリーニング指標としては十分であるものの、介入対象と考えた際には、指標の区分がラフなために評価指標としては不十分である。客観的で簡便なフレイル評価法の開発も、ここに示す継続的研究の1つである。
おわりに
高齢者に関する定義を75歳以上とするという提言は、エイジフリーに向けた途中段階で必要な取り組みであると考える。科学的根拠と国民の意識の両者を同時に検討した点で、エイジフリー社会に向けた高齢者の定義を再検討するための方向性を提示した提言となっている。大筋はすでにこの報告書で示されており、その意図しているところを実現させていくための活動こそが重要である。
表2に、そのために必要とされる高齢者の医学・医療と介護の要点を一覧で例示した。当面の主要な標的はフレイルと認知症であるが、特定の病態だけにこだわることなく、表2に示すようなさまざまな角度からの取り組みが期待される。
表2:エイジレス社会の実現に向けて取り組むべき老年学・老年医学的課題の例
- 治し支える医療、生活機能重視の医療・介護へのパラダイムシフト
- 多職種連携によるシームレスな医療と介護の体制整備
- 暦年齢ではなくフレイルや多病の状態に合わせた医療と介護のガイドライン整備
- 暦年齢ではなくフレイルや多病の状態に合わせた医療と介護のガイドライン整備
- 老化そのものを標的とした介入法の開発
- 医療者側と国民との意識の共有を前提とした高齢者医療・介護の推進
筆者作成
特に最後の項目である「医療者側と国民との意識の共有」について、今回の提言そのものがその契機をめざしたものであり、実際の活動においてはマスメディアに期待する役割は大きい。
文献
- 日本老年学会・日本老年医学会.「高齢者に関する定義検討ワーキンググループ」報告書.日本老年学会・日本老年医学会,2017.
- Ouchi Y, Rakugi H, Arai H, et al.:Redefining the elderly as aged 75 years and older: Proposal from the Joint Committee of Japan Gerontological Society and the Japan Geriatrics Society. Geriatr Gerontol Int. 2017; 17:1045-1047.
筆者

- 樂木 宏実(らくぎ ひろみ)
- 大阪大学大学院医学系研究科老年・総合内科学教授
- 略歴
- 1984年:大阪大学医学部卒業、1985年:桜橋渡辺病院循環器内科医員、1989年:米国Harvard大学ブリガム・アンド・ウイミンズ病院内科研究員、1990年:米国Stanford大学心臓血管内科研究員、1993年:大阪大学医学部老年病医学助手、2002年:大阪大学大学院医学系研究科加齢医学講師、2004年:同加齢医学助教授、2007年:同内科学講座(老年・腎臓内科)教授(2015年に老年・総合内科に改組、現職)、2014年:大阪大学医学部附属病院副病院長(兼任)
- 専門分野
- 老年医学、高血圧学
転載元
機関誌「Aging&Health」アンケート
機関誌「Aging&Health」のよりよい誌面作りのため、ご意見・ご感想・ご要望をお聞かせください。
お手数ではございますが、是非ともご協力いただきますようお願いいたします。
