フレイルと介護予防
公開日:2018年6月14日 11時00分
更新日:2024年8月14日 12時53分
荒井 秀典(あらい ひでのり)
独立行政法人国立長寿医療研究センター副院長
はじめに
現在、わが国においては高齢者人口が25%を超えており、約10年後の2025年には、75歳以上の後期高齢者が2,000万人を超えることが予想されている。平均寿命が延伸し、20年前の高齢者に比べると身体面での高齢者の若返りも指摘されているが、健康寿命は男性で約9年、女性で約13年、平均寿命より短い。これは、男性は死を前にして平均9年間、女性は13年間要介護状態にあるということを意味する。また、75歳以上の後期高齢者における要介護の原因の1位は老衰(フレイル)である。したがって、フレイルの克服により、要介護期間を短縮し、健康寿命を延伸することが期待されており、これが世界一の長寿国である日本における喫緊の課題である。
しかしながら、フレイルは老年症候群の中で最も対応が遅れている病態である。社会の高齢化は世界的な現象であるが、高齢化が著しいアジアの国々をはじめとして諸外国は、日本がどのように超高齢社会に対応するか、特にフレイルへの対応とそれによりいかに健康寿命の延伸を図るかに注目している。
フレイルとはなにか
フレイルとは、加齢に伴うさまざまな機能変化や予備能力低下によって外的なストレスに対する脆弱性が増加した状態である。すなわち、通常の日常生活を送るのにはほぼ十分な身体機能を有しているにもかかわらず、加齢をはじめとして、不活発な日常生活、合併する疾病、低栄養、社会参加の欠如などにより、感染症や外傷など軽微なストレスにより、要介護状態に陥りやすい高齢者をイメージすればよいであろう。実際、フレイル高齢者では日常生活機能障害、施設入所、転倒、入院をはじめとする健康障害を認めやすく、死亡割合も高くなることが知られている。このことからフレイルは、高齢者の生命・機能予後の推定を行う上でも重要な概念として注目されている。
従来、フレイル(Frailty)は「虚弱」と訳されていた。しかしながら、日本老年医学会はフレイルの多面性(身体的、精神心理的、社会的側面を含む)、可逆性を考慮して、Frailtyの日本語訳の検討を行い、「虚弱」の持つネガティブなイメージを払拭するため、2014年5月よりFrailtyの訳を「フレイル」とすることとした。
フレイルはサルコペニア(加齢に伴う筋肉減少)、生活機能障害、免疫異常、神経内分泌異常などの異常も複合的に関与し、多くの要因がフレイルに関わることが知られている。脳卒中、心不全などの心疾患、慢性閉塞性肺疾患、糖尿病、骨関節疾患、腎疾患など多くの疾病もフレイルと関係すると考えてよいであろう。
介護予防におけるフレイルの評価
地域在住高齢者においても、フレイルを評価し、適切な介入を行うことが重要である。これまでの研究から、フレイルの指標についてさまざまな尺度や評価方法が提唱されているが、移動能力、筋力、認知機能、栄養状態、バランス能力、持久力、身体活動性、社会性などの構成要素について、複数項目をあわせて評価する場合が多い。
世界的にはフレイルの判定基準としては、Friedらの指標が最も使われている1)。彼女らは、体重減少、筋力低下、倦怠感、歩行速度低下、身体活動性の低下のうち3項目以上該当した場合をフレイル、1~2項目に該当した場合をプレ・フレイルと定義している。
この中で体重減少は、意図した食事療法をしていないにもかかわらず、年間4.5kg以上の体重減少があるケースである。筋力低下は握力を用い、歩行速度は6m歩行により評価することが多い。それらのカットオフ値は、高齢者集団の1st quintile(集団を5等分したときの1番下と2番目の境界)を用いることが多いが、握力については男性26kg未満、女性17kg未満を用いてもよい。また、のちに述べるサルコペニアのアジアの診断基準に合わせて、男性26kg未満、女性18kg未満でもよいであろう。歩行速度は1m/秒以下を用いることが多い。この基準を用いた場合のフレイルの頻度は、大府研究において約11%と報告されており2)、われわれのコホートでも約10%であった。
一方、わが国においては、2006年より基本チェックリスト(図1)を用いた介護予防が行われている。基本チェックリストは、要介護認定を受けていない高齢者を対象として、要介護状態に陥りそうな高齢者をスクリーニングするための方略であり、自己記入式の総合機能評価ということができる。1~3は手段的ADL、4、5は社会的ADL、6~10は運動・転倒、11、12は栄養、13~15は口腔機能、16、17は閉じこもり、18~20は認知症、21~25はうつに関する質問事項である。一定の基準を超えた場合、「二次予防事業対象者」と判定され、各地域包括支援センターで介護予防プログラム(運動器の機能向上、栄養改善、口腔機能向上、閉じこもり予防・支援、認知症予防・支援、うつ予防・支援)が実施される。
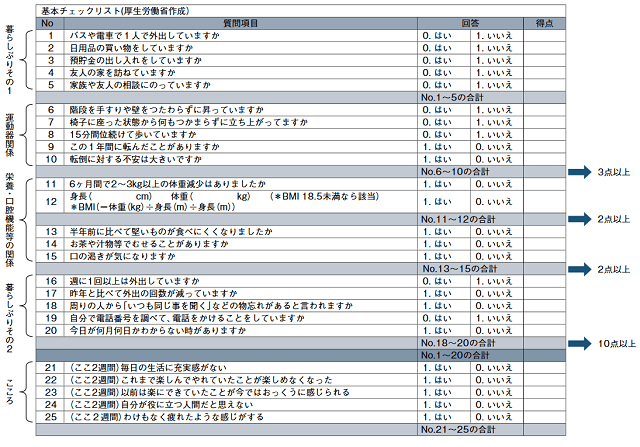
この基本チェックリストを用いて、要介護認定などをアウトカムとした調査がいくつか行われているが、われわれの調査結果からすると、25項目中7項目以上チェックが付いた場合に、6項目以下と比べて有意に要介護認定を受けやすくなり、カットオフを6と7の間とすることが、将来要介護認定を受けるかどうかの予測に関して、最も感度、特異度がよいことが明らかとなっている。
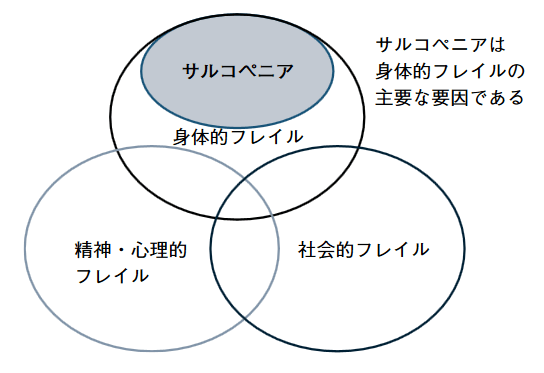
この基本チェックリストはフレイルの身体的、精神心理的、社会的側面(図2)を含む優れたツールであると思われるが、日本独自のものであり、そのままの形では国際比較には適さない。しかしながら、基本チェックリストを用いた縦断研究の結果から、より簡便なフレイルの指標の作成が可能と考えられ、簡便な指標ができれば、日常診療において使用することも可能であり、国際的に使用可能な評価ツールの確立も可能になると考えている。
また、介護保険制度の中で要支援と判定された高齢者は「フレイルに相当する」と考えてよく、二次予防事業対象者と併せてフレイルと考えてよいであろう。基本チェックリストで25項目中7以上9以下の場合はプレ・フレイルとしてもよいかもしれない。
サルコペニアの身体的フレイルにおける意義
フレイルの3要素のうち、身体的フレイルの原因としてサルコペニアの関与が注目されている。ヒトの筋肉量は30歳代から年間1~2%ずつ減少し、80歳頃までに約30%の筋肉が失われる。このような筋肉量の減少は、骨密度のように加齢とともに減少傾向を示すものの、個人差が大きい。筋肉量の低下は歩行速度や握力の低下につながる。
サルコペニアという概念を提唱したのは、Rosenbergであるが、彼は1980年代後半にギリシャ語の「sarx」、「penia」という、それぞれ「筋肉」、「減少」を意味する語を組み合わせることにより、サルコペニアという概念を提唱した。高齢者においては、筋肉量の減少がある一定レベル以上に進行すると身体機能が低下し、ADL低下、転倒、入院、死亡などのリスクが高まることが明らかになってきた。筋肉量の減少だけでなく、それに伴う歩行速度の低下や握力など筋力低下が重要であり、欧米の研究グループにより、歩行速度、握力および筋肉量を指標としたサルコペニアの診断基準が提唱された3)。また、アジア人用の診断基準も提唱された4)。
フレイルに対する地域での介入方
サルコペニアに対して現時点で推奨される治療法は、栄養および運動療法である。栄養に関しては、ビタミンDの補充および高タンパク食が推奨される。日本人高齢者の平均蛋白質摂取量は0.8g/kg/日程度とされているが、サルコペニアがある場合には、1.5g/kg/日程度の蛋白摂取が必要とされる。高齢者の場合、歯科的な問題や味覚の問題により通常の食事のみでは高蛋白の摂取が困難なケースもある。そのようなケースでは、栄養補助食品の使用を検討すべき場合もある。
運動に関しては、有酸素運動や筋トレなどのレジスタンス運動も筋肉量増加に効果があることが知られている。しかしながら、レジスタンス運動は筋疲労をもたらすため、高齢者においては週2~3回程度が望ましい。歩行などの有酸素運動に加えて、レジスタンス運動を週2~3回組み合わせ、さらに栄養療法も組み合わせれば、3か月程度で筋肉量の増加が期待できる。活動性が向上すれば、サルコペニアの改善とともにフレイルからの脱却が期待できる。
しかし、フレイルの概念は比較的新しく、しかも医療専門職における認知度が低いために、適切で必要な介入が行われていないのが現状である。フレイルは加齢に加え、多面的な要因により発症するため、多面的な介入が必要である。すなわち、慢性疾患の管理、栄養管理、認知機能低下を含む精神心理面への対応、サルコペニアへの対応であろう。蛋白質とビタミンDの摂取を十分に行い、適切な運動を行うことが重要と考えられる。さらに、社会参加を積極的に行うとともに、ワクチンなどによる感染予防に留意し、薬の飲み過ぎに注意する。もっともエビデンスは十分とはいえず、病態、疫学、介入法などについてさらに研究データを蓄積することが喫緊の課題である。
おわりに
フレイルは、高齢者の生命・機能予後の推定や包括的医療を行う上でも重要な概念であり介入可能な病態であることから、介護予防において、すべての医療専門職が理解すべき概念である。
参考文献
- Fried LP, Tangen CM, Walston J, et al. Frailty in older adults:evidence for a phenotype. J Gerontol A Biol Sci Med Sci 2001; 56: M146-56.
- Shimada H, Makizako H, Doi T, Yoshida D, Tsutsumimoto K, Anan Y, Uemura K, Ito T, Lee S, Park H, Suzuki T. Combined prevalence of frailty and mild cognitive impairment in a population of elderly Japanese people. JAMDA, 2013, 14: 518-524
- Cruz-Jentoft AJ, et al. Sarcopenia: European consensus on definition and diagnosis: Report of the European Working Group on Sarcopenia in Older People. Age Ageing. 2010;39:412-423.
- Chen LK, et al. Sarcopenia in Asia: consensus report of the asian working group for sarcopenia. J Ame Med Dir Assoc. 2014;15:95-101.
筆者

- 荒井 秀典(あらい ひでのり)
- 独立行政法人国立長寿医療研究センター副院長
- 略歴:
- 1991年:京都大学医学部大学院医学研究科卒業、1993年:カリフォルニア大学サンフランシスコ校ポストドクトラルフェロー、1997年:京都大学医学部老年内科助手、2003年:京都大学大学院医学研究科加齢医学講師、2009年:京都大学大学院医学研究科人間健康科学系専攻教授、2015年1月より現職。2002~2004年:文部科学省研究振興局学術調査官
- 専門分野:
- 老年医学。医学博士
※筆者の所属・役職は発行当時のもの
転載元
公益財団法人長寿科学振興財団 機関誌 Aging&Health No.72 2015年1月発行
