フレイルと疾患―運動器疾患
公開日:2018年6月14日 12時00分
更新日:2024年8月14日 12時52分
原田 敦(はらだ あつし)
独立行政法人国立長寿医療研究センター病院長
はじめに
情報を得て、処理をして、移動するという3つの機能は、動物が生きる上で必須な基盤になっている1)。このうち移動する機能には人体総量の半分を占める筋肉の"動かす機能"や関節の"動く機能"が深く関わり、健康寿命の短縮には筋骨格系の老化が深く関わるとされている2)。この移動する機能を直接担当するパーツが運動器と呼ばれている。運動器という名称やその意味はまだ十分に周知されていないと思われるので、ここではその説明と運動器の障害から起こるロコモティブシンドローム(以下、ロコモ)、そしてそれらとフレイルの関係を解説する。
運動器の障害とフレイル
人間の身体は機能ごとに分業をしている。酸素を取り入れ二酸化炭素を排出する「呼吸器」、酸素や栄養や老廃物などを運ぶ血液を流す「循環器」、食物を消化・吸収する「消化器」などはよく知られている3)。同じように人が自分の身体を自由に動かすことができるのは、骨、関節、筋肉や神経で構成される「運動器」の働きによるものである。骨、関節、筋肉はそれぞれが連携して働いており、どれか1つが悪くても身体はうまく動かない3)。
1.具体的フレイル
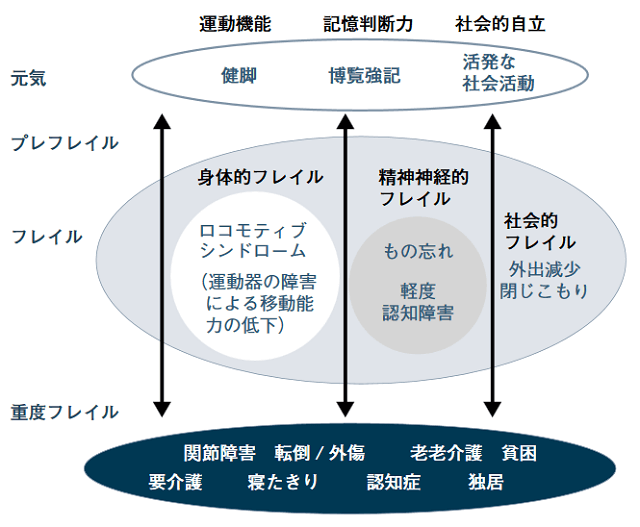
フレイルは体の自立を支える身体的側面、心の自立を支える精神・神経的側面、さらに社会・経済的側面をも含む幅広く深い概念であるとされている。そこでフレイルは身体的、精神・神経的、社会的の3領域に分けて理解されるようになっている。そのうち運動器疾患が直接関わるのは、身体的フレイルである(図1)。身体的フレイルに陥ると、動物にとって根源的機能である「動く」能力が衰え、歩行能力やADLが低下し、進行すれば、それに応じた支援や介護なしでは生存できない状態になる。
2.ロコモ(運動器症候群)
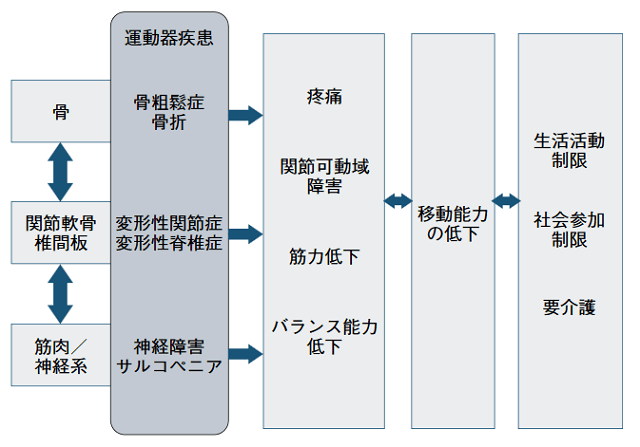
フレイルの概念とは別に、わが国ではロコモという概念が日本整形外科学会から提唱された。その定義は運動器の障害によって移動機能の低下を来たした状態である。進行すると介護が必要となるリスクが高くなる。その診断は年代相応の移動能力を維持できているかで判定する。立ち上がりテスト、2ステップテスト、ロコモ25質問の3つからなるロコモ度テストのうち、1つでも性別年代相応値より劣る場合には、ロコモと診断される3)。
このようにロコモは運動器全体を考慮した概念で、骨、筋肉、軟骨などの運動器疾患によって移動能力の病的低下を来たした病態を意味している(図2)。
(公益社団法人日本整形外科学会 ロコモパンフレット2013年度版を一部改訂)
3.運動器の障害とフレイルとロコモの関係
身体的フレイルの原因疾患として、老年学からはサルコペニアが主体であると考えられているが、実際には転倒・骨折と関節疾患が介護を要する主要要因となっているのは明らかである。したがって、高齢者の衰えを全人的に把握するためには、次に記載するような運動器疾患全体を身体的フレイルの主要な原因と整理し、身体的フレイル=ロコモという理解が進むことが望ましい(図1)。
運動器疾患
1.軟骨が減少する疾患
変形性関節症の定義は関節軟骨の変性・破壊と、それに続き関節近傍の骨増殖性変化があり、二次的に滑膜の炎症がみられる疾患であるとされ、症状として関節痛、関節水腫、可動域制限、変形などがある。膝、股関節、脊椎に本疾患が発症すれば、移動機能を低下させるため、健康寿命を低下させる重要な要因となる。
1.変形性膝関節症
膝関節痛の原因で最も多いのが本疾患である。40歳以上の地域住民コホート研究による膝関節のX線診断による有病率が男42%、女62%で、推定される患者数は2,530万人である4)。初期は歩き出しなどに膝痛が出る程度で、治療は体重減少や運動制限などで関節荷重を減らし、運動療法はストレッチと関節可動域に大腿四頭筋を中心とした仰臥位筋力訓練であるSLR(straight leg raising)訓練を行う。疼痛には薬物療法、温熱療法があるが、それが奏功しない場合にはヒアルロン酸等の関節投与も有効である。
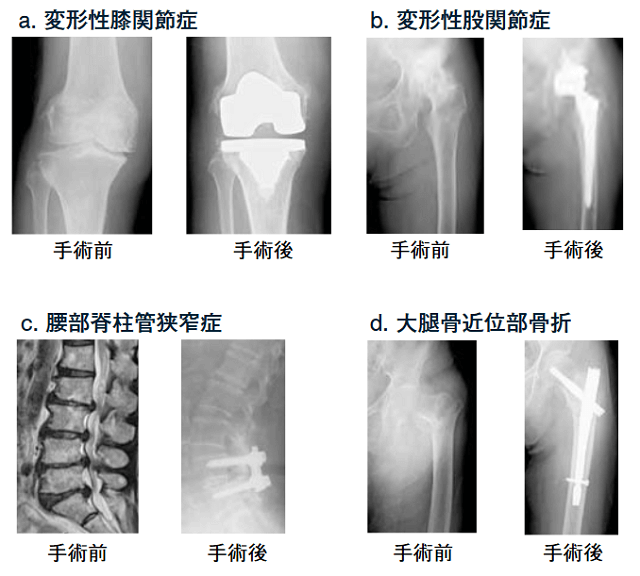
しかし、さらに進行すれば増強する膝痛で日常生活に支障を及ぼすようになるので、保存治療が限界となれば手術療法として高齢者では人工関節置換術が行われることが多い。人工関節置換術は成績が安定した標準化された治療法で、世界保健機関が中心となった系統的レビューによれば、健康関連QOLはこの手術後に身体機能と疼痛は著明に改善しており5)、その術後成績に前期高齢者と後期高齢者で差がなく、年齢による制限はないとされている5)(図3-a)。
2.変形性股関節症
股関節痛の原因で最も多いのが本疾患であるが、正確な頻度は不明である。初期には鈍痛程度で、治療は体重等の荷重を軽減し、運動療法としてストレッチと関節可動域に大腿四頭筋および股関節周囲筋や腸腰筋への仰臥位筋力訓練を行う。疼痛には薬物療法、温熱療法などが有効であるが、さらに進行すると、いっそう重度の疼痛と日常生活動作の障害を及ぼすので、保存治療が限界となれば手術療法として高齢者では人工関節置換術が行われることが多い。その成績は膝と同じく良好に安定しているばかりでなく、膝の人工関節置換術より股関節の人工関節置換術の方が、患者の機能的回復はいっそう大きなものになるとされている5)(図3-b)。
3.変形性脊椎症
腰痛には特別な原因が明らかでない非特異的腰痛が多数を占めるが、変形性脊椎症は脊椎が変形性関節症になった疾患で、前述のコホート研究による脊椎のX線診断による有病率が男81%、女65%で、推定される患者数は3,790万人である4)。ただ、後述するような脊柱管狭窄の合併がなければ、腰痛や側彎など脊柱変形が症状の主体であり、治療は負荷軽減、運動療法が基本で、痛みにはコルセット等の装具療法や薬物療法、温熱療法などの保存的方法が有効である。変形性脊椎症による腰痛だけで手術適応となることはほとんどない。
4.脊柱管狭窄症
一方、変形性脊椎症に陥った脊柱管が変形性関節症変化によって狭小化して脊髄などの神経圧迫症状が加わると、脊柱管狭窄症と呼ばれ、下肢の痛みやしびれなどでより重篤な移動機能の低下が生じ、末期には下肢麻痺に陥る。治療には、神経の微細血流が改善することが期待できる薬物療法や神経ブロックが有効である。10年間で50~70%は保存的に疼痛が軽減し、その自然経過は比較的良好とされるが、保存治療も奏功しない20~40%は手術になっている6)。除圧術や脊椎固定術などが選択される。その有効性は人工膝関節手術に劣らないとされている6)(図3-c)。
2.骨が減少する疾患
1.骨粗鬆症
その定義は骨強度の低下を特徴とし、骨折のリスクが増大しやすくなる骨格疾患とされている。前述のコホート研究による骨粗鬆症の骨密度による有病率が男12%、女27%で、推定される患者数は1,070万人である4)。骨強度が低下するだけでは無症状であり、直接に移動機能の低下を生じさせることはない。軽微な外力による脆弱性骨折の既往があれば、それで骨粗鬆症と診断するが、骨折既往がなければ、骨密度が若年成人期の70%未満の場合を骨粗鬆症と診断する。
治療は変形性関節症とは逆に骨に体重負荷を加える運動療法が有効で、栄養療法としてはカルシウムとビタミンDの補充が推奨されている。薬物療法としては、ビスフォスフォネートやPTHなどの骨折リスク減少における高いレベルのエビデンスを有する多種類の薬剤を使用できる状況である7)。また、そのような骨粗鬆症治療に加えて、転倒に関する要因には対策を講じて転倒予防やプロテクタなどの外傷軽減策を図る7)。
2.骨折
骨粗鬆症によって骨折リスクが上昇した高齢者が転倒などをすれば、実際に骨折が発生する可能性があり、特に部位が脊椎や下肢の場合は、重大な移動機能の低下が起こる。骨折の治療については、設定した治療ゴールに合わせて、骨折部の固定をギプスやコルセットによる保存療法と金属材料による手術療法から選択し、機能回復を効率よく図ったリハビリテーションプログラムを実施する。脆弱性骨折の代表で年間発生数が16万人を超えて増加し続けている大腿骨近位部骨折では、そのような早期手術による急性期治療とリハビリテーションの十分な標準的医療を尽くしても骨折前より劣る回復に留まり、20%が寝たきりとなっている8)(図3-d)。
3.筋肉が減少する疾患:サルコぺニア
加齢による筋肉の衰えを疾患として扱うように1989年に提唱され、サルコペニア(sarcopenia)という名称が与えられた9)。その定義は身体的な障害や生活の質の低下、および死などの有害な転帰のリスクを伴うものであり、進行性および全身性の筋肉量および筋力の低下を特徴とする症候群とされている。診断は歩行速度と筋力(握力)でスクリーニングし、筋肉量で最終判定して行う10)。
治療は運動療法が主体で抵抗運動などを基本とした運動介入は筋量、筋力、運動能力に対して概ね有効であるという結果が報告されている。これに対して、蛋白補給などの栄養介入は有効という結果はわずかな報告に留まっている。
おわりに
身体的フレイルには、移動機能に関連するすべての運動器疾患が関与する。その原因をサルコペニアのみに限定すると、超高齢社会で増加し続ける高齢者の要介護化に到底対応できないと考えられる。移動機能に関連する運動器疾患全体を包含する概念であるロコモと身体的フレイルを同一視するべきと思われる。
参考文献
- 中村耕三 新国民病 ロコモティブシンドローム 長寿社会は警告するNHK出版 生活人新書315 2010 日本放送協会 東京、p21.
- 鈴木隆雄 地域高齢者の余命の規定要因――学際的縦断研究 TMIG-LISAから日老医誌 2001;38:338-340.
- ロコモチャレンジ 日本整形外科学会公認ロコモティブシンドローム予防啓発公式サイト
- Yoshimura N, Muraki S, Oka H, et al. Prevalence of knee pain, lumbar pain and its coexistence in Japanese men and women: The Longitudinal Cohortsof Motor System Organ (LOCOMO) study. J Bone Miner Metab 27: 620-628. 2009.
- Ethgen O, Bruyere O, Richy F, et al. Health-related quality of life in total hip and total knee arthroplasty. A qualitative nad systematic review of the literature. J Bone Joint Surg Am 86-A:963-974. 2004.
- 日本整形外科学会、日本脊椎脊髄病学会編.腰部脊柱管狭窄症診療ガイドライン2011年版
- 日本骨粗鬆症学会、日本骨代謝学会、骨粗鬆症財団 骨粗鬆症の予防と治療ガイドライン2011年版
- 日本整形外科学会、日本骨折治療学会、大腿骨頚部/転子部骨折診療ガイドライン2011年版
- Rosenberg IH. Sarcopenia: origins and cinical relevance. 1997; J Nutr 127: 90S-991S.
- Cruz-Jentoft AJ, Baeyens JP, Bauer JM, et al. Sarcopenia: European consensus on definition and diagnosis: Report of the European Working Group on Sarcopenia in Older People. Age Ageing 2010; 39: 412-423.
筆者

- 原田 敦(はらだ あつし)
- 独立行政法人国立長寿医療研究センター病院長
- 略歴:
- 1977年:名古屋大学卒業、1986年:名古屋大学医学部整形外科助手、1989年:同大学整形外科講師、国立療養所中部病院整形外科医長、2001~2004年:厚生労働省健康局国立病院部 併任、国立長寿医療センター設置準備室員、2004年:国立長寿医療センター機能回復診療部長、2009年:同センター先端医療・機能回復診療部長、2010年:同センター先端機能回復診療部長、先端診療部長、2011年:同センター副院長、2014年より現職
- 専門分野:
- 整形外科学。医学博士
※筆者の所属・役職は発行当時のもの
転載元
公益財団法人長寿科学振興財団 機関誌Aging&HealthNo.72 2015年1月発行
