高齢者における脂質異常症管理
公開日:2018年4月20日 14時50分
更新日:2024年8月14日 12時57分
こちらの記事は下記より転載しました。
荒井 秀典(あらい ひでのり)
国立長寿医療研究センター病院長
老年学・社会科学研究センター長
高齢者における脂質異常症の意義(疫学研究の知見)
加齢は動脈硬化性疾患の重要な危険因子であり、高齢になればなるほど脳血管障害、冠動脈疾患を発症しやすくなり、発症した後の予後も不良である。したがって、その一次予防、二次予防はきわめて重要といえる。
欧米の疫学調査においては成人と同じく前期高齢者でも高LDLコレステロール血症が冠動脈疾患の危険因子であることが示されており1)、西ヨーロッパと北米において行われた約90万人の成人男女を対象にした前向き研究のメタ解析では、70~89歳の高齢者において、ベースラインの血清総コレステロールと冠動脈疾患死に有意な相関を認めている2)。また、アジア太平洋地域で行われた29のコホート研究のメタ解析においても60~74歳、75歳以上の群において総コレステロールと冠動脈疾患死との間に有意な正の相関関係を認めている3)。
わが国の10のコホート研究のメタ解析であるEPOCHJAPANにおいて、70~89歳を対象とした解析を行うと、男性においては総コレステロール240mg/dL以上で有意に冠動脈疾患死が増加したものの、女性では有意な関連が認められず、脳梗塞による死亡に関しては男女とも有意な関係を認めていない4)。また、non-HDLコレステロール(総コレステロール値からHDLコレステロール値を引いた値)と動脈硬化性疾患との関連をみた NIPPON DATA 90によれば、65歳以上の高齢者においてnon-HDLコレステロールと冠動脈疾患の間に有意な関係を認めたが、脳梗塞、脳卒中との関係は有意ではなかった5)。
このように、メタ解析により高齢者においてもLDLコレステロール、non-HDLコレステロールが高くなればなるほど冠動脈疾患の発症率が上昇することが示されたが、脳卒中に関してはLDLコレステロールの関与は明らかではない。
高齢者において動脈硬化性疾患リスクをどう評価するか
高齢者においても動脈硬化性疾患の発症は、年齢だけでなく、性、脂質、血圧、血糖値、喫煙、家族歴と関連しているため、これらの危険因子をすべて考慮した包括的なリスク評価が必要である。
「動脈硬化性疾患予防ガイドライン2017」によれば、冠動脈疾患の既往のみが二次予防に分類され、非心原性脳梗塞、末梢動脈疾患(PAD)、慢性腎臓病(CKD)、糖尿病は一次予防高リスクに分類される。これらがいずれもない場合、吹田スコアを用いた絶対リスク評価により10年間の冠動脈疾患発症率を求める。
絶対リスク評価に必要なのは、年齢、性別、血圧値(降圧薬を飲んでいるかどうかは問わない)、LDLコレステロール、HDLコレステロール、喫煙(現在、喫煙中かどうか)、耐糖能異常、早発性冠動脈疾患の家族歴についての情報である。これらの情報に基づき10年間の冠動脈疾患発症リスクが2%未満であれば低リスク、2~9%であれば中リスク、9%以上であれば高リスクと分類される(図)。
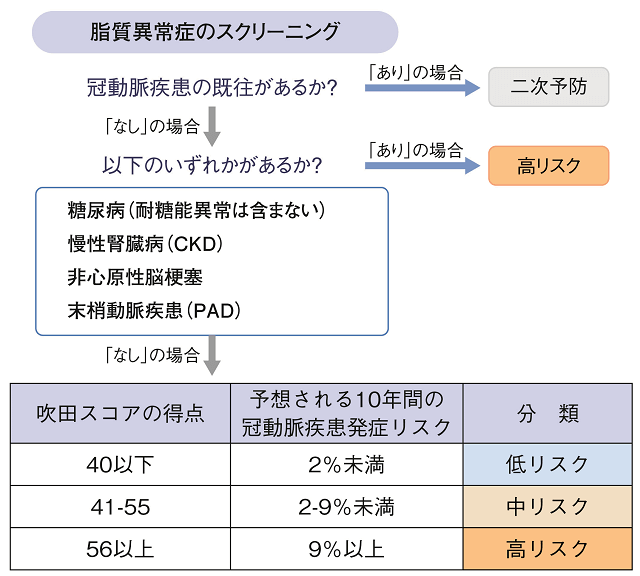
吹田スコアは出典の図4-2に基づいて計算する。
注)家族性高コレステロール血症および家族性Ⅲ型高脂血症と診断される場合はこのチャートは用いずに出典の第5章「家族性コレステロール血症」、第6章「原発性脂質異常症」の章をそれぞれ参照すること。
日本動脈硬化学会(編): 動脈硬化性疾患予防ガイドライン2017年版.日本動脈硬化学会, 2017, p.52
それぞれの分類における脂質管理目標値は表に示すように、一次予防で低リスク:160mg/dL未満、中リスク:140mg/dL未満、高リスク:120mg/dL未満となる。二次予防の管理目標としては non-HDLコレステロールが用いられる。non-HDLコレステロールの管理目標は、LDLコレステロールの目標値に30を加えた値である。なお、このリスクチャートは75歳以上には適応されない。
| 治療方針の原則 | 管理区分 | 脂質管理目標値(mg/dL)LDL-C | 脂質管理目標値(mg/dL)Non-HDL-C | 脂質管理目標値(mg/dL)TG | 脂質管理目標値(mg/dL)HDL-C |
|---|---|---|---|---|---|
| 一次予防 まず生活習慣の改善を行った後薬物療法の適用を考慮する |
低リスク | <160 | <190 | <150 | ≥40 |
| 一次予防 まず生活習慣の改善を行った後薬物療法の適用を考慮する |
中リスク | <140 | <170 | <150 | ≥40 |
| 一次予防 まず生活習慣の改善を行った後薬物療法の適用を考慮する |
高リスク | <120 | <150 | <150 | ≥40 |
| 二次予防 生活習慣の是正とともに薬物治療を考慮する |
冠動脈疾患の既往 | <100 (<70)※ |
<130 (<100)※ |
<150 | ≥40 |
※家族性高コレステロール血症、急性冠症候群の時に考慮する。糖尿病でも他の高リスク病態(出典の表4-3b)を合併する時はこれに準ずる。
- 一次予防における管理目標達成の手段は非薬物療法が基本であるが、低リスクにおいてもLDL-Cが180mg/dL以上の場合は薬物治療を考慮すると ともに、家族性高コレステロール血症の可能性を念頭においておくこと(出典の第5章参照)。
- まずLDL-Cの管理目標値を達成し、その後non-HDL-Cの管理目標値の達成を目指す。
- これらの値はあくまでも到達努力目標値であり、一次予防(低・中リスク)においてはLDL-C低下率20~30%、二次予防においてはLDL-C低下率50%以上も目標値となり得る。
- 高齢者(75歳以上)については出典の第7章を参照。
日本動脈硬化学会(編): 動脈硬化性疾患予防ガイドライン2017年版. 日本動脈硬化学会, 2017, p.54
高齢者における介入のエビデンス─スタチンによる動脈硬化性疾患予防効果─
脂質異常症領域における大規模臨床試験はほとんどがスタチンを用いて行われているが、高齢者のみを対象とした大規模臨床試験はPROSPERのみである6)。本試験では二次予防患者を含む70 ~ 82歳の患者において3.2年間のプラバスタチン投与で、冠動脈疾患死+非致死性心筋梗塞+致死性および非致死性脳卒中が有意に15%低下することが示された。ただ、サブ解析では二次予防効果は認めたものの、一次予防効果は明らかではなかった。
Cholesterol Treatment Trialistsによるメタ解析が複数発表されている。2005年の論文では65歳超の群において主要冠動脈イベントに対するスタチン治療の相対リスクは19%低下し7)、2010年のメタ解析では65歳超75歳以下で、スタチンまたは高用量スタチン群の主要血管イベントに対する相対リスクは、対照群または低用量スタチン群と比べ22%、75歳超の群では16%低下しており、いずれのメタ解析においても高齢者におけるスタチンの対照群に対する、および高用量スタチンの低用量スタチンに対するイベント抑制効果が明らかとなっている8)。
スタチンによる介入を行った60歳以上の高齢者を対象とした一次・二次予防を含めたメタ解析でも、スタチン治療はプラセボと比較して総死亡を15%、冠動脈疾患死を23%、致死性・非致死性心筋梗塞を26%、致死性・非致死性脳卒中を24%減少させたが、スタチン治療によるがんの発症の相対リスクは、プラセボに対し有意ではなく、AST、ALTの3倍以上の上昇、CKの10倍以上の上昇、試験中止といった有害事象については、スタチンとプラセボで差がなかった。しかしながら、筋痛や消化器症状は有意にスタチン群で多く、糖尿病の新規発症もスタチン群で有意に多かった9)。
高齢者におけるエビデンスを一次予防、二次予防に分けて整理すると、高齢者を対象とした二次予防介入試験に関するメタ解析で二次予防効果は有意であった10)。すなわち冠動脈疾患の既往のある高齢者におけるスタチンの二次予防効果は明らかといえる。しかしながら、75歳以上の高齢者における一次予防についてはエビデンスに乏しく、薬物治療を推奨する根拠としては不十分である。
高齢者脂質異常症の治療の注意点
高齢者では、動脈硬化性疾患以外の生命予後に影響する複数疾患の併存、臓器障害の潜在、症候の非定型性、臓器予備能の低下、薬物代謝能力の低下、低栄養、フレイル、多剤投与など治療に際し留意すべき点が多く、その身体機能には多様性があるため、治療への配慮が必要である。また、甲状腺機能低下症などの合併による続発性脂質異常症が増加することも留意すべきである。
高齢者においても脂質異常症の治療方針は、成人と同様、食事療法と運動療法が基本になる。しかしながら、特に後期高齢者においては成人と同じようにカロリー制限をすると栄養のバランスをくずし、かえって健康を損なうことがあるので、極度のカロリー制限は避けるべきである。
BMIが30以上の重度の肥満や膝関節症があって、減量による関節への負担軽減が期待される場合には、適度な運動療法を併用しながらゆっくりとした減量を試みる必要性があるが、70歳以上では特に低栄養、サルコペニア、フレイルの合併に注意して、カロリー摂取量、たんぱく質摂取量が低下しないように注意する。すなわち、重度の腎機能障害がなければ、たんぱく質の摂取を積極的に勧める。
LDLコレステロールが高い場合には、飽和脂肪酸の摂取を控えるよう指導するとともに食物繊維の摂取を勧め、各栄養素のバランスを考えた指導を行う。トリグリセライドが高い場合には、アルコール、ショ糖、果糖の取りすぎに注意する。糖尿病による二次性の場合には血糖コントロールが重要である。
運動に関しては、1日に30分以上、自分のペースで歩くよう指導するが、変形性膝関節症や腰痛、さらには心肺機能の問題を抱えていることもあり、個人個人に合った運動メニューを考える。可能であれば、レジスタンス運動を併用する。
薬物治療について、LDLコレステロールが高い場合はスタチンが第一選択薬となる。スタチンが使えない症例では、エゼチミブや胆汁酸吸着レジンを考慮する。単剤で目標に到達しない場合は、併用も考慮する。すなわち、スタチンとエゼチミブの併用が最も推奨される。
一方、トリグリセライドが高い場合はフィブラートやニコチン酸誘導体、n3系不飽和脂肪酸を使用する。特にフィブラートを使用する場合、腎機能が低下している患者では、副作用として横紋筋融解症の危険性が高くなるので避けることが望ましい。血清クレアチニンが2.5mg/dL以上の高齢者ではフィブラートは禁忌である(ベザフィブラートは2.0mg/dL以上で禁忌)。
高齢者においてはフレイル評価も重要
フレイルは特に75歳以上の高齢者の重要な要介護リスクであるが、フレイル高齢者において心血管イベントの発症が増加することが最近報告されている。Whiteらは65歳以上の非ST上昇型急性冠症候群患者をFriedの基準を用いて、「フレイル」、「プレフレイル」、「非フレイル」の3群に分けて前向きに追跡したところ、フレイル群は非フレイル群に比べ、一次エンドポイントである心血管死、心筋梗塞、脳卒中が有意に増加し、総死亡も有意に増加した11)。
このように、握力低下や歩行速度の低下を特徴とするフレイルが、高齢者において心血管イベントの新たな危険因子となることが示唆され、フレイル、サルコペニアなどの新たな老年症候群を含めたより包括的なアセスメントが必要と思われる。
参考文献
- Benfante R, Reed D. Is elevated serum cholesterol level a risk factor for coronary heart disease in the elderly? JAMA 1990;263:393-6.
- Prospective Studies C, Lewington S, Whitlock G, et al. Blood cholesterol and vascular mortality by age, sex, and blood pressure: a meta-analysis of individual data from 61 prospective studies with 55,000 vascular deaths. Lancet 2007;370:1829-39.
- Zhang X, Patel A, Horibe H, et al. Cholesterol, coronary heart disease, and stroke in the Asia Pacific region. Int J Epidemiol 2003;32:563-72.
- Nagasawa SY, Okamura T, Iso H, et al. Relation between serum total cholesterol level and cardiovascular disease stratified by sex and age group: a pooled analysis of 65 594 individuals from 10 cohort studies in Japan. J Am Heart Assoc 2012;1:e001974.
- Ito T, Arima H, Fujiyoshi A, et al. Relationship between non-highdensity lipoprotein cholesterol and the long-term mortality of cardiovascular diseases: NIPPON DATA 90. Int J Cardiol 2016;220:262-7.
- Shepherd J, Blauw GJ, Murphy MB, et al. Pravastatin in elderly individuals at risk of vascular disease (PROSPER): a randomized controlled trial. Lancet 2002;360:1623-30.
- Baigent C, Keech A, Kearney PM, et al. Efficacy and safety of cholesterol-lowering treatment: prospective meta-analysis of data from 90,056 participants in 14 randomised trials of statins. Lancet 2005;366:1267-78.
- Cholesterol Treatment Trialists C, Baigent C, Blackwell L, et al. Efficacy and safety of more intensive lowering of LDL cholesterol: a meta-analysis of data from 170,000 participants in 26 randomised trials. Lancet 2010;376:1670-81.
- Roberts CG, Guallar E, Rodriguez A. Efficacy and safety of statin monotherapy in older adults: a meta-analysis. J Gerontol A Biol Sci Med Sci 2007;62:879-87.
- Afilalo J, Duque G, Steele R, et al. Statins for secondary prevention in elderly patients: a hierarchical bayesian metaanalysis. J Am Coll Cardiol 2008;51:37-45.
- White HD, Westerhout CM, Alexander KP, et al. Frailty is associated with worse outcomes in non-ST-segment elevation acute coronary syndromes: Insights from the TaRgeted platelet Inhibition to cLarify the Optimal strateGy to medicallY manage Acute Coronary Syndromes (TRILOGY ACS) trial. Eur Heart J Acute Cardiovasc Care 2016;5:231-42.
筆者

- 荒井 秀典(あらい ひでのり)
- 国立長寿医療研究センター病院長
- 老年学・社会科学研究センター長
- 略歴:
- 1991年:京都大学医学部大学院医学研究科博士課程修了、同老年科助手、1993年:カリフォルニア大学サンフランシスコ校ポストドクトラルフェロー、1997年:京都大学医学部老年内科助手、2003年:同大学院医学研究科加齢医学講師、2009年:同人間健康科学系専攻教授、2015年:国立長寿医療研究センター副院長、老年学・社会科学研究センター長(併任)、2018年4月:同病院長。2002~2004 年:文部科学省研究振興局学術調査官
- 専門分野:
- 老年医学。医学博士
転載元
機関誌「Aging&Health」アンケート
機関誌「Aging&Health」のよりよい誌面作りのため、ご意見・ご感想・ご要望をお聞かせください。
お手数ではございますが、是非ともご協力いただきますようお願いいたします。
