高齢者の健康格差生成のプロセス:JAGES 縦断研究の結果から
公開日:2018年7月13日 14時00分
更新日:2024年8月14日 11時55分
こちらの記事は下記より転載しました。
斉藤 雅茂(さいとう まさしげ)
日本福祉大学社会福祉学部准教授
大規模縦断研究に基づく知見の意義
健康格差とは、健康上のすべての相違ではなく、政策によって形成される社会的に不利な集団(貧困、人種、少数民族、女性、その他被差別集団)とそれ以外との間で系統的に生じている健康リスクの相違1)である。高齢者の健康はさまざまな生活習慣や保健行動、社会経済的な状況と密接に関連していることがすでに確認されている。しかし、それは双方向の関連である(たとえば、不健康な人ほど収入を得にくく、貧困な人ほど不健康になりやすい)ため、一時点のデータによる横断研究で明らかにできることは非常に限られる。そこで、健康度に着目する研究では、横断研究ではなく、同一個人を追跡した縦断研究が求められている。その際に、死亡や要介護度などをアウトカム指標にする場合、数年の追跡期間で当該イベントが生じるケースは少ない。このため、より頑健な知見を得るためにはベースライン調査は大規模であるほうが望ましい。加えて、遺伝的・環境的・文化的な要因などを考慮すると、海外で確認された知見が日本にあてはまるとは限らず、日本の高齢者を対象にした知見を改めて整理しておく必要がある。
近年では、国内でも高齢者を対象にした大規模な縦断研究が多数報告されている。たとえば、日本疫学会のホームページには、1万人以上の対象者を5年以上追跡した16の大規模コホート研究が紹介されている(2018年2月時点)。縦断研究に基づく日本の高齢者の健康を扱った論文を検索すると※1、和文雑誌で53編、英文雑誌で212編の論文が該当する。ここから調査対象が1万人以上であるものに限定し、特定の疾患や医学的治療を扱った論文や総説などを除き、一部ハンドサーチを加えると48編の原著論文に絞られる。そのうち、約8割(38編)は日本老年学的評価研究(JAGES:Japan Gerontological Evaluation Study)プロジェクトによる調査データに基づくものであった。そこで、本稿では、日本の高齢者を対象にした大規模縦断研究の1つとしてJAGESプロジェクトが蓄積してきた知見から、高齢者の健康格差生成の諸要因を概観する。
- ※1:
- 和文雑誌については、国立国会図書館サーチにおいて「高齢者AND コホート研究」および「高齢者AND 縦断研究 AND 健康」で検索し、英文雑誌についてはPubMedにおいて「older Japanese AND cohort study」および「Japanese AND cohort study AND older」で検索した。
JAGES/AGESプロジェクトの概要
JAGESプロジェクトでは2003年以降、3年おきに市町村との共同で、要介護認定を受けていない高齢者を対象にした数万人規模の質問紙調査を実施している(代表:近藤克則、千葉大学予防医学センター教授)。郵送法による自記式調査で、回収率は概ね6~7割、2003年調査は約1.3万人、2006年調査は約4万人、2010年以降は10万人を超える規模の回答が得られている(図1)。それぞれについて要介護認定データなどに基づいて、回答者のその後の転帰(死亡や要介護度など)を把握する前向きコホートデータを整備している。並行して、各時点の回答を個票単位で突合したパネルデータも蓄積している点に特徴がある。なお、2010年調査以降は対象地域の拡大に伴い、AGESからJAGESへ名称を変更している。
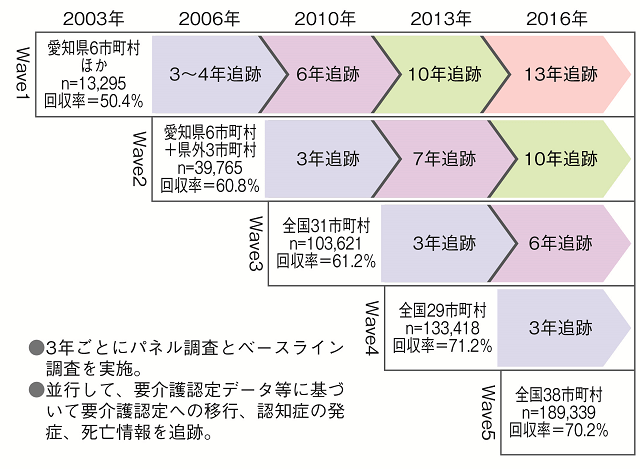
本プロジェクトでは、2004~2017年までの14年間に364編の論文・書籍を発表している(和文267本、英文97本)。このうち、縦断研究(コホートデータないしパネルデータ)に基づく論文はサブプロジェクトを含めて55編であった。扱われた主な説明変数は心理・精神的健康2-4)、口腔機能5-12)、社会経済的地位13-22)、社会参加23-34)や社会関係・ソーシャルサポート35-45)、東日本大震災での被災経験46-49)、地域特性(ソーシャル・キャピタル)50-52)、その他53-56)に整理できる。
精神的健康および口腔機能との関連
健康度自己評価などの主観的な健康指標はあてにならないという批判もあるが、その後の客観的な健康状態を予測する指標であることが国内の大規模縦断研究でも確認されている。たとえば、調査時点での年齢や慢性疾患や障害の有無などにかかわらず、健康度が「よい」と回答した高齢者と比べて「よくない」と回答した人は男女ともに1.7倍ほど早期死亡リスクが高く2)、うつ傾向に該当する群では1.3倍要介護リスクおよび死亡リスクが高くなっている3)。
また、咀嚼(そしゃく)力や残歯数など口腔の状態もまたその後の健康状態と密接に関連する重要な指標であることが確認されている。たとえば、自歯20本以上ある高齢者と比べて、19本以下の高齢者は1.8倍、心血管疾患死亡と呼吸器疾患死亡リスクが高く6)、健康寿命(要介護)との関連でも自歯が19本以下では1.2倍要介護リスクが高いこと5)、85歳以上では残歯数が20本以上あることで男性は92日、女性は70日健康寿命が延伸している可能性があること12)が報告されている。また、口腔の状態は、要介護状態よりも手前にある転倒8)やIADLの低下9)、抑うつ傾向10)、閉じこもり状態11)への移行などとも有意な関連が認められている。なお、自歯19本以下であっても義歯利用群では、認知症発症リスクやその後転倒リスクが有意には上昇せず8)10)、義歯利用の有効性も示唆されている。
社会経済的地位による健康リスクの相違
貧困や社会的排除などが健康の社会的決定要因の1つであることは確固たる事実56)であり、日本の高齢者研究からも社会経済的地位の低さが健康リスクになりうること、特に男性高齢者の間でその傾向が顕著であることが報告されている。たとえば、男性高齢者では教育年数が短い人のほうが、所得が少ない人のほうが1.6~2.0倍程度、早期死亡に至るリスクが高く15)、自己申告でない所得データで見ても同様の傾向が認められている14)。また、所得は絶対的な少なさだけではなく、周囲の他者と比べた少なさ(相対所得)も心理社会的なストレスとなって、特に男性の間では要介護リスク13)、総死亡リスク16)、心血管疾患による死亡リスク18)になることが報告されている。加えて、高齢期だけでなく幼少期の経済的な貧しさが高齢期の全死亡19)、抑うつ傾向20)やIADL衰退21)のリスクになりうること、すなわち、社会経済的地位の影響はライフコースにわたって人びとの健康へ影響をもたらすために、幼少期からの対策の有効性が示唆されている。
高齢期の社会参加・社会関係による健康リスクの相違
高齢期における社会参加は、幸福な老いの重要な要素の1つである。老年学における活動理論によれば、積極的に社会参加をしている高齢者は人間関係が維持され、他者から肯定的な評価を得る機会が増えるため、本人の幸福感の維持にもつながると考えられている。その結果として、社会参加は高齢者の健康に保護的に機能することが期待されている。実証的にも、自治会などの社会組織に役割・役職をもって参加した人はその後の抑うつ傾向26)や要介護31)、死亡リスク30)が有意に低いこと、愛知県武豊町での介入研究では住民運営型のサロン参加者は非参加群と比べて、2年後の健康度自己評価が良好で27)、要介護リスクが51%低下し29)、認知症を伴う要介護リスクも30%程度低下すること32)が報告されている。また、退職者と退職継続者はその後の抑うつ傾向が有意に上昇するのに対し、就労移行者は抑うつ傾向が改善しており34)、就労という社会参加も健康維持のうえで重要な要素であることが確認されている。
社会参加と関連して、社会的孤立などの他者との交流が乏しいことも健康リスクになる。大規模縦断研究からは孤立傾向にある高齢者が1.3~1.8倍程度、要介護状態へ至りやすく35)、他者との交流頻度は週1回未満からが要介護リスクになり、月1回未満になると死亡リスクにもなる交流の乏しさであること37)、男女ともに同居者がいる「孤食」は死亡リスクを上昇させること40)などが報告されている。このほか、配偶者・同居家族・友人・グループ参加・就労はそれぞれ認知症発症リスクを11~17%低下させ、これらの5つの社会関係を有していると認知症発症リスクが46%減少という結果も得られている45)。1人で頻繁にスポーツをしている群よりも、頻度は少ないがスポーツの会に所属している群のほうが要介護リスクが低い23)という結果もまた人とのつながりを有することが健康にとって重要な要素であることを示唆するものといえる。
震災被害がもたらす影響と緩衝要因としての社会参加・社会関係
被災経験が健康にもたらす影響についても格差が確認されている。JAGESプロジェクトでは、東日本大震災前に質問紙調査を実施していたため、一部の地域では自然実験デザインが成立している。その結果、震災被害が大きい群ではその後歯を喪失した人が多く、経済状況の悪化や家屋被害が大きいほどそのリスクが増加すること49)、自宅の全壊と仕事の喪失、被災直後に精神科を受診できなかったことが被災後の抑うつ傾向の悪化47)およびIADLの悪化48)と関連していること、震災によって住宅が全壊もしくは大規模半壊した高齢者はその後、認知症度が高い傾向にあること46)、被災後に非転居者と比べて仮設住宅転居者は2.1倍抑うつ傾向発症リスクが高く、みなし仮設や新居転居者では有意な差が認められないこと43)などが報告されている。
同時に、社会関係を有し、社会参加していることによって、震災がもたらす健康への影響が緩衝されうることも示唆されている。たとえば、被災後の集団移転は社会的結びつきを高め38)、社会的結びつきが改善していると住宅被害がその後の認知症発症に与える影響が小さく、社会的結びつきが悪化しているとその影響は大きくなること39)、社会的ネットワークが豊かな高齢者は被災後の死亡リスクが有意に低く44)、月5~6回のスポーツ参加は住宅被害1段階(たとえば、半壊→大規模半壊)相当の抑うつリスクを相殺できる要素であること33)などが報告されている。
地域特性(ソーシャル・キャピタル)との関連
健康格差を生成もしくは緩衝する上流の要因として、個人単位の諸要因だけでなく、ソーシャル・キャピタルと呼ばれるような地域特性が高齢者の健康にもたらす影響についてもいくつかの知見が蓄積されつつある。なお、この点を検討するために、市民参加・社会的凝集性・互酬性(お互いに見返りを期待せず与え合うこと)の3因子で構成される地域単位の健康関連ソーシャル・キャピタル指標58)の開発も試みられている。本プロジェクトによる知見としては、女性高齢者の間では、個人属性を調整したうえでも「一般的に人は信用できない」という意見が1%高い地域に居住していると、その後1.7倍程度要介護認定に至りやすいこと50)、市民参加が高い地域に居住している高齢者は7%程度歯の喪失リスクが低下すること51)、社会的凝集性の高い地域では世帯構成が抑うつ傾向に及ぼす影響が弱まる傾向にあること52)などが報告されている。いずれも保健医療福祉領域での個別支援を超えて、高齢者(人)に優しいまちづくりに着目することの意義を示唆する結果といえる。
縦断分析に基づく健康の社会的決定要因
高齢化への対応課題は多岐にわたるが、健康長寿の達成は重要課題の1つといえる。WHOは2017年に「健康長寿に関する行動の10年にむけた10の優先課題(10 Priorities for a Decade of Action on Healthy Ageing)」59)を発表し、その1つに質の高いデータの収集を掲げ、ライフコースを通じた健康格差生成の分析的なレビューが必要であると指摘している。本レビューによれば、生活習慣や保健行動、既往歴などだけでなく、心理・精神的健康や口腔の状態、また、その上流にある要因として社会参加や社会関係・ソーシャルサポート、教育年数や所得、所得の格差などのライフコースを通じた社会経済的地位、住環境の喪失、ソーシャル・キャピタルと呼ばれるような地域の特性が、高齢者の健康長寿に関与し、その結果として健康格差が生じていることを示唆する知見が得られているといえる(図2)。
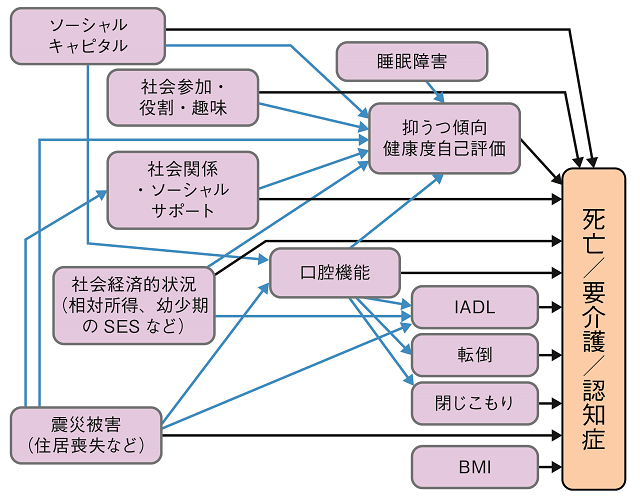
2012年に発表された「健康日本21(第二次)」60)では、健康寿命の延伸と健康格差の縮小を掲げ、その対策として社会環境の質の向上に言及している。本結果もまたハイリスクな個人に着目したアプローチとともに、ソーシャル・キャピタルの充実、社会経済的格差の抑制、社会参加や身体活動を促進するような建造環境、幼少期からの教育など含む社会政策が重要であることを示唆するものといえる。他方で、本レビューで取り上げた論文は一部を除いて観察研究に基づくものであり、各要因のメカニズムの解明および介入研究の蓄積については今後さらなる検討が必要である。
謝辞
本研究は、厚生労働科学研究費補助金(H29-地球規模-一般-001)の助成を受けて行われた成果の一部である。すべての関係者の皆さまに記して深謝します。
参考文献
- Braveman, P. (2006) Annu Rev Public Health, 27: 167-194.
- Nishi, A., Kawachi, I., & Shirai, K., et al. (2012) PLoSOne, 7(1):e30179
- 和田有理・村田千代栄・平井寛ほか(2014)『厚生の指標』61(11):7-12
- Murata C., Takeda T., & Suzuki K, et al. (2015) J Epidemiol Res,2(1): 118-124
- Aida, J., Kondo, K., & Hirai, H., et al. (2011) J Am Geriatr Soc,60(2): 338-343
- Aida, J. Kondo, K., & Yamamoto, T. et al. (2011) J Dent Res,90(9): 1129-1135.
- Yamamoto, T., Kondo, K., & Hirai, H., et al. (2012)Psychosomatic Medicine. 74(3): 241-248.
- Yamamoto, T., Kondo, K., & Misawa, J. et al. (2012) BMJ Open.31;2(4): e001262.
- Sato Y., Aida J., & Kondo K, et al. (2016) J Am Geriatr Soc,64(11): 2336-2342.
- Yamamoto T., Aida J., & Kondo K. et al. (2016) J Am GeriatrSoc, 65(5): 1079-1084
- Koyama S., Aida J., & Kondo K, et al. (2016) BMC Oral Health.16(1): 51.
- Matsuyama Y., Aida J., & Watt RG. et al. (2017) J Dent Res,96(9): 1006-1013.
- Kondo, N., Kawachi, I., & Hirai, H., et al. (2009) J Epidemiol Community Health, 63(6): 461-467
- Hirai, H., Kondo, K., & Kawachi, I. (2012) Curr Gerontol Geriatr Res, 701583.
- 近藤克則・芦田登代・平井寛ほか(2012)『医療と社会』22(1): 19-30
- 近藤尚己・近藤克則・横道洋司ほか(2012)『医療と社会』22(1):91-101.
- Saito, M., Kondo, N., & Kondo, K., et al. (2012) Soc Sci Med, 75,940-945.
- Kondo N., Saito M., & Hikichi H. et al. (2015) J Epidemiol Community Health, 69(7):680-685.
- Tani Y., Kondo N., & Nagamine Y. et al. (2016) Int J Epidemiol,45(4): 1226-1235.
- Tani Y. Fujiwara T. & Kondo N. et al. (2016) Am J Geriatr Psychiatry. 24(9): 717-26.
- Murayama H., Fujiwara T., & Tani Y. et al. (2017) J Gerontol A Biol Sci Med Sci. in press, doi: 10.1093/gerona/glx171.
- Inoue Y., Stickley A., & Yazawa A, et al. (2016) Chronobiol Int.33(4): 441-447.
- 平井寛・近藤克則・尾島俊之ほか(2009)『日本公衆衛生雑誌』56(8), 501-512
- 竹田徳則・近藤克則・平井寛(2010)『日本公衆衛生誌』57(12):1054-1065
- Kanamori, S., Kai, Y., & Kondo, K., et al. (2012) PLoSOne, 7(11):e51061.
- Takagi,D., Kondo, K., & Kawachi, I. (2013) BMC Public Health.13: 701
- Ichida Y., Hirai H., & Kondo K, et al. (2013) Soc Sci Med, 94:83-90.
- Kanamori S., Kai Y., & Aida J. et al. (2014) PLoS One. 9(6):e99638.
- Hikichi H., Kondo N., & Kondo K, et al. (2015) J Epidemiol Community Health, 69(9):905-910.
- Ishikawa Y., Kondo N., & Kondo K, et al. (2016) BMC PublicHealth. 16(1): 394.
- Ashida T.,Kondo N.,& Kondo K (2016) Prev Med, 89: 121-128.
- Hikichi H., Kondo K., & Takeda T, et al. (2017a) Alzheimers Dement (N Y), 3: 23-32
- Tsuji T, Sasaki Y, & Matsuyama Y et al. (2017) BMJ Open, 7(3):e013706.
- Shiba K., Kondo N., & Kondo K. et al. (2017) BMC Public Health. 17(1): 526
- Aida, J., Kondo, K., & Hirai, H., et al (2011) BMC Public Health,11:499
- 斉藤雅茂・近藤克則・尾島俊之ほか(2013)『老年社会科学』35(3):331-341.
- 斉藤雅茂・近藤克則・尾島俊之ほか(2015)『日本公衆衛生雑誌』62(3): 95-105
- Hikichi H., Sawada Y., & Tsuboya T, et al. (2017) Science Advances, 3(7): e1700426.
- Hikichi H., Tsuboya T., & Aida J, et al. (2017) The Lancet Planetary Health, 1(3): e105-e113
- Tani Y., Kondo N., & Noma H. et al. (2017) J Gerontol B Psychol Sci Soc Sci. in press, doi: 10.1093/geronb/gbw211.
- Saito T., Murata C., & Aida J. et al. (2017) BMC Geriatrics.17(1): 183.
- Murata C., Saito T., & Tsuji T. et al. (2017) Int. J. Environ. Res.Public Health. 14: 717
- Sasaki Y., Aida J., & Tsuji T, et al. (2017) Am J Epidemiol, doi:10.1093/aje/kwx274.
- Aida J., Hikichi H., & Matsuyama Y, et al. (2017) Sci Rep,7(1):16591.
- Saito T., Murata C., & Saito M, et al. (2018) J Epidemiol Community Health, 72(1): 7-12.
- Hikichi H., Aida J., & Kondo K, et al. (2016) Proc. Natl. Acad.Sci. 113 (45): E6911-E6918
- Tsuboya T., Aida J., & Hikichi H, et al. (2016) Soc Sci Med. 161:47-54.
- Tsuboya T, Aida J, & Hikichi H, et al. (2017) Soc Sci Med, 176:34-41.
- Matsuyama Y., Aida J., & Tsuboya T, et al. (2017) Am JEpidemiol, 186(1): 54-62
- Aida, J., Kondo, K., & Kawachi, I., et al. (2013) J Epidemiol Community Health, 67:42-47
- Koyama S., Aida J., & Saito M. et al. (2016) BMJ Open. 6(4):e010768.
- Honjo K., Tani Y., & Saito M, et al. (2018) J Epidemiol, in press
- Nakade M., Takagi D., & Suzuki K. et al. (2015) Prev Med. 77:112-118.
- Cable N., Chandola T., & Aida J, et al. (2017) Sleep Med, 30:216-221
- 竹田徳則・近藤克則・平井寛(2016)『日本認知症予防学会誌』4:25-35
- 辻大士・高木大資・近藤尚己ほか(2017)『日本公衆衛生雑誌』64(5):246-257
- Wilkinson, R., & Marmot, M. (2003) Social determinants of health:The solid facts, 2nd edition. WHO regional office for Europe.
- Saito M., Kondo N., Aida J., et al. (2017) J Epidemiol, 27(5):221-227
- WHO (2017) 10 Priorities for a Decade of Action on Healthy Ageing.
筆者

- 斉藤 雅茂(さいとう まさしげ)
- 日本福祉大学社会福祉学部准教授
- 略歴:
- 2009年:上智大学大学院卒、2007年:日本学術振興会特別研究員(DC2)、2009年:日本福祉大学地域ケア研究推進センター主任研究員、2012年より現職
- 専門分野:
- 社会老年学、社会福祉学、地域福祉論。博士(社会福祉学)
転載元
機関誌「Aging&Health」アンケート
機関誌「Aging&Health」のよりよい誌面作りのため、ご意見・ご感想・ご要望をお聞かせください。
お手数ではございますが、是非ともご協力いただきますようお願いいたします。
