オーラルヘルスと健康格差
公開日:2018年7月13日 13時00分
更新日:2024年8月14日 11時56分
こちらの記事は下記より転載しました。
相田 潤(あいだ じゅん)
東北大学大学院歯学研究科国際歯科保健学分野准教授
オーラルヘルスの重要性
オーラルヘルス、歯や口の健康は、子どもから高齢者までどの世代の人びとにとっても重要であるが、歯の喪失や摂食嚥下機能の低下が発生する高齢者にとっては、より大きな意味が存在する。
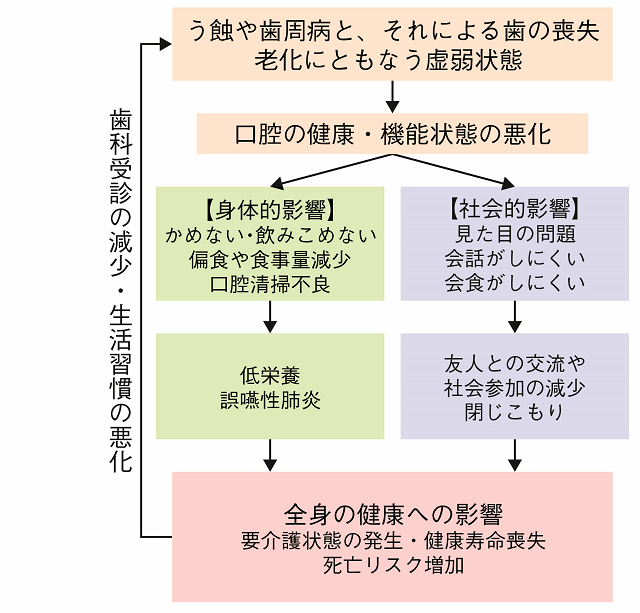
図1にオーラルヘルスの健康の面からの重要性について概念図を示す。う蝕(むし歯)や歯周病は歯を喪失させる最大の原因であり、歯を失うことは食事や会話など口腔の機能を低下させる。また全身的に虚弱状態になった高齢者には摂食嚥下機能の低下を含む口腔機能の低下(オーラルフレイル)が生じることがある。最近では「口腔機能低下症」が新病名として認められている。食べることにまつわる口腔機能の低下は低栄養や全身のフレイルを招きうる。また口腔の清掃不良や歯周病による細菌は誤嚥性肺炎や循環器系疾患のリスクとなりうる1)。歯の見た目の問題や会話や会食がしにくいといった社会的機能の低下は、友人との交流や社会参加の機会を減少させ、閉じこもりのリスクとなる2)。こうしたことがあり、オーラルヘルスは健康寿命に影響を及ぼしていると考えられている3)。
また、歯科疾患は有病率が世界で最も高い疾患であり4)5)、日本でも有病率が高く、その結果、1人ひとりの治療費は安くても合計の国民医療費は大きなものとなる(図2)。そのうえ、高齢者においては近年、現在歯数が増えたため(80歳で20本以上の歯を有する人が増えたため)、う蝕や歯周病を有する人が増加していることが、国の歯科疾患実態調査の経年比較から明らかとなっている。こうした歯科疾患の有病率の高さは医療費として社会的インパクトが大きく、オーラルヘルスの社会的重要性につながっている。
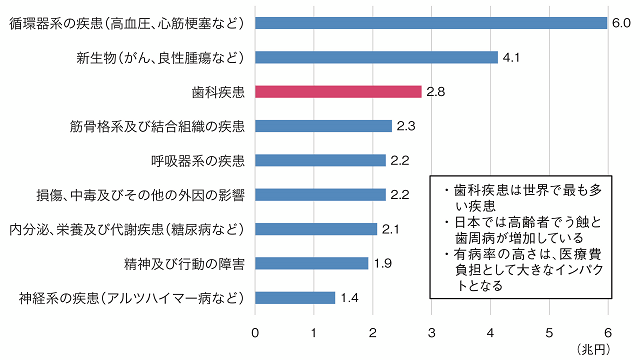
(厚生労働省 平成27年度 国民医療費の概況より作成)
高齢者のオーラルヘルスの健康格差
高齢者のオーラルヘルスには健康格差が存在することが知られている6)-8)。所得や学歴、最も長く働いていた職業などの社会経済状況がよい人のほうが良好な口腔の健康を保持しており、現在歯数や無歯顎(むしがく)9)10)、義歯の利用11)、主観的な口腔の健康状態12)、高齢者の歯科保健行動12)などさまざまな指標で健康格差が認められる。
図3には健康格差の一例として、高齢者の無歯顎であるリスクを示した9)。所得が低い高齢者ほど、無歯顎のリスクが高いという健康格差が存在する。そして同時に、個人の所得にかかわらず、住んでいる地域の所得が低いと無歯顎のリスクが高いという格差も存在する。つまり同じ所得の人であっても、住んでいる地域によって無歯顎である可能性は変わるのである。居住する地域により健康状態が左右されるといった、個人の努力を超えた健康格差が存在するのである。
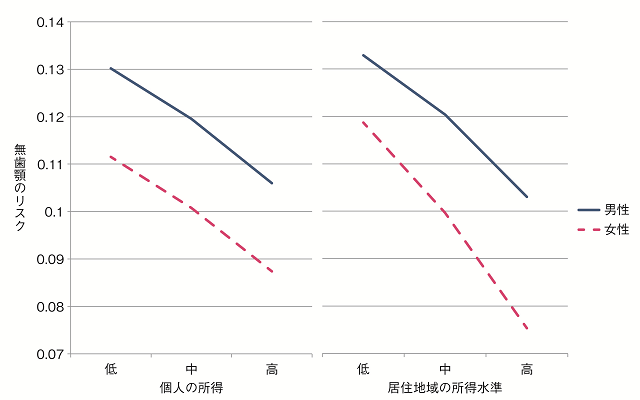
<左図>所得が低いほど無歯顎のリスクが高いという健康格差が存在
<右図>個人の所得にかかわらず、住んでいる地域の所得が低いと無歯顎のリスクが高いという格差も同時に存在する=同じ所得の人であっても、住んでいる地域によって無歯顎である可能性は変わる
図3:高齢者の無歯顎のリスクの健康格差(Itoら、20159)より作成)
歯科疾患の格差は乳幼児期から、成人期、高齢期にまでライフコースを通じて常に存在する6)7)。子どもの時に歯みがきが十分にできていない人は、成人になっても口腔の清掃状態が悪いことが海外の研究で報告されてもいる13)。高齢期のオーラルヘルスの健康格差は子どもの時代からの蓄積された結果でもあるのだ。日本の研究でも「学歴」という若い頃に決まる指標によって高齢期の現在歯数が異なるという健康格差が知られており10)、健康格差がライフコースを通じて蓄積されていることが示唆されている。そのため高齢期のオーラルヘルスの健康格差の解消には、高齢者への対策だけでなく、幼少期からの対策が重要となってくる。子どものう蝕は減少しているが、依然として学校保健統計で最も多い疾患である4)。幼少期の歯科疾患の予防は、ライフコースを通じて高齢期のオーラルヘルスを守るための投資にもなるものであり、これからも一層の対策の推進が求められる。
社会的決定要因を通じたオーラルヘルスの改善をめざして
世界保健機関(WHO)は健康の社会的決定要因が健康格差の最大の原因であるとしている。前述した所得や学歴などの社会経済状況は重要な社会的決定要因である。しかしながら、それ以外にもオーラルヘルスに影響し、しかも健康増進に示唆の富む社会的決定要因も存在する。
歯科疾患の健康格差の縮小として日本で行われていて大きな効果を示している方法として、幼稚園・保育園・学校でのフッ化物洗口によるう蝕予防がある14)15)。現在、日本で販売されている歯磨剤(歯みがき粉)のほとんどの製品にう蝕予防のためのフッ化物(フッ素)が含まれている。ちなみに、フッ化物は高齢者のう蝕予防にも効果がある。誰でも行える歯磨剤や洗口による利用のほか、保険適用されている歯科医師や歯科衛生士による根面う蝕予防のためのフッ化物塗布も有効である。この歯磨剤と同程度かそれよりも薄い濃度のフッ化物洗口液でうがい(洗口)を行うのが「フッ化物洗口法」である。小学校などで実施することで、その地区のすべての子どもたちに恩恵のある「ポピュレーション戦略」となる。すべての子どもたちから少しずつリスクを減らすことで、トータルとしては多数のう蝕予防につながる。
この戦略のよいところは、いわゆる「ハイリスク者」に判定されない子どもたちにも恩恵があることである。ハイリスク者は人数が少ないため、ハイリスク者だけに限った対策よりも、ポピュレーション戦略のほうが集団全体への効果は大きいのである。また、疾患が発生する「前」の予防であるため「一次予防」となる。
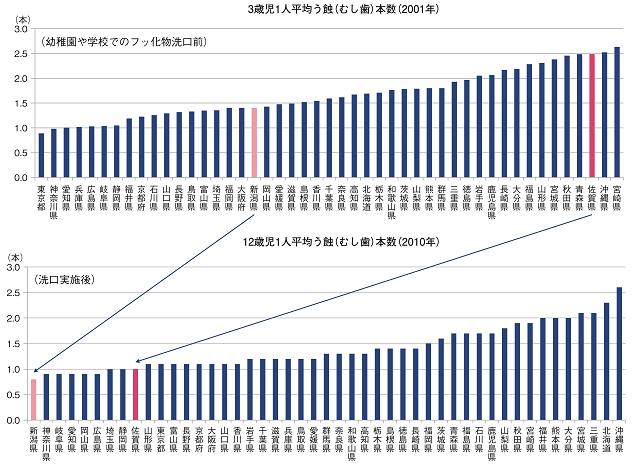
図4にフッ化物洗口によるう蝕の健康格差の縮小の効果について示す。フッ化物洗口を多く実施している新潟県や佐賀県では、実施前の3歳児の時のう蝕の都道府県順位に比べて、12歳の時の順位が大きく改善している。フッ化物応用はハイリスク戦略にも使われているが、この例のように小学校などで実施する場合、学校が予防によい環境になるという社会的決定要因を変える介入となることで大きな効果を示すのである。
こうしたポピュレーション戦略を高齢者のオーラルヘルスで考えた場合、ソーシャル・キャピタルや社会参加を活用した取り組みが考えられている。ソーシャル・キャピタルとは、ネットワークやグループへの参加の結果、得られる資源である16)。人のつながりがあることはサポートが得られたりストレスを減少させたり、情報を得られることなどを通して健康を保護する効果を生み出す17)。食生活や禁煙の行動は友人の影響を受けて広まっていくことも知られている18)。実際、高齢者の口腔の健康に対してもソーシャル・キャピタルやソーシャル・ネットワークが影響することが示唆されている19)20)。また、多様なネットワークを有することは健康によい情報が得られる可能性を増加させると考えられるが、さまざまな背景の友人を有するほど現在歯数が多い傾向にあることが示されている20)。
このようなソーシャル・キャピタルを実際の行政による保健活動に活用した介入研究が存在する。愛知県武豊町で行われたサロンをつくり高齢者が社会参加をする場を創生する試みは、外出と人びとのつながりの機会をつくり出し、健康状態を向上させている21)22)。サロンに参加することで健康に関する情報を入手する機会が増加していることも報告されている23)。そのため、こうしたサロンへの参加でオーラルヘルスに関する情報が入手できるようにするといった介入も効果が期待できるであろう。
図5にこうしたサロン・社会参加介入の口腔の健康増進への可能性を示す。高齢者にとって閉じこもりは健康を悪化させる大きな原因であるが、サロンに参加することは外出の機会にもなる。外出する前には食事をとって歯みがきをするであろう。サロンで人と会話をしたり、その後に会食をするようなことは、口や顔の周辺の筋肉の廃用萎縮の予防にもつながるであろう。周りの人びとから健康情報を入手したり、周りの人びとの影響で歯科医院に定期受診に通うことを開始するようなこともあるかもしれない。これらのことは歯科疾患やオーラルフレイルのリスクをいくらか低下させるであろう。
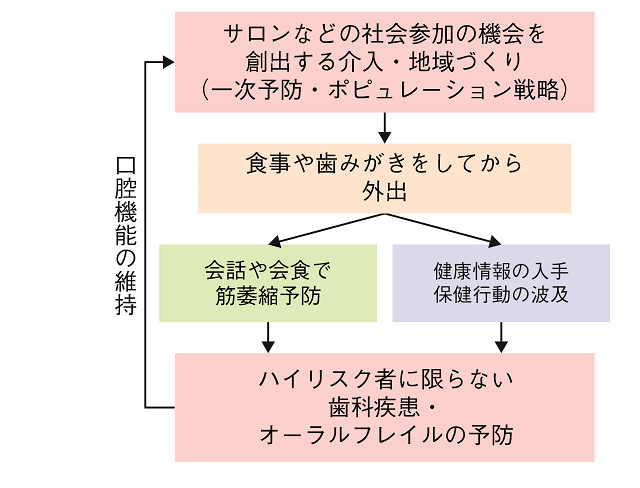
検査などでハイリスク者を特定して介入するハイリスク対策は、母集団が検査などにひっかかった人に限られる(つまり二次予防である)こともあり、参加者を多く集めるのが困難であることが報告されている。サロン参加の介入は近隣の住民全体に参加機会が開かれている。参加者が多ければ、1人ひとりのリスク低下はハイリスク戦略より少なくても、集団全体での疾病発生は少なくなることがポピュレーション戦略の概念から考えられる。そして何より、疾病になる「前」の一次予防対策になる。サロン介入は要介護状態の発生を低下させることが知られているが、これがオーラルフレイルの予防にも有用であれば、口腔の健康増進の重要な一次予防、ポピュレーション戦略となるであろう。今後の研究による検証が望まれる。
参考文献
- Aida J, Kondo K, Yamamoto Tほか:Oral health and cancer,cardiovascular, and respiratory mortality of Japanese. J Dent Res 90:1129-1135,2011.
- 相田潤:【 超高齢社会における8020】歯や義歯の問題で高齢者の閉じこもりが増加. 8020: はち・まる・にい・まる:80-81,2017.
- Matsuyama Y, Aida J, Watt RGほか:Dental Status and Compression of Life Expectancy with Disability. J Dent Res 96:1006-1013,2017.
- 相田潤, 小坂健:歯科口腔保健の重要性:疾病の公衆衛生上の重要性の4基準からの考察. ヘルスサイエンス・ヘルスケア 14:3-12,2014.
- Marcenes W, Kassebaum NJ, Bernabe Eほか: Global burden of oral conditions in 1990-2010: a systematic analysis. J Dent Res 92:592-597,2013.
- 相田潤, 安藤雄一, 柳澤智仁:ライフステージによる日本人の口腔の健康格差の実態:歯科疾患実態調査と国民生活基礎調査から. 口腔衛生学会雑誌 66:458-464,2016.
- 相田潤, 松山祐輔, 小山史穂子ほか, 口腔の健康格差と社会的決定要因. 健康長寿社会に寄与する歯科医療・口腔保健のエビデンス2015. Edited by深井穫博. 東京: 公益社団法人日本歯科医師会;2015.
- 相田潤, 近藤克則, 歯科疾患. 健康の社会的決定要因 疾患・状態別「健康格差」レビュー. Edited by近藤克則. 東京: 日本公衆衛生協会;2013.
- Ito K, Aida J, Yamamoto Tほか:Individual- and community-levelsocial gradients of edentulousness. BMC oral health 15:34,2015.
- Aida J, Kondo K, Kondo Nほか:Income inequality, social capital and self-rated health and dental status in older Japanese. Soc Sci Med 73:1561-1568,2011.
- Matsuyama Y, Aida J, Takeuchi Kほか: Inequalities of dental prosthesis use under universal healthcare insurance. Community Dent Oral Epidemiol 42:122-128,2014.
- Yamamoto T, Kondo K, Aida Jほか:Association between the longest job and oral health: Japan Gerontological Evaluation Study project cross-sectional study. BMC oral health 14:130,2014.
- Broadbent JM, Thomson WM, Boyens JVほか: Dental plaque and oral health during the first 32 years of life. J Am Dent Assoc 142:415-426,2011.
- 相田潤:【 歯科口腔保健の推進】歯科疾患における健康格差とは?公衆衛生 81:47-53,2017.
- Matsuyama Y, Aida J, Taura Kほか:School-Based Fluoride Mouth-Rinse Program Dissemination Associated With Decreasing Dental Caries Inequalities Between Japanese Prefectures: An Ecological Study. J Epidemiol 26:563-571,2016.
- Kawachi I, Berkman LF, Social capital, social cohesion, and health. Social epidemiology. Edited by Berkman LF, Kawachi I,Glymour MM, Second edition. edn. Oxford: Oxford University Press; 2014.
- 相田潤, 近藤克則:【健康格差とソーシャル・キャピタルの『見える化』】ソーシャル・キャピタルと健康格差. 医療と社会 24:57-74,2014.
- クリスタキス(著), ファウラー(著), 鬼澤忍(翻訳):つながり 社会的ネットワークの驚くべき力 講談社, 2010.
- Koyama S, Aida J, Saito Mほか:Community social capital and tooth loss in Japanese older people: a longitudinal cohort study.BMJ Open 6:e010768,2016.
- Aida J, Kondo K, Yamamoto Tほか:Is Social Network Diversity Associated with Tooth Loss among Older Japanese Adults? PLoS One 11:e0159970,2016.
- 平井寛:高齢者サロン事業参加者の個人レベルのソーシャル・キャピタル指標の変化. 農村計画学会誌 28 特別号:201-206,2010.
- Hikichi H, Kondo N, Kondo Kほか:Effect of a community intervention programme promoting social interactions on functional disability prevention for older adults: propensity score matching and instrumental variable analyses, JAGES Taketoyo study. J Epidemiol Community Health 69:905-910,2015.
- 大浦智子, 竹田徳則, 近藤克則ほか:調査報告「憩いのサロン」参加者の健康情報源と情報の授受 サロンは情報の授受の場になっているか? 保健師ジャーナル 69:712-719,2013.
筆者

- 相田 潤(あいだ じゅん)
- 東北大学大学院歯学研究科国際歯科保健学分野准教授
- 略歴:
- 2007年:北海道大学大学院歯学研究科博士課程修了、東北大学大学院歯学研究科国際歯科保健学分野助教、2010年:University College London客員研究員、2011年より現職、2012年:宮城県保健福祉部参与(歯科医療保険政策担当)(兼務)、2014年:東北大学大学院歯学研究科臨床疫学統計支援室室長(兼任)
- 専門分野:
- 公衆衛生学。博士(歯学)
転載元
機関誌「Aging&Health」アンケート
機関誌「Aging&Health」のよりよい誌面作りのため、ご意見・ご感想・ご要望をお聞かせください。
お手数ではございますが、是非ともご協力いただきますようお願いいたします。
