第5章 認知症のケア 4.認知症サポート医
公開月:2019年10月
国立長寿医療センター 長寿医療研修センター長
遠藤 英俊
1.はじめに
認知症の医療には、地域における認知症の診療体制の整備が必須である。そこで基本となるのがかかりつけ医である。かかりつけ医が地域で将来700万人を超える認知症者に対応することが求められていることはいうまでもない。しかしながらこれまでは一般の医師において、どちらかといえば認知症診療は敬遠されてきた。この問題を解決するためには大学での学生教育が重要であることはいうまでもないが、かかりつけの医師の認知症対応力向上研修が必要である。そこで厚生労働省は日本医師会と相談し、平成17年より認知症サポート医研修の導入、平成18年よりかかりつけ認知症対応向上研修を導入した。本章では認知症サポート医の役割とその重要性について解説する。
2.かかりつけ医とサポート医の役割
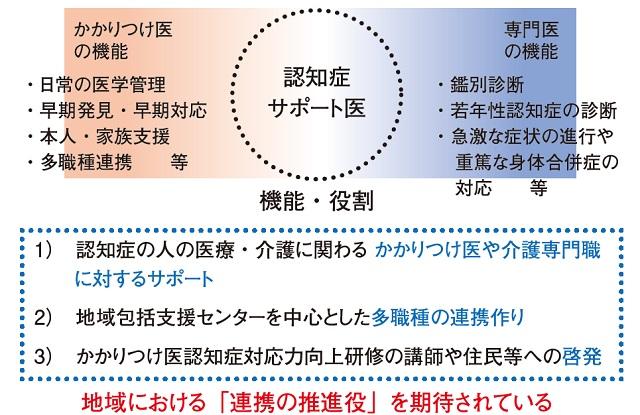
当初認知症サポート医は、前述のようにかかりつけ医への講習を行う者として位置づけられ、研修が開始された(表1)。一方かかりつけ医は、認知症に関する正しい知識と理解を持ち、地域で認知症の人や家族を支援することができる医師として定義されている(表2)。また図1に示すようにかかりつけ医の役割が定義され、診療の質の向上を果たし、サポート医や地域包括支援センターとの連携により、地域の認知症の本人と家族を支え、安心して一日も長く自宅での生活を送れるように支援することが求められている。その際には認知症サポート医はかかりつけ医を支援し、診療のアドバイスを行い、ネットワークの要となることになる(図1)。
表1 認知症サポート医の役割
- 都道府県・指定都市医師会を単位とした、かかりつけ医を対象とした認知症対応力の向上を図るための研修の企画立案
- かかりつけ医の認知症診断等に関する相談役・アドバイザーとなるほか、他の認知症サポート医(推進医師)との連携体制の構築
- 各地域医師会と地域包括支援センターとの連携づくりへの協力
⇒地域における「連携」の推進役を期待されている
表2 かかりつけ医が認知症に対して求められる役割
- 早期段階での発見・気づき
- 日常的な身体疾患対応、健康管理
- 家族の介護負担、不安への理解
- 専門医療機関への受診誘導→医療連携
- 地域の認知症介護サービス諸機関との連携→多職種協働
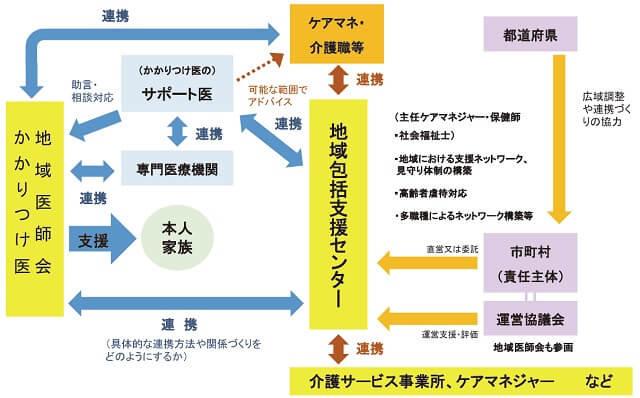
(国立長寿医療研究センター編:平成28年度版認知症サポート医養成研修テキスト.130.より引用)
3.認知症サポート医の歴史と現状
認知症ケア支援体制の整備として、早期発見・診断、相談体制、家族支援などが検討されており、医師は特に認知症の早期発見と診断に重要な役割を果たす必要がある。真に地域医療の最大の担い手として医師はこれでまでもかかりつけ医として役割を果たしてきた。しかし、認知症は専門外として、相談や診療を避けてきた面も一部に見られた。急性期病院においても認知症の診療に困難をきたしはじめている面もある。
一方地域では都道府県の仕事として、かかりつけ医に対して認知症対応向上研修を平成18年度から開始した。国の企画で都道府県事業としてサポート医研修が行われ、都道府県からの研修が委託された国立長寿医療研究センターがサポート医の養成を行っている(図2)。つまりかかりつけ医研修の企画運営や講師役を第一に目的とし、また地域のネットワークリーダー的な役割を期待してサポート医の研修を開始した。
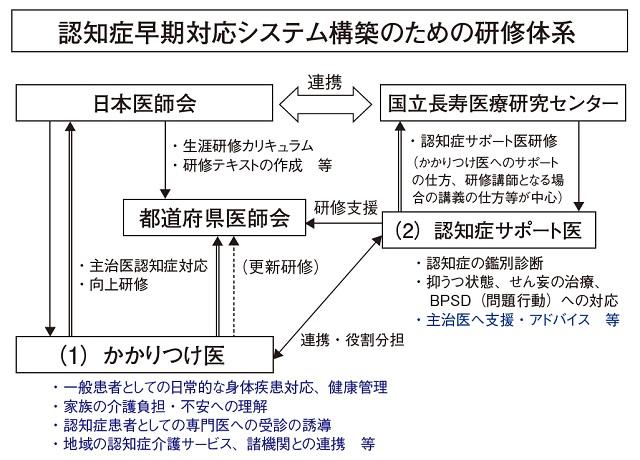
サポート医はかかりつけ医研修を支援し、地域での診断や治療をチームでサポートし、認知症になっても安心して地域で生活を継続できる体制を構築できることを目的としている。地域において、かかりつけ医に専門医を紹介したり、自らがかかりつけ医に相談支援する機能も期待されている。またサポート医は地域ネットワークの構築や連携を支援する場合もある。当初サポート医はかかりつけ医研修の講師役を期待されたが、さらに地域のリーダーとしてのネットワークの構築役も期待されている(図3)。そのために新たにサポート医のためのフォローアップ研修会が地域によって実施されている。サポート医フォローアップ研修の状況は平成28年度では累計で11,589名、28年単年度で3,052名となっている。
(国立長寿医療研究センター編:平成28年度版認知症サポート医養成研修テキスト.2.より引用)
サポート医そのものの人数より多くなっているが、これはフォローアップ研修の対象者がサポート医だけでなく、センター医師や認知症診療に従事する医師を含めている自治体が多いことが原因だと思われる。
その後介護老人保健施設において、認知症短期集中リハビリ加算において、サポート医であることも要件の一つとなった。ここでは認知症リハビリの指示をだす医師としての役割が位置づけられた。
初期集中支援チームにおけるチーム員としての位置づけがなされた。このことにより市町村の依頼を受けて、多くの医師がサポート医研修を受講した。この頃より以前にも増してサポート医は地域での存在感が増し、地域において必要とされる存在となった(図4)。なお初期集中支援チーム設置状況は平成30年4月時点で1,718カ所(未設置23カ所)、設置率98.7%となっている。こうした背景から地域では初期集中支援チームへの理解も少しずつ進んでおり、かかりつけ医の協力や支援も強化されている。なお認知症サポート指導料が開始されたことにより、サポート医の支援チームへの参加も積極的になってきている。
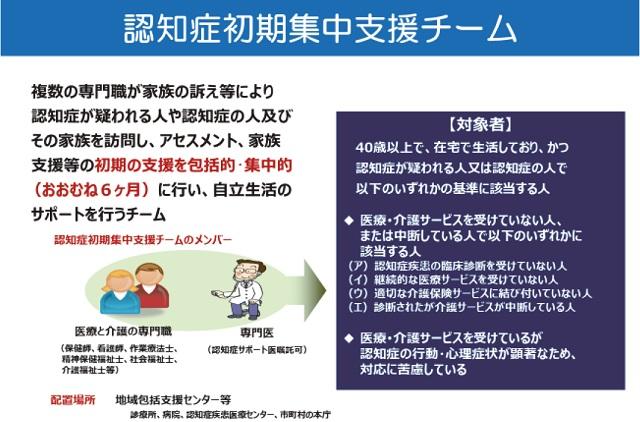
(国立長寿医療研究センター編:平成28年度版認知症サポート医養成研修テキスト.138.より引用)
さらに平成28年4月より、認知症ケア加算Ⅰの人材要件としての位置づけがされた。この人的要件に認知症診療の経験をもつ医師であり、かつ認知症サポート医であることが要件とされた。このことから病院勤務の認知症サポート医の受講者が増加した(表3)。
(より引用改変)

平成30年4月より、認知症サポート指導料が導入された。地域において認知症患者の支援体制の確保に協力する認知症サポート医が行うかかりつけ医への指導・助言や、認知症サポート医による指導・助言を受けたかかりつけ医が、認知症患者の医学管理を行った場合等について評価を設ける。厚生労働大臣が定める施設基準を満たす保険医療機関において、他の保険医療機関からの依頼により、認知症を有する入院中の患者以外の患者に対し、患者又は患者家族の同意を得て、療養上の指導を行うとともに、当該他の保険医療機関に対し、療養方針に係る助言を行った場合に、6月に1回に限り所定点数を算定する。取得するには、認知症サポート医として地域の認知症患者に対する支援体制構築のための役割・業務を担っていることが要件である。
こうした経過を経て、認知症サポート医は年々増加している(図5)。
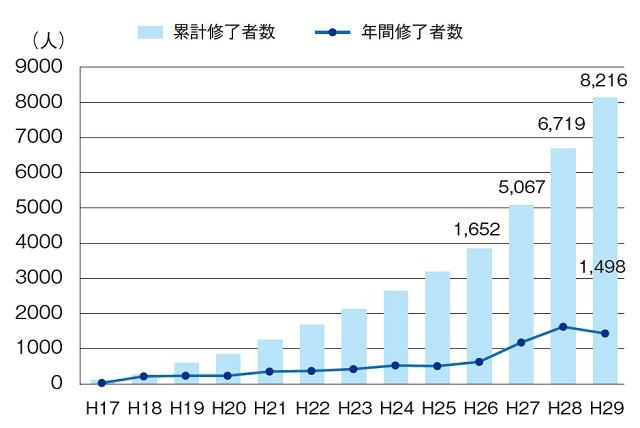
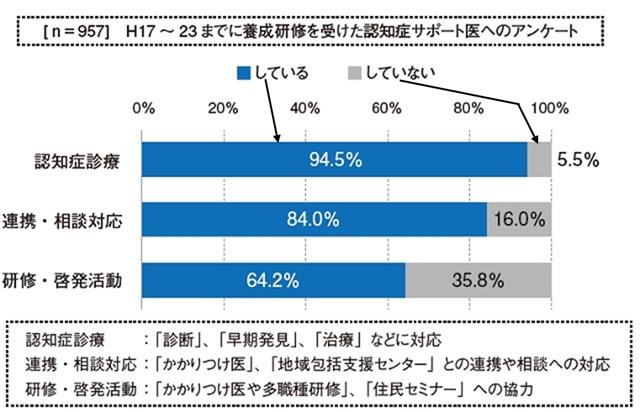
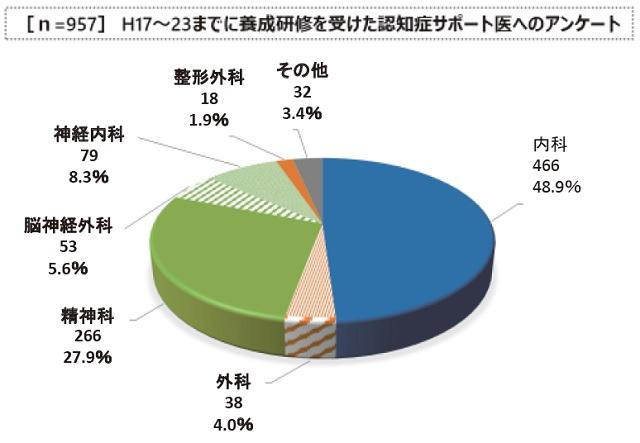
現在すでに8,216人を突破し、新オレンジプランの目標である10,000人も近く目標を超える予定である。こうした認知症サポート医は多くの日本医師会の担当理事や本間昭先生の支援のもとに今日に至っている。今後その数と重要性が増すことはいうまでもない。認知症サポート医の活動状況を図6に示した。多くのサポート医は地域の診療や連携、初期集中のチーム員として活動していることが示されている。その重要性はいまや多大なものになっている。サポート医の診療科の内訳を図7に示した。当然ではあるが内科や精神科の医師が多数を占めている。
(より引用)
(より引用)
4.認知症サポート医フォローアップ事業
1.認知症サポート医先進地
認知症サポート医は最近では上述したように、初期集中支援チームのチーム員会議への出席が求められている。そのため地域でのサポート医の存在感が高まっている。参加している医師は大きな役割をもち、地域のリーダーとなっている。当初我々が想像したよりはるかに大きな意義がある。これも厚労省の施策によるところが大きい。
たとえば鹿児島県薩摩川内市では、サポート医の支援によりDASC21を用いた認知症ならびにMCIのスクリーニングが行われている。単なる認知症の疑いによる通報に留まらず、市の事業として高齢者の全数把握が行われており、認知症ならびにMCIの掘り起こしにつながっている。その意義は大きい。
5.おわりに
認知症のサポート医、かかりつけ医の役割について述べ、さらにその地域での連携システムについてまとめた。今後の地域での活動や展開が期待されている。今後かかりつけ医師、サポート医は地域での認知症の医療とケアに大きく関与することが期待される。そのために認知症サポート医のフォローアップ研修も地域によって実施されており、その活躍に期待したい。
文献
プロフィール

- 遠藤 英俊(えんどう ひでとし)
- 認知症介護研究・研修仙台センター センター長
- 最終学歴
- 1987年 名古屋大学医学部大学院修了
- 主な職歴
- 1990年 米国国立老化研究所客員研究員 1993年 国立療養所中部病院内科医長 2004年 国立長寿医療センター包括診療部長 2010年 独立行政法人国立長寿医療研究センター内科総合診療部長 2014年 同・長寿医療研修センター長 現在に至る
- 主な役職
- 日本認知症学会理事、日本ケアマネジメント学会理事、日本高齢者虐待防止学会副理事長、聖路加看護大学臨床教授、名城大学特任教授
- 主な著書
- 『最新 ボケない!"元気脳"のつくり方』(世界文化社)、かかりつけ医のための認知症マニュアル 社会保険研究所(著者)
※筆者の所属・役職は執筆当時のもの
PDFダウンロード
