総論 フレイルの全体像を学ぶ 7.栄養によるフレイル予防 ①高齢者のフレイル状態と食生活
公開月:2021年9月
国立長寿医療研究センター 老年学・社会科学研究センター
木下 かほり
1:はじめに
我が国の公衆衛生対策は、時代とともに変遷し、感染症や公害などの対策が主だった時代から、健康の維持増進に重点が置かれるようになった(図1)。食生活においても、戦後、高度成長期を境にして食糧不足の時代から飽食の時代へと突入し、ファーストフードの普及や食の欧米化により食事内容が変化した。そのため、国民の健康増進には、生活習慣病の発症・重症化予防に重きが置かれてきた。一方、高齢化が急速に進行した近年では、これに加えて、高齢者の低栄養も健康寿命を阻害しうる重要な問題として注目されるようになった。しかしながら高齢者では生活習慣病と低栄養の問題が併存する場合も珍しくない。そのため、高齢者の健康寿命の延伸には、常に生活習慣病と低栄養対策のギアチェンジの見極めが必要となる。また高齢者では、低栄養を引き起こしうる身体精神心理的特徴、生活背景などの要因が成人と比べて圧倒的に多く存在する。したがって、本人や家族のみならず、医療機関、自治体、地域ボランティアなどが協力しあって支え合う社会の構築が不可欠である。
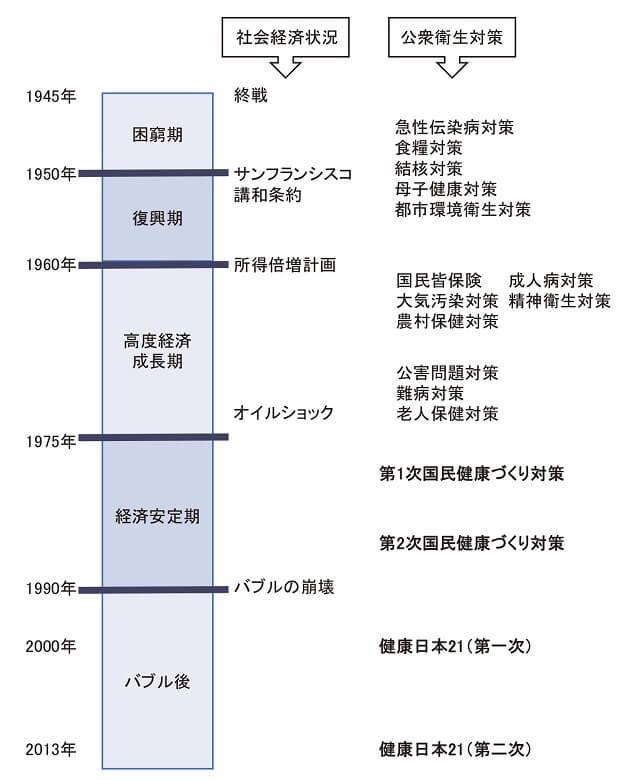
2:我が国の健康施策の変遷
1978年の「第1次国民健康づくり対策」では、市町村保健センター等の設置、保健師などマンパワーの充実、健診体制の整備が行われた。1988年には「第2次国民健康づくり対策(アクティブ80ヘルスプラン)」が開始され、健康増進施設の整備や人材養成等がなされ、一次予防に重点を置いた健康習慣の普及が目指された。2000年には第3次国民健康づくり対策として「健康日本21(第一次)」が開始し、QOLの向上と健康寿命延伸を目的とした、栄養・食生活、身体活動・運動、歯の健康、糖尿病、循環器病など全9分野において具体的な目標設定と評価が行われるようになった。
現在は、2013年から開始された「健康日本21(第二次)」1)において、1.健康寿命の延伸と健康格差の縮小、2.主要な生活習慣病の発症予防と重症化予防の徹底、3.社会生活を営むために必要な機能の維持および向上、4.健康を支え、守るための社会環境の整備、5.栄養・食生活、身体活動・運動、休養、飲酒、喫煙および歯・口腔の健康に関する生活習慣および社会環境の改善の5つを柱とした政策が行われている(表1)。その目標項目では「高齢者の健康」の中に「低栄養傾向(BMI20kg/m2以下)の高齢者の割合の増加の抑制」が新たに設定されており、低栄養傾向の高齢者の割合は15-18%を横ばいで推移している。
表1 健康日本21(第二次)の目標項目一覧
(厚生労働省:国民の健康の増進の総合的な推進を図るための基本的な方針より抜粋)
- 健康寿命の延伸と健康格差の縮小の実現に関する目標
- 主要な生活習慣病の発症予防と重症化予防の徹底に関する目標
- 社会生活を営むために必要な機能の維持・向上に関する目標
- 健康を支え、守るための社会環境の整備に関する目標
- 栄養・食生活、身体活動・運動、休養、飲酒、喫煙および歯・口腔の健康に関する生活習慣及び社会環境の改善に関する目標
※3.社会生活を営むために必要な機能の維持・向上に関する目標(3)高齢者の健康の項目、5.栄養・食生活、身体活動・運動、休養、飲酒、喫煙および歯・口腔の健康に関する生活習慣及び社会環境の改善に関する目標(1)栄養・食生活の項目のみ詳細内容を示した。
3:フレイルと栄養状態
Friedらの示したフレイル表現型は「意図せぬ体重減少」を含み、低栄養はフレイルの中核を成している2)。一方、BMIとフレイルにはU字型の関連が示されており3、4)、フレイル表現型の「筋力低下」は筋組織内の脂肪浸潤と関連し、筋組織内の脂肪が多いと筋力低下を引き起こすことが報告されている5)。これらのことから低栄養と過栄養(肥満)の両者がフレイルのリスク因子になることが示唆されている。しかしながら、肥満とフレイルとの関連を示した報告は欧米での報告で、フレイルとの関連はBMI≧30kg/m2で示されており3、4)、アジアと欧米では体格差があることには注意が必要である。
低栄養の診断基準は、世界で初めての国際基準Global Leadership Initiative on Malnutrition(GLIM)criteria1が提唱されたばかりである6)。低栄養は一般的に、慢性心不全、慢性呼吸器疾患、悪性腫瘍など消耗性の疾患や潰瘍性大腸炎、クローン病などの消化吸収障害を起こす疾患など、病気が原因で生じることが多い。一方、とくに高齢者では、これらの疾患以外に加齢に伴う心身機能の変化や生活背景などが影響して低栄養をきたすことも多く、心身機能の変化や生活背景はフレイルの側面と共通している(後述する)。
4:フレイルと栄養素、食事様式との関連
フレイルと栄養素の摂取不足および血中濃度低下との関連を表27)にまとめた。
| 栄養素 | 摂取不足との関連 | 摂取不足との関連 | 血中濃度低下との関連 | 血中濃度低下との関連 |
|---|---|---|---|---|
| Bartali et al, 2006 (横断研究) | Kobayashi et al, 2014 (横断研究) | Matteini et al, 2008 (横断研究) | Semba et al, 2006 (横断研究) | |
| たんぱく質 | ● | |||
| ビタミンB6 | ● | ● | ||
| ビタミンD | ● | ● | ● | |
| ビタミンE | ● | ● | ● | ● |
| ビタミンC | ● | ● | ||
| 葉酸 | ● | ● | ||
| カロテノイド類 (ビタミンA含む) |
● | ● | ● |
日本人高齢女性を対象とした横断研究では、1日あたりのたんぱく質摂取量が約70g以上であるとフレイルのリスクが低くなることが報告されている8)。また不十分な朝食のたんぱく質摂取量とフレイルとの関連も報告されている9)。日本人の国民健康栄養調査のデータを利用し、朝・昼・夕のたんぱく質の摂取状況を調査した報告では、食事あたりのたんぱく質摂取量が20g未満の者の割合は、30-64歳、65-74歳、75歳以上のどの年代においても朝食で最も多く、また骨格筋合成に必要なロイシンの摂取量が食事あたり2.5gを下回る者の割合は、65-74歳の男性で85.6%、女性で92.3%、75歳以上の男性で87.1%、女性で93.2%と報告されている10)。
食事様式とフレイルの関連では、メタ解析において地中海食の遵守率が高いとフレイルの発生リスクが低下することが報告されている(相対リスク0.48、95%信頼区間0.32-0.72)11)。
5:体重減少と要介護
低栄養の徴候として最も分かりやすいのは、意図せぬ体重の減少である。その目安にはいくつかあるが、我が国の厚生労働省が用いている目安に「6か月間で2-3kg以上の体重減少」がある12)。我々は、地域に在住し要介護認定を受けていない65歳以上の日本人高齢者8,091名を対象に、低栄養の徴候と3年間の新規要介護認定および死亡に対するリスクを検討した13)。「6か月間で2-3kg以上の体重減少あり」または「BMI<18.5kg/m2」のいずれかに該当した者では、いずれにも該当していない者に比べて、3年以内に新規要介護認定を受けるリスクと死亡するリスクがいずれも1.7倍になることを報告している(新規要介護認定に対するハザード比1.66、95%信頼区間1.37-2.03、死亡に対するハザード比1.66、95%信頼区間1.18-2.31)13)。さらに、「6か月間で2-3kg以上の体重減少あり」および「BMI<18.5kg/m2」の両方に該当した者では、新規要介護認定を受けるリスクは、ハザード比2.59、95%信頼区間1.56-4.26に上昇した13)。なお、同データで、「6か月間で2-3kg以上の体重減少あり」にのみ該当した場合の3年間の新規要介護認定を受けるリスクは、ハザード比1.71、95%信頼区間1.34-2.19であり、有意に高いリスクを示した(未公開データ)。また体格変化と12年間のフレイル発生との関連について調査したフィンランドの研究で、BMIが正常域を維持した群(参照群)、過体重を維持した群、体重が増加した群、体重が減少した群の4つの群では、体重減少群が最も高いフレイル発生リスクを有したことが報告されている(オッズ比3.7、95%信頼区間1.3-10.5)14)。
したがって、体重減少の徴候を早期に捉え、対処することは高齢者の健康寿命延伸のために非常に重要である。しかしながら、自宅に体重計が無い高齢者や長年測定をしていない者、目が悪く測定値が見えないから測らないという者も珍しくない。筆者が病院に勤務していた頃、高齢患者の来院時に体重を測定すると、本人が思っていた体重より2kg以上低い値を示して本人が驚く、といったケースを度々経験した。体重測定は高齢者本人に「気付き」を与えるきっかけになる。また体重測定の習慣化は、高齢者本人にとっては自身の体に注意を向けること、関わる側の人間にとっては低栄養の徴候の早期発見を可能にすることの両面で大切である。
6:高齢者の心身機能の変化や生活背景と食生活
フレイルの特徴は、身体的・精神心理的・社会的側面で構成されることが挙げられるが、これらの側面は高齢者の食生活にも影響を与える(図2)15)。特に、これらの側面が要因となって生じる食行動(食事内容)については、適切なサポートにより改善が期待できるにもかかわらず、見逃されやすいので注意が必要である。
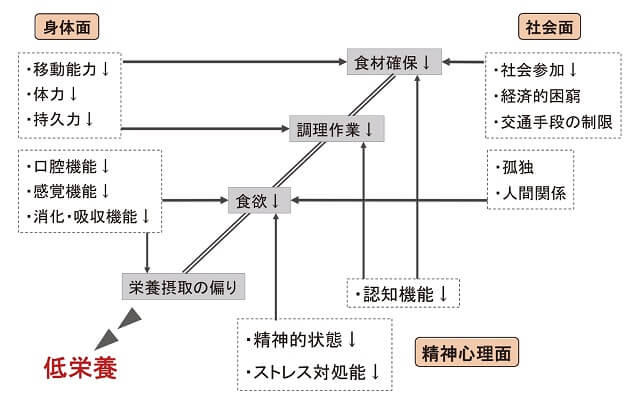
(木下かほり,201815)より引用)
1.身体的側面と食行動
身体的側面が食行動に与える影響として、筋力の低下や下肢の疼痛などから長距離の歩行や重たいものを運ぶのが難しくなると、買い物に出かけても即席麺やパン類など軽いものを購入しやすくなる。日本人を対象とした研究で、買い物が不便な高齢者では、肉・魚・野菜・果物の摂取不足が1.2-1.3倍高くなることが報告されている16)。肉や魚はたんぱく質が豊富な食品であり、たんぱく質の摂取量が多いほどフレイルのリスクが低下することが報告されている17)。野菜や果物についても、これらを多く摂取するほどフレイルのリスクを抑制することが報告されている18)。また調理従事者が腰や膝の痛みから長時間の立位に苦痛を感じるようになると、調理作業が簡素化し、調理済み食品で済ませたり、品数を減らしたりしやすくなる。咀嚼機能の衰えや味覚低下などの口腔機能の問題や、下痢・便秘など消化吸収機能の問題から食欲が低下したり、1日の食事を3食から2食に減らしたりする場合もある。
2.精神心理的側面と食行動
精神心理的側面が食行動に与える影響として、配偶者やペットの死などの精神的ストレスから食欲が低下する場合がある。食欲の低下は体重減少を予測する重要なサインである19)。高齢者では、配偶者やペットとの別れという喪失以外にも、以前にできたことが出来なくなったという喪失体験を積み重ねていることが多い。たとえば、歩くのが遅くなった、耳が聞こえにくい、食べるときにむせたり食べこぼしたりするようになった、という喪失体験が精神的ストレスを生じる。またそれらが原因で他者との関わりを閉ざしてしまう場合がある。調理従事者の認知機能の低下により、買い物に出かけても同じものばかり購入する、味付けがおかしくなる、作る料理が限られてくるなどといった問題が生じる場合もある。このケースでは調理従事者の配偶者にも栄養不良が生じる。この配偶者のみをみた場合、配偶者自身には問題がないため栄養不良の原因が発見されにくいことがある。反対に、これをきっかけに調理従事者の認知機能低下の新規発見に繋がる場合もある。
3.社会的側面と食行動
社会的側面が食行動に与える影響として、閉じこもりや交通手段の制限などから買い物に出かける回数の減少や、近くにスーパーマーケットがないなどの理由から、腐りやすく食べきれない生鮮食品の購入を控えたりする場合がある。先行研究では、近くにスーパーマーケットがない者では食事の質が低下することが報告されており20)、食事の質とフレイルには負の関連が報告されている21)。一方で、買い物に不便な者でも隣人との付き合いが多いと、食事の質の低下が緩和されることも報告されている16)。経済的な困窮もまた、生鮮食品の購入を控えたり、食べる量を制限したりすることに繋がる。フレイルとの関連が指摘されている孤食や人間関係の希薄化は食欲低下を引き起こす。調理に従事していた配偶者の急な入院などから慣れない調理を行うようになり食生活が悪化する場合もある。
このように、高齢者をとりまく心身機能や生活背景が食行動に影響を与えている場合があり、これらの問題には、自治体や民間事業、ボランティアなどの社会資源によるサポートの効果が期待できる。具体的には、サロン・デイサービスなどにおける共食、食材や弁当の宅配サービス、民生委員やボランティア、地域包括支援センター職員による見守りなどである。また医療従事者は、医療の観点から、生活習慣病の重症化と低栄養対策のいずれに重点を置くか、都度、優先順位を考えながらのサポートが必要であり、加えて生活の観点から、その食生活を引き起こしている背景要因に対応した工夫を丁寧に指導することで改善を目指す必要がある。具体的には食材保存の工夫、簡単な調理法、節約料理、咀嚼に配慮した調理などである。
文献
プロフィール

- 木下 かほり(きのした かおり)
- 国立長寿医療研究センター 老年学・社会科学研究センター
- 最終学歴
- 2018年 椙山女学園大学大学院生活科学研究科食品栄養科学専攻生活科学修士修了
- 主な職歴
- 2007年 国立病院機構長良医療センター管理栄養士 2014年 国立長寿医療研究センター栄養管理部主任 2017年 国立長寿医療研究センター老年学・社会科学研究センター特任研究員 現在に至る
- 専門分野
- 栄養学、老年学
