各論1 様々な臨床病態とフレイルの関連 6.聴平衡覚障害とフレイル対策
公開月:2021年9月
奈良県立医科大学耳鼻咽喉・頭頸部外科学教室 教授
北原 糺
1:はじめに
団塊の世代が75歳以上の後期高齢者となる2025年に向けて、専門外来を訪れる難聴患者、めまい患者に占める高齢者の割合が徐々に増加していくことは明らかである。聴覚障害は音刺激入力の減少から認知症の危険因子とされ、平衡覚障害はつまずき-転倒-骨折-寝たきりという負のスパイラルから、やはり認知症の危険因子とされる。高齢者の難聴やめまいを診療するにあたり、加齢が聴平衡覚機構におよぼす影響について理解し、聴平衡覚フレイルへの対策を考えたい。
2:聴覚機構と加齢変化
1.聴覚機構
耳は音の受容器であり、また、後述のように身体のバランスを保つ平衡覚をも司る。耳は解剖学的に外耳、中耳、内耳に分類される(図1A)。外耳~中耳は、音の振動を内耳に伝える役割を果たすことから「伝音系」、内耳とそれ以降の脳へと続く中枢聴覚路は、音の振動を電気エネルギーに変換し脳に伝える役割を果たすことから「感音系」と呼ぶ。
われわれが耳にする音の正体とは「空気の振動エネルギー」のことである。それを耳が感知し電気エネルギーに変換し、脳が認識することで音を知覚している。まず、音(空気の振動エネルギー)は、外耳道から入り鼓膜を振動させる。その振動は中耳内の耳小骨で増幅され蝸牛に伝わる。内耳(蝸牛)内はリンパ液で満たされており、中耳からの振動はリンパ液(外リンパ)を揺らすとともに基底板を振動させる。基底板上にはコルチ器と呼ばれる音を感知する部位があり、この振動にコルチ器の内外有毛細胞が反応し、蝸牛神経を興奮させる。その後、神経活動の情報は後迷路を経て、聴覚中枢である大脳皮質聴覚野(一次聴覚野)に至り、はじめて音が聞こえたと認識される(図1B)。
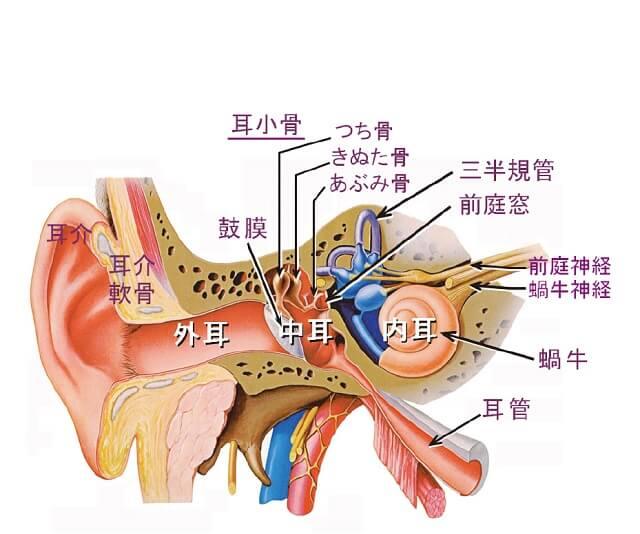
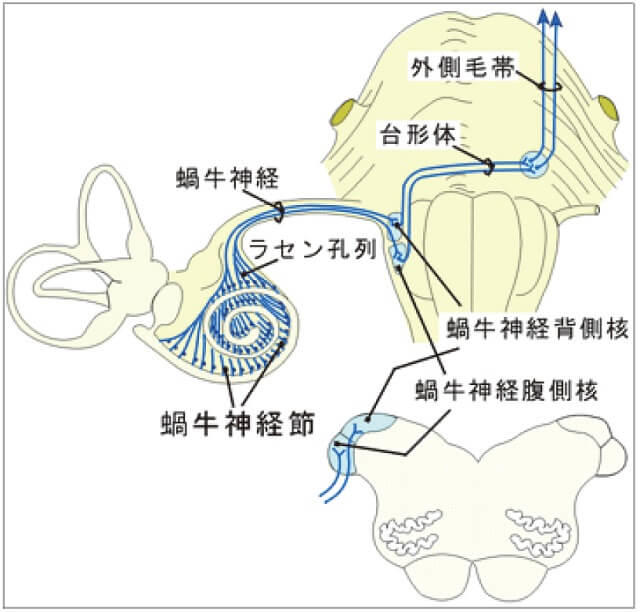
図1 耳の構造(A)と中枢聴覚路(B)
音を知覚するうえで大切な役割を果たす器官が蝸牛(または内耳)である。漢字のごとくカタツムリの殻の形(2回転半)をしており、ヒトの全長は約33mmである。
巻貝状の蝸牛を引き伸ばしてその断面を見ると3つの領域に区分されている(図2A)。一番上が前庭階、中央が中央階または蝸牛管、下方が鼓室階である。前庭階と鼓室階は蝸牛の頭頂でつながっており、内腔は低K+のリンパ液(外リンパ)に満たされている。蝸牛管は巻貝の先端で盲端になっており、内腔は高K+のリンパ液(内リンパ)で満たされている。蝸牛管の外側壁には血管条があり、蝸牛内にエネルギーを供給している。また、蝸牛管と鼓室階との間の膜を基底板とよび、基底板上にコルチ器がある。
コルチ器には3列の外有毛細胞と1列の内有毛細胞があり、底部は求心性と遠心性の神経終末が付着している(図2B)。有毛細胞の先端には「聴毛」と呼ばれる毛が生えており、外側に屈曲すると脱分極し刺激的に、内側に屈曲すると抑制的に有毛細胞が働く。すなわち、聴毛がセンサーの役割を果たし、興奮によって有毛細胞が伸びたり縮んだりして振動を電気エネルギーに変換している。また、有毛細胞は位置する基底板の場所によって、分析する音の周波数が異なる。蝸牛の入り口周辺(基底部)の有毛細胞は高音(高い周波数)、蝸牛の頭頂部分では低音(低い周波数)を分析し、そこで音の高低を識別している(図2C)1、2)。
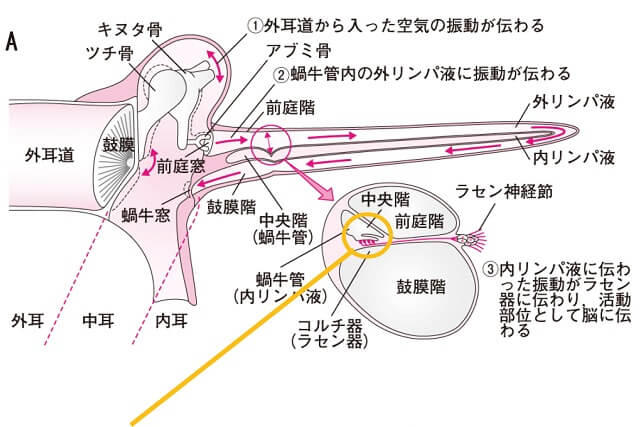
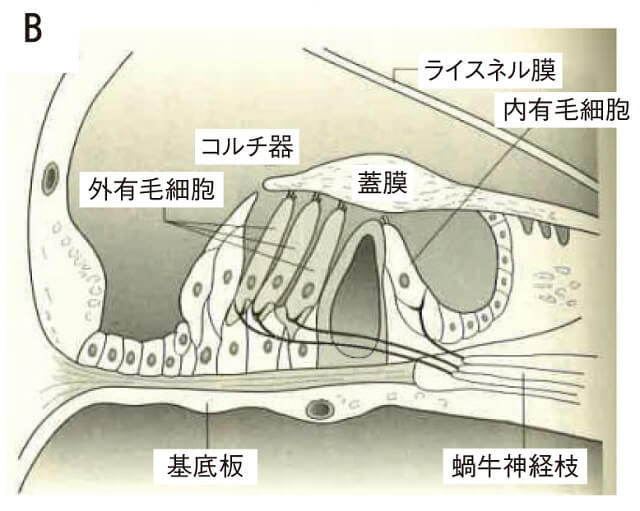
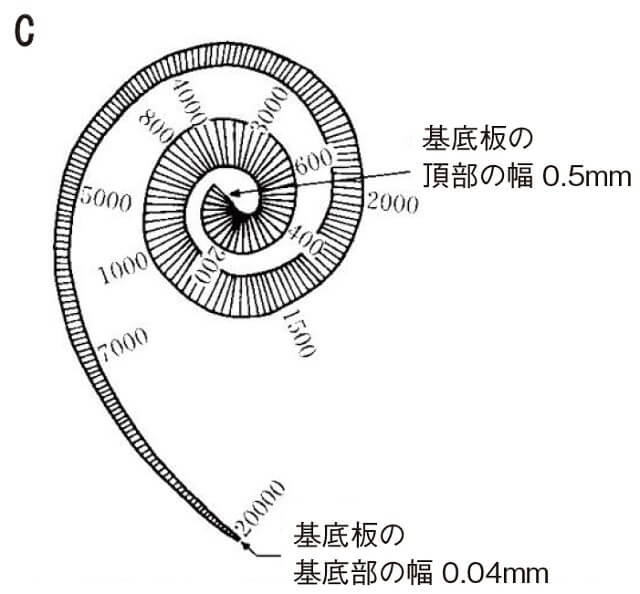
図2 蝸牛内の仕組み(A)、コルチ器(B)、蝸牛基底板(C)
2.聴覚機構の加齢性変化
全聴覚路において加齢性変化が起きるが、ここでは感音系(内耳、中枢聴覚路)の加齢性変化について解説する。
一般的に年齢を重ねると高い音から聞きとりにくくなる(図3)3)。この理由は高い音は蝸牛入り口近く(基底部)の有毛細胞が分析しているが、音は基底部から入ってくるため、基底部の有毛細胞ほどあらゆる音に曝され、ダメージを受けやすくなるのである。蝸牛内の加齢性変化について病理学的に多くの報告がなされているが、Schuknechtら4)は加齢性難聴を聴力所見と側頭骨病理との関連にもとづいて6つのパターンに分類している(表1)。他にミトコンドリアを始めとする遺伝子レベルの研究もなされている5)。また、最近の研究で加齢性難聴や騒音性難聴の病態として有毛細胞に結合するシナプスの障害(cochlear synapthopathy)が報告されている6)。
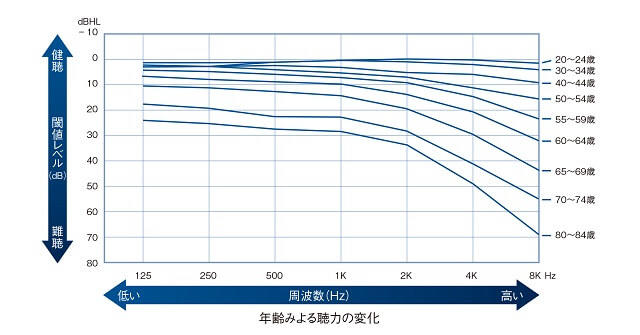
(立木孝,他,20203)より引用改変)
加齢とともに高い周波数の音域の聴力が低下し、高い音が聞き取りづらくなる。
| 分類 | 所見 |
|---|---|
| 蝸牛感覚細胞の障害 (Sensory presbycusis) |
聴力型は両側性の高音障害型で、病理的には基底回転の有毛細胞の障害を認める。 |
| 蝸牛神経の障害 (Neural presbycusis) |
聴力型は高音漸傾型から全周波数にわたっての聴力の低下を認め、特に語音明瞭度の低下が強い。病理所見の主病変は蝸牛神経の消失で、らせん神経節細胞が15000以下へ減少する場合とされている。 |
| 血管条変性(Strial presbycusis) | 聴力型は水平型を示し全周波数域におよぶが、語音明瞭度は保持される。病理所見の主病変は血管条の萎縮とされ、血管条が30%以上消失場合とされている。主に中回転から頂回転にみられる。 |
| 蝸牛伝音障害(Chochlear conductive presbycusis) | 力型は高音漸傾型を示し、聴力閾値の最高と最低の閾値差が50dB以上、隣り合う周波数の閾値差が25dBを超えないもので、かつ病理所見で1-3の分類のいずれにも当てはまらないものと定義されている。 |
| Mixed presbycusis | 病理学的に上の1-3の分類の複数の分類にあてはまる場合。 |
| Interminate presbycusis | 聴力型、病理所見ともに、上の分類の条件を満たさないタイプの老人性難聴。 |
中枢聴覚路の加齢性変化は、蝸牛神経から大脳皮質までの全域において神経細胞が減少する。病理的には神経細胞体の萎縮、消失、色素沈着、形態変化とさまざまである。これらの後迷路の障害が加齢に伴う聴覚機能の低下(時間分解能の低下、騒音下での聞き取りの低下、方向感機能の低下など)や耳鳴に関与していることが考えられている。
加齢性難聴の国内罹患率は80歳以上で男性86.8%、女性72.6%と報告されている7)。加齢性難聴は両方の耳の聞こえが加齢に伴い少しずつ進行性に低下するが、難聴の程度は個人差が大きく、遺伝的な要因もあるものと考えられる。また内耳障害以外に後迷路障害を合併するため、語音聴力もあわせて低下する。難聴は騒音など環境因子や薬剤、喫煙などの生活因子の影響を受ける。また、中耳炎や外傷などの難聴疾患も加齢性難聴に悪影響を与える。薬物治療が困難であることから、これらの難聴の要因を避け、難聴の進行を防ぐことが重要と考えられる。
3.聴覚機構のフレイル対策
2017年のLancet誌に認知症の危険因子とその寄与率がレビューされ、人生において回避可能な危険因子と不可避な危険因子が解説された8)。年齢とともに高音域から進行する加齢性聴覚障害は、音刺激入力の減少という観点から、認知症の危険因子とされる。中年期における認知症危険因子としての寄与率9%は、高血圧や肥満より明らかに高率である。
哺乳類以上の内耳の細胞、神経は、一旦障害を受けると再生することはないため、感音難聴患者は難聴が軽度であれば補聴器、両側高度であれば人工内耳による補聴を考える。あくまで聴覚機能を回復させるのではなく、機器を利用して聴覚機能を補うのである。そうは言っても、フレイル対策として音刺激を大脳皮質に入れることがポイントであるので、補聴器等による補聴は立派なフレイル対策、認知症予防対策となる7)。補聴器は早めに装用させるように心掛け、時間をかけて補聴器のある生活に慣れさせていくことが肝要である。
3:平衡覚機構と加齢変化
1.平衡覚機構
内耳には蝸牛のほかに「前庭」と呼ばれる平衡覚を司る器官がある。この前庭が身体の回転や動き、重力などを感じ取り、身体のバランスを保つ役割を果たす。カタツムリの殻のような形状の蝸牛に対し、前庭はカタツムリの頭に相当する部分のように見えなくもない。また、平衡覚は前庭だけでなく、視覚や体性感覚(深部感覚)などからの情報もかかわっており、平衡覚の認識に関与している(図4)。
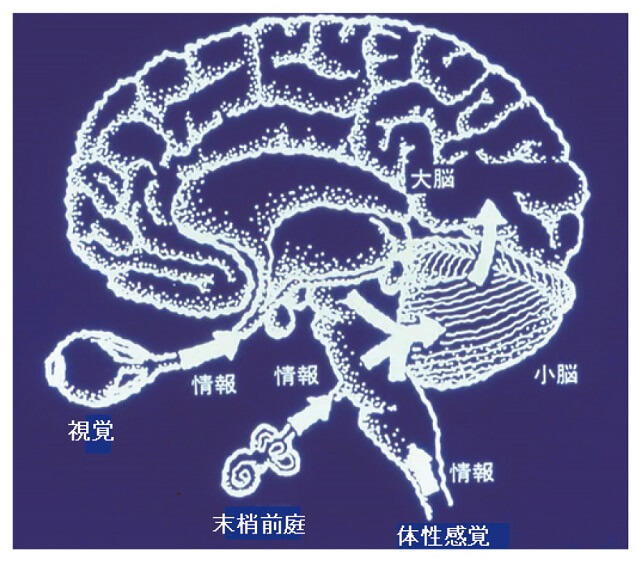
体平衡保持は両側内耳における前庭耳石器および半規管からの末梢前庭情報、眼からの視覚情報、手足における筋肉および関節からの体性感覚情報が前庭小脳で統合され、大脳皮質に上がり、平衡覚として認識される。どの部位が障害を受けてもめまい・平衡障害が生じるが、基本的には相補的に代償され、体平衡を保持する方向に働く。
平衡覚のシステムは聴覚と対比して考えると理解しやすい。平衡覚(聴覚)はまず内耳における前庭(蝸牛)と呼ばれる末梢前庭系(末梢聴覚系)で受け取られる。蝸牛が音刺激を感受するのに対して、前庭は加速度刺激を感受する。
さらに詳しく言うと、前庭は耳石器と半規管からなり、耳石器は「卵形嚢、球形嚢」、半規管は「前半規管、後半規管、外側半規管」から構成され、それぞれ直線加速度と回転加速度を感受する(図5)。このように片耳で5個、両耳で計10個の末梢感覚器が働くことにより、ヒトは重力下のすべての方向の加速度刺激を知覚している。実際、健常者は日常、耳石器から浮いたり沈んだり引っ張られるような感覚、半規管からぐるぐる回る感覚を感受することになるが、同部位に障害が加わると、患者はそのような症状を訴えることになる。
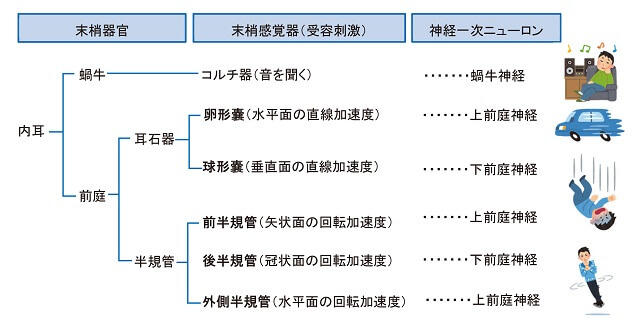
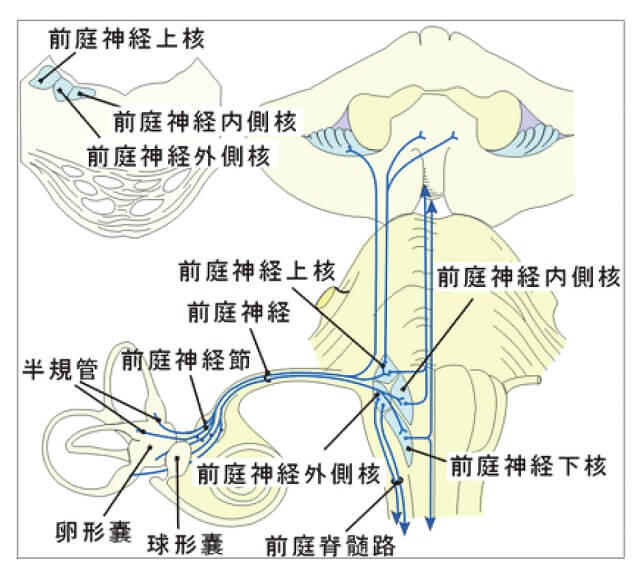
耳石器には平衡斑、各半規管には膨大部と呼ばれる部位に有毛細胞があり(図6)、聴覚同様に有毛細胞によって刺激情報が受け取られ、末梢から高次の中枢へと伝達している。中枢前庭系(中枢聴覚系)で平衡覚(聴覚)情報を受け取るのは、脳幹レベルでは前庭神経核(蝸牛神経核)である。この際、前庭神経核2次ニューロンは内側核、外側核、上核、下核に分かれる。末梢と中枢を結ぶ導線が前庭神経1次ニューロン(蝸牛神経1次ニューロン)である。この際、前庭神経1次ニューロンは上前庭神経と下前庭神経に分かれており、それぞれ耳石器卵形嚢および外側半規管、前半規管からの入力、耳石器球形嚢および後半規管からの入力を中枢脳幹の前庭神経核に伝える役割を担っている(図7)。脳幹より高次における前庭系システム、すなわち皮質前庭野(皮質聴覚野)の詳細に関しては、現在も不明な点が多い。
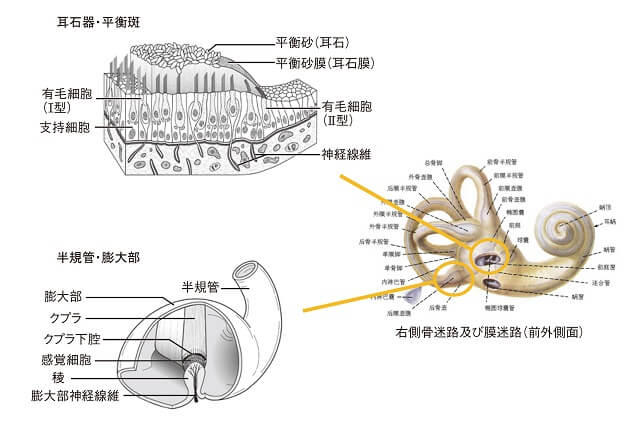
耳石器には卵形嚢と球形嚢があり、その中に平衡斑がある。平衡斑の表面は、ゼラチン様物質からなる耳石膜で覆われ、その上に炭酸カルシウムからできている耳石が多数散在している。耳石膜がずれることで有毛細胞が刺激される(前後左右、上下など直線的な動きを感知)。
各半規管の付け根に膨大部があり、有毛細胞がクプラと呼ばれるゼラチン様物質に包み込まれている。膨大部内のリンパ液の流れによってクプラが動かされ、有毛細胞が刺激される(回転の動きを感知)。
2.平衡覚機構の加齢性変化
ヒト剖検例の報告によると、末梢前庭系・前庭半規管の感覚有毛細胞数は、70歳以上の症例において耳石器で25%、半規管で40%減少することが明らかにされている9)。耳石器では卵形嚢、球形嚢とも、細胞数のみならず耳石の減少、形態の変化も報告されている。また、前庭神経1次ニューロン数も30歳から60歳の間で20%減少し10)、中枢脳幹の前庭神経核2次ニューロン数も上核以外で加齢により有意に減少していると報告されている11)。
加齢による末梢前庭系の感覚有毛細胞、神経細胞の機能低下には個人差があるが、危険因子となる生活習慣、環境要因に関して考えてみたい。末梢前庭系の感覚有毛細胞および神経細胞は十分な血流量により栄養されており、適正な内外リンパ組成により正常に機能している。したがって、動脈硬化につながる偏った食習慣、血管攣縮を引き起こす喫煙習慣などを正したい。また、血流もリンパも適切な水分代謝が重要であり、水分摂取制限は好ましくない。持続的強大音響の聴取は聴覚のみならず平衡覚にも悪影響を及ぼすため、趣味であれば十分な休憩、職業であれば適切な防御を啓発する必要がある。耳石器における耳石成分は主として炭酸カルシウムで構成されており、以前から加齢、閉経による耳石易剥離性が指摘されている。適度なカルシウム+ビタミンD摂取、必要であれば女性ホルモン治療、骨粗鬆症治療を考慮する。適度な運動は末梢前庭系の血流改善にも良いし、末梢前庭情報、視覚情報、体性感覚情報と中枢前庭系との相互連携を増強させるために勧められる。
前項において、末梢から中枢に至る前庭系システム全体が加齢による影響を受けることを述べた。しかしながら、このような前庭系の総合的加齢変化は臨床的にも老齢動物を用いた基礎医学的にも中枢前庭系の神経可塑性によってある程度は代償されることがわかっている。通常、中枢脳幹の前庭神経核2次ニューロンの神経活動性は、対側からの交連線維や小脳(前庭小脳:IX・X葉、片葉)から両側性に強く抑制を受け、左右のバランスをとっている12)。この交連線維や小脳からの抑制成分の増強、減弱によって、前庭系の総合的加齢変化は代償され、基本的には症状が表に出ないように取り繕っているのである。
そうは言うものの、加齢による平衡障害(presby-ataxia)を訴える患者数は年々増加している。先述のとおり、末梢から中枢に至る前庭系システムは、視覚情報、体性感覚情報からも側方支援を受けている(図4)。したがって、内耳に不具合が生じても、眼からの視覚症状と足腰の踏ん張りという体性感覚情報で体平衡を補っている。しかしながら、視覚も体性感覚も加齢により衰えるため、加齢による前庭系システムの変化を補いきれなくなるのである。そうなると、治療戦略としては視覚情報、体性感覚情報を増加させることが重要になる。白内障の手術を受けるのも一案であろうし、体性感覚を鍛えるのは後述する前庭リハビリテーションということになる。
3.平衡覚機構のフレイル対策
2017年のLancet誌に認知症の危険因子とその寄与率がレビューされ、人生において回避可能な危険因子と不可避な危険因子が解説された8)。平衡覚障害はつまずき-転倒-骨折-寝たきりという負のスパイラルから認知症の危険因子と考えられるが、直接的な因子としては取り上げられていない。老年期の危険因子として喫煙、うつ、低身体活動、社会的孤立、糖尿病が挙げられているが、平衡障害により身体活動の制限(3%)を余儀なくされ、ひいては社会的孤立(2%)、うつ(4%)へと悪影響を及ぼすことを考えると、老年期における平衡障害は認知症危険因子としての寄与率9%となる。これは中年期の危険因子である難聴の寄与率9%に匹敵する。
緩徐に進行する高齢者の加齢性平衡覚障害への対応策として、国内外で前庭動眼反射や前庭脊髄反射の改善を促す様々な形式の前庭リハビリテーションの有効性が報告されてきた。しかしながら、前庭リハの内容に関して過去の報告をレビューした論文によると、各施設各方式による治療成績に有意差は認められなかった13)。このことから、当めまいセンターでは前庭リハビリテーションの完遂率を高めることを目的とし、単純かつ合理的に視覚、体性感覚情報を取り入れることができ、状況に応じて内容をステップアップさせることができるよう、簡素化した前庭リハビリテーションを再構成したので一例として参考にされたい(図8)14)。
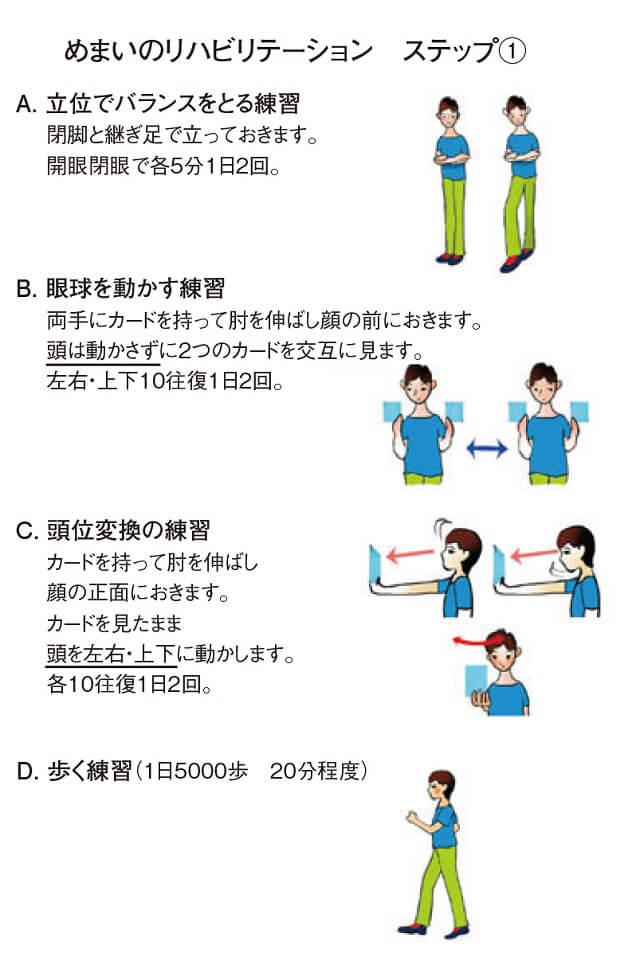
(A:立位でバランスをとる練習-開脚と継足で立つ、B:眼球を動かす練習-頭を動かさずに顔の前の2枚のカードを交互にみる、C:頭位変換の練習-顔の前のカードを見たまま頭を上下左右に動かす、D:歩く練習)
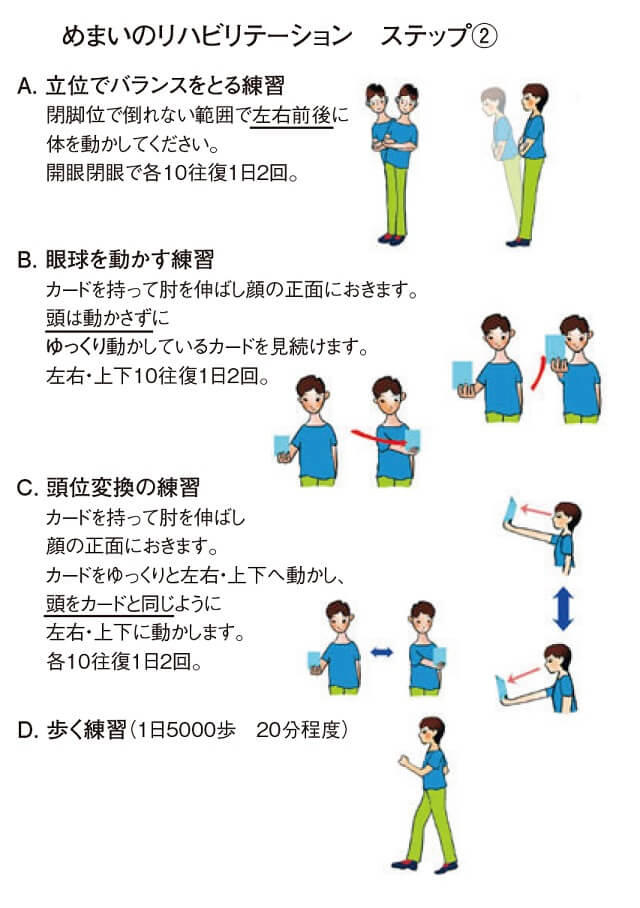
(A:立位でバランスをとる練習-閉脚で立ち体を前後左右に揺らす、B:眼球を動かす練習-頭を動かさずにゆっくり動かしたカードを見続ける、C:頭位変換の練習-ゆっくり動かしたカードと同時に頭を動かす、D:歩く練習)
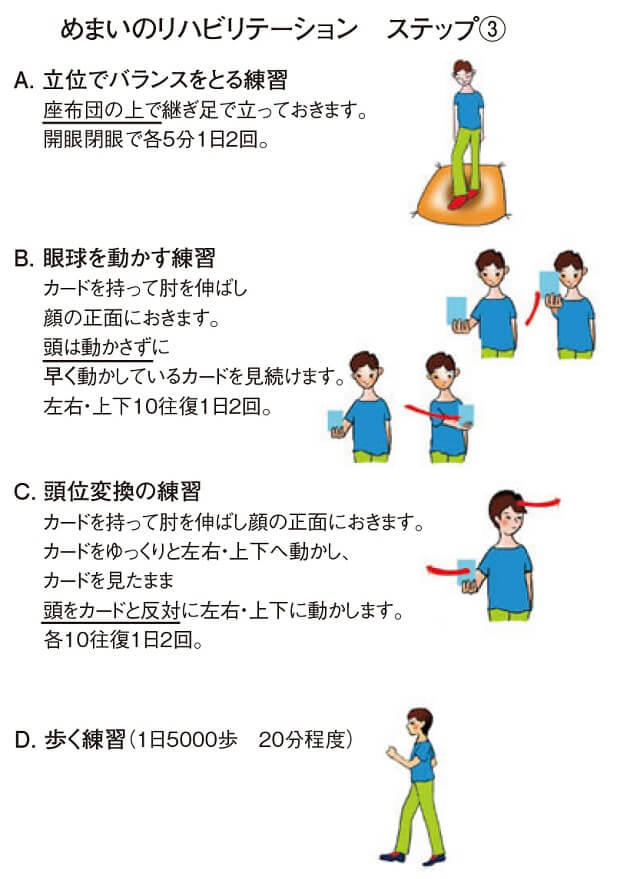
(A:立位でバランスをとる練習-座布団の上で継足で立つ、B:眼球を動かす練習-頭を動かさずにはやく動かしたカードを見続ける、C:頭位変換の練習-ゆっくり動かしたカードと反対側に頭を動かす、D:歩く練習)
ステップ1から3のリハビリテーションを2か月ずつ合計6か月行う。
毎日、めまい感、完遂率を記録用紙に記録してもらいフィードバックする。
図8 前庭リハビリテーションの一例―奈良医大まほろば式
4:おわりに
多くの医療関係者は患者の病気を治すことに心血を注ぎ、そのことを解決するための研究を行っている。このことは昔も今も将来も、変わらず重要だ。しかし超高齢社会の到来で、年齢とともに身体に起こってくる、言わばどうすることもできない変化を主訴に、診療所を受診する患者の割合が増える。基本的に傷ついた内耳組織は再生しないので、聴平衡覚分野は、まさにその問題に直面することになる。
iPS細胞を駆使して老朽化した臓器を新しいものに取り替えるアンチ・エイジングの考え方が未来医療の流行とされる中、これまで頑張ってくれた臓器をいたわり、周辺臓器と協調させていくスマート・エイジングの考え方も明日の医療にとって注目されている。このことをスポーツ・チームに例えると、お金をかけて代わりの選手を次々に連れてきて優勝を目指すチーム作りもカッコイイかも知れないが、今まで頑張ってきた選手をお払い箱にするのではなく、さらに鍛えて頑張ってもらい、手持ちの選手どうしの連携を深めて強いチームにする。そんな人間味あふれるスマート・エイジングなチーム作りが、これから医療にとって重要な位置を占めることになる。
文献
プロフィール

- 北原 糺(きたはら ただし)
- 奈良県立医科大学耳鼻咽喉・頭頸部外科学教室 教授
- 最終学歴
- 1997年 大阪大学大学院医学系研究科博士課程修了
- 主な職歴
- 1997年 大阪労災病院耳鼻咽喉科医員 2001年 大阪大学医学部耳鼻咽喉科学教室助手 2002年 米国ピッツバーグ大学医学部耳鼻咽喉科研究員 2008年 大阪大学医学部耳鼻咽喉科学教室講師 2010年 大阪労災病院耳鼻咽喉科部長 2012年 大阪大学医学部耳鼻咽喉科学教室准教授 2014年 奈良県立医科大学耳鼻咽喉・頭頸部外科学教室教授 2016年 奈良県立医科大学附属病院めまいセンターセンター長兼任 現在に至る
- 専門分野
- 日本耳鼻咽喉科認定・耳鼻咽喉科専門医
- 所属学会
- 日本めまい平衡医学会・専門会員、日本めまい平衡医学会・理事、日本耳科学会・理事
- 受賞歴
- 国際バラニー学会・若手研究奨励賞(スウェーデン王国ウプサラ市2006年)、国際ポリッツァー学会賞・臨床部門(米国オハイオ州クリーブランド2007年)、日本めまい平衡医学会・60周年記念理事長賞(山口県湯田温泉2018年)
