各論4 トピックス4 新型コロナウイルス感染症(COVID-19)とフレイル対策 ②要介護高齢者へのリスク管理 高齢者施設における新型コロナウイルス感染症クラスターの発生
公開月:2021年9月
全国老人保健施設協会 常任理事
医療法人若弘会 介護老人保健施設竜間之郷 施設長
大河内 二郎
本稿では、新型コロナウイルス感染症(COVID-19)のリスク管理として、老人保健施設におけるCOVID-19の発生状況を要約するとともに、施設において発生したクラスターの事例から課題および対策について論じた。
1:経緯
2019年12月に中国・武漢市で報告された肺炎は、「COVID-19」(新型コロナウイルス感染症、以下COVID-19)と名付けられ、いまや世界中に拡散し2020年9月には世界で約3,000万人が罹患し、死者も90万人をこえた(ジョンズ・ホプキンス大学システム科学工学センター集計)。日本でも2020年3月以降の感染者急増を受け、COVID-19は指定感染症とされ政府が全国を対象に「緊急事態宣言」を出して、感染拡大防止へ向けて外出自粛などの徹底を国民に呼びかける事態となった。その後緊急事態宣言は解除されたものの、感染者数、死者数は国内外で増加しつづけている。COVID-19は2020年9月現在、収束の気配がない。高齢者施設におけるCOVID-19感染は、ヨーロッパで当初から注目され2020年4月に高齢者施設におけるCOVID-19による死者数をまとめた報告がなされた(表1)。これによると高齢者施設での死亡者が全死亡の約半数に及ぶとされた1)。日本でも厚生労働省は2020年2月より様々な注意喚起を行ってきた。
| 報告日 | 施設内死亡者数 | 全死亡者に占める割合 | 入所ベッドに占める死亡者数の割合 | |
|---|---|---|---|---|
| ベルギー | 4月10日 | 1405 | 42% | 0.8% |
| フランス | 4月11日 | 6177 | 45% | 0.7% |
| アイルランド | 4月11日 | 156 | 54% | 0.5% |
| イタリア | 4月6日 | 9509 | 53% | 3.2% |
| スペイン | 4月8日 | 95756 | 57% | 2.5% |
2:高齢者施設におけるCOVID-19の発生の実態
表2に全国老人保健施設協会が2020年9月までに把握した介護老人保健施設(以下老健)における発生事例を示した。これによると利用者、職員を合わせ約500名が感染した。利用者における死亡率は入所344名と通所44名に対して入所60名、通所4名であり死亡率は16.5%であった。特別養護老人ホーム(介護福祉施設)は老健より入退所の頻度が少なく、COVID-19発生の頻度は老健よりも少ない。全国には約3,800の老健があり全床数では約36万である。1床あたり死亡率は0.02%であり、表1に示した欧州における死亡率の20分の1から100分の1程度であり、2020年9月までは比較的コントロールされていたと考えられる。しかしながら、COVID-19は政府により結核、SARSと同等の二類感染症に指定された。これは、感染力と罹患した場合の重篤性などに基づき、その危険性が判断されたものであり、感染症法により行政府は入院勧告(感染症法に基づく措置の場合、検査費・入院費は公費で負担する)や就業の制限を行うことができる。
| No | 都道府県 | 定員(入所) |
定員(通所リハ ) | 感染者数(入所) | 感染者数(通所) | 感染者数(職員) | 死者数(入所) | 死者数(通所) | 死者数(職員) | 発生日 | 収束日 | 収束までの日数 |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | 東京都 | 165床 | 70人 | 1 | 2月22日 | 2月27日 | 5 | |||||
| 2 | 熊本県 | 100床 | 45人 | 1 | 3月5日 | 3月10日 | 5 | |||||
| 3 | 兵庫県 | 100床 | 41人 | 25 | 7 | 4 | 3月7日 | 4月9日 | 33 | |||
| 4 | 神奈川県 | 150床 | 46人 | 2 | 1 | 3月15日 | 4月6日 | 22 | ||||
| 5 | 茨城県 | 100床 | 20人 | 14 | 3 | 3月28日 | 5月7日 | 40 | ||||
| 6 | 和歌山県 | 95床 | 50人 | 1 | 3月27日 | 4月2日 | 6 | |||||
| 7 | 福岡県 | 100床 | 0人 | 25 | 12 | 6 | 4月2日 | 6月15日 | 74 | |||
| 8 | 高知県 | 54床 | 40人 | 2 | 4月2日 | 5月11日 | 39 | |||||
| 9 | 千葉県 | 150床 | 20人 | 18 | 5 | 5 | 4月8日 | 6月12日 | 65 | |||
| 10 | 沖縄県 | 85床 | 40人 | 1 | 4月12日 | 不明 | ― | |||||
| 11 | 千葉県 | 100床 | 30人 | 29 | 6 | 12 | 4月15日 | 6月15日 | 61 | |||
| 12 | 三重県 | 100床 | 37人 | 1 | 4月16日 | 5月7日 | 21 | |||||
| 13 | 富山県 | 79床 | 10人 | 41 | 18 | 12 | 4月17日 | 7月16日 | 90 | |||
| 14 | 愛知県 | 146床 | 40人 | 7 | 1 | 1 | 4月15日 | 5月12日 | 27 | |||
| 15 | 大阪府 | 100床 | 20人 | 1 | 4月27日 | 5月11日 | 14 | |||||
| 16 | 北海道 | 100床 | 60人 | 71 | 21 | 17 | 4月26日 | 7月3日 | 68 | |||
| 17 | 東京都 | 100床 | 35人 | 25 | 7 | 6月27日 | 8月3日 | 37 | ||||
| 18 | 熊本県 | 96床 | 40人 | 42 | 9 | 3 | 7月26日 | 9月10日 | 46 | |||
| 19 | 埼玉県 | 120床 | 40人 | 11 | 4 | 8月2日 | 不明 | |||||
| 20 | 神奈川県 | 150床 | 60人 | 1 | 7月3日 | 8月6日 | 7 | |||||
| 21 | 京都府 | 76床 | 29人 | 1 | 1 | 7月31日 | 9月7日 | 38 | ||||
| 22 | 宮城県 | 100床 | 30人 | 1 | 1 | 8月4日 | 不明 | |||||
| 23 | 沖縄県 | 95床 | 25人 | 1 | 1 | 不明 | 不明 | |||||
| 24 | 沖縄県 | 100床 | 50人 | 1 | 7月28日 | 不明 | ||||||
| 25 | 大阪府 | 100床 | 55人 | 28 | 3 | 8月13日 | ||||||
| 26 | 大阪府 | 100床 | 20人 | 26 | 3 | 4 | 8月12日 | |||||
| 27 | 東京都 | 21床 | 20人 | 1 | 8月3日 | |||||||
| 28 | 茨城県 | 100床 | 20人 | 1 | 8月18日 | 9月1日 | 14 | |||||
| 29 | 東京都 | 128床 | 69人 | 1 | 8月19日 | 9月3日 | 15 | |||||
| 30 | 東京都 | 218床 | 40人 | 18 | 4 | 8月20日 | ||||||
| 31 | 群馬県 | 100床 | 40人 | 1 | 9月4日 | |||||||
| 合計 | 344 | 44 | 118 | 60 | 4 | 0 | 平均日数 | 34.6 | ||||
| 利用者を含む | 45.5 |
※表の感染者及び死者数は施設内のものである。家族や濃厚接触者等の数はカウントしていない。
※感染者数及び死亡者数はニュース、新聞及びHP等で公表されているものを参考としている。
※施設から収束の報告がない2020年9月16日段階での最新のデータを含む
3:COVID-19が発生していない段階での施設での対策
COVID-19が発生していない施設での対策を図1に示した。この他の具体的な対策は以下の通りであり、各施設は施設内感染を防ぐために実施したと考えられる。この他日本環境感染症学会は、高齢者施設での対応ガイドラインを示している2)。
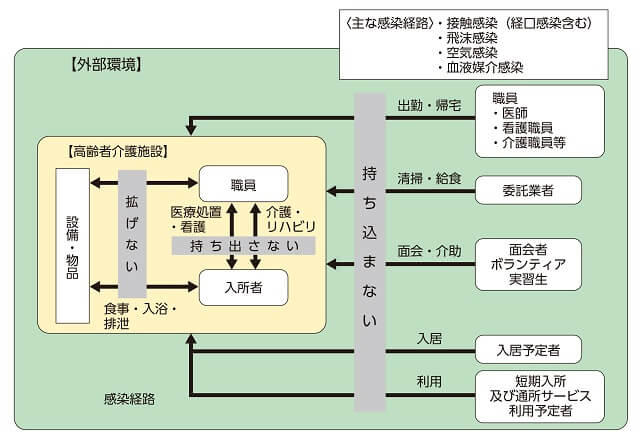
(厚生労働省,20194)より引用)
4:高齢者施設で発生した場合
老健を含む高齢者施設でCOVID-19が疑われる事例が発生した場合、施設管理者は保健所に報告し、その指示に基づいて検査が行われる。また、職員、利用者に関わらず濃厚接触者も同様に検査が行われ、それが職員の場合は、濃厚接触者と判断されると2週間の就業制限を行うこととなる。
多くの高齢者施設は、従来からの介護従事者の不足が指摘されている5)。たとえば濃厚接触と疑われる職員が6人いれば、ウイルス検査で陰性であっても後に陽性化する可能性があるため、この6名は14日間の就業制限が課せられる。そうすると、施設は通常のサービスができなくなる。例えばデイケアの中止、あるいは縮小後その分の人員をフロアに配置するなどの対応が考えられる。
5:老人保健施設竜間之郷におけるクラスター発生から考えるリスク対応
2020年8月7日、他院からリハビリのため当施設1階に入所した女性が8月8日(1日目)に発熱した。8月10日に保健所より濃厚接触者であるとの連絡があり、4床室から2床室の単独利用へと転室し、8月11日にPCR検査を実施したところ陽性となり即日入院となった。この時点で、保健所と濃厚接触者は利用者10名、職員6名を認定し、行政検査としてPCR検査を実施した。以後、保健所および関連病院の感染症専門医の指導の元、ゾーニングを行っていった。当初濃厚接触者と判定された利用者および職員には陽性者はいなかったが、翌日利用者の男性1名が発熱し検査を行ったところ陽性であった。さらにこの男性の同室者が2名おり、そのうち1名の男性が陽性であった(7日目で計3名陽性)。この方の濃厚接触者を検査するとさらに3名が陽性となり、この段階で1階の利用者全員を濃厚接触者と考え再度検査を行った。職員についても同様に検査を実施したが12日目の段階で全員陰性であった。なお、1階と2階の間の行動を制限していたにも関わらず、陽性の男性が夜間に2階に行っていたことが判明し、2階入所者も全員検査を行ったところ、女性1名のみ陽性であった。経過中、2階フロアで陽性となったのはこの方のみであった。その後これまで陰性であった利用者27名と職員3名が陽性と判定された。陽性と判断された利用者はすみやかに近隣の病院に保健所の指示に基づいて転院した。陽性となった職員は、ホテル療養となった。
6:施設におけるCOVID-19 陽性者の時間的な広がり
図2に当施設における発生の時間的なばらつきを示した。38日目(9月14日)を最後に陽性者がでていないことから、このクラスターはその14日後の9月28日に隔離解除を行うことができた。
この図から、当初の陽性者から18日目までに陽性となった22名(うち職員1名)への感染と関係していると考えられた。一方、22日目からの感染は徹底したゾーニング後や、感染症対策をおこなっていても感染していた方々と考えられた。後半に発生した数名は同室者であり、直接接触あるいは、介護の際に職員によって伝播した可能性がある。
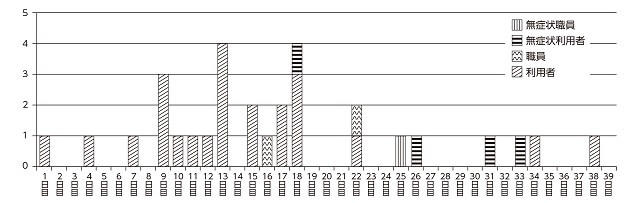
無症状は検査日にてグラフ化
7:施設における陽性者発生の空間的な広がり
図3に当施設で発生した陽性者の空間的な広がりを示した。赤で示した部分は最大限ゾーニングした際のエリアを示している。110号室と108号室は、クラスター発生判明後、陽性者が発生した場合に陽性者をこれらの部屋に移動して入院まで待機していただく部屋として使用した。115号室からは発生者がいなかったが、それ以外の居室からは陽性者が発生した。クラスター発生当初の陽性者は、比較的自分で動ける方が多く利用者間の感染の多さが示唆された。
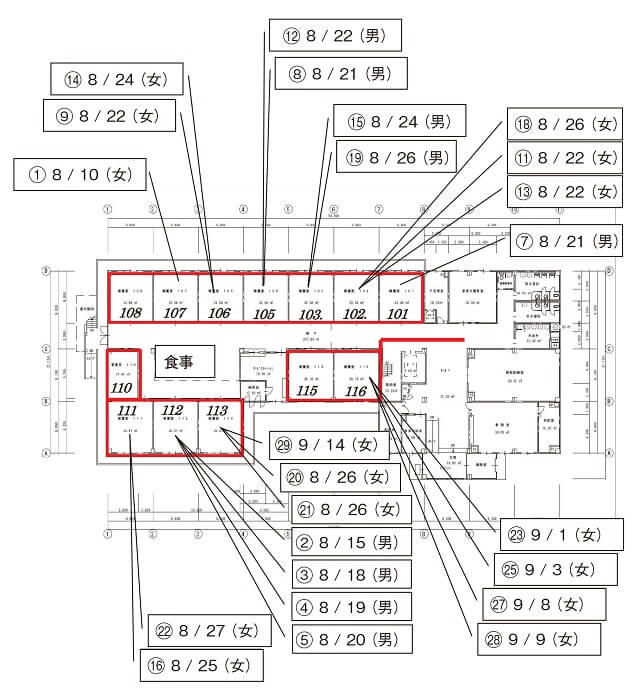
発生した順および日付で記した施設内での広がり。図は発生が判明した部屋を示している。隔離のための部屋の移動もあり、必ずしも8月10日発生時に利用していた部屋ではない。8月20日に陽性判明した6番目の発生者は2階の利用者であり、図には示していない。
8:濃厚接触者の判断
1.入所者における濃厚接触者の判断
入所者の多くはマスクをつけていなかった。マスク装着をお願いして使用していただける方もいるが、多くはマスクの意味が理解できない。また活発な認知症の方は普段は施設内を自由に動いていた。従って、COVID-19発生時はこの方々はすべて濃厚接触者と考えるべきであった。一方、一部の利用者はほぼ寝たきりで部屋から出てくることはない。この方々については、疑わしい接触がない限りは濃厚接触者としなくてもいいのかもしれない。今回のクラスターのエピソードでは115号室、116号室の要介護度が高く自室にとどまる利用者であった。115号室については、感染者が出なかったが、116号室はやや遅れて発生した。このため職員からの感染も考えられた。
2.職員における濃厚接触者
今回のエピソードでは発生当初6名の職員を濃厚接触者として認定した。この方々は14日間の就業停止となった。ウイルス検査を行ったところ、この濃厚接触者の中にはウイルス検査での陽性者はいなかった。一方、この6名以外の3名が最初のウイルス検査では陰性であったがその後、陽性と判定され自宅療養となった。クラスターが生じた後、職員は全員マスク、ゴーグルおよび防護服を着用していたにもかかわらず、感染した職員がいた。
職員の濃厚接触者の判断は容易ではない。なぜならば濃厚接触者と多く認定すれば14日の就業停止職員が多数でることとなり、職員数が不足するからである。保健所と綿密に検討した上でこれらの対象者を絞り込む必要があった。職員の濃厚接触者を出さないためには、COVID-19が流行していない段階から、マスク・ゴーグルや手袋の着用を促していく必要があるが、介護保健施設では、利用者とのコミュニケーションを積極的に図るため、この考え方が浸透していなかった。
9:初期対応について
10:利用者の活動抑制について
利用者はさまざまな日常生活活動が制限を受ける。まず、トイレの使用制限のため、部屋でポータブルトイレでの排泄を余儀なくされる利用者がいる。食堂は使用できず、各居室での食事となる。
これまで老健では認知症を有しかつ活動的な高齢者を比較的自由にさせることで、機能維持を図ってきた。ところが、感染症流行下では、薬剤や室内施錠等の手段を使用しなければ、本人や他の利用者を感染症から守ることができないという状況に置かれた。認知症で活発に動く方の活動制限は特に困難で、これまで当施設で例外的にしか使用してこなかったメジャートランキライザーを多用しなければならない事態となった。当施設では主にクエチアピンを使用したが、それでも活動制限ができない認知症高齢者はいた。本来あるべき対応は、利用者の活動性や行事への参加を促し、認知症リハビリテーションを行うことで周辺症状を抑制することであるが、感染症管理上はこういったアプローチが十分に出来なかった。平時の老人保健施設の理念と感染症下で行う抑制が矛盾しており、判断に苦慮することが多かった。
11:クラスター発生後のリハビリテーションについては以下の問題点が挙げられた
12:施設におけるゾーニングについて
1.ゾーニングの区別
COVID-19クラスターが発生した時のゾーニングは常に見直しが必要である。ゾーニングを行ったスペースの間はビニールカーテンや、使用していないベッド等で明確に区切りをする他、そのスペースを明示するための標識をビニールテープ等でマーキングした。
2.発生時期別にみるゾーニング
大きく分けてもこのようなゾーニングの見直しが行われた。またゾーニングは施設職員だけでは十分対応できなかったので、関連病院の医師や保健所の指導のもとに行われた。一方ゾーニングのためにビニールカーテンなどを多用しており、職員の大きな労力が必要となった。

施設の一番奥の部分に当初発生した方々を移動した。職員の出入りも、施設側からではなく、スクリーンの奥にあるドアから行われた。

施設のほぼ全面がゾーニング対象となった。この図は玄関フロアから入ったところのスペースであり、右の部屋は通常は会議室であるが、ここは、倉庫および休憩室として用いられた。
手前の部屋に、発症後治療を受けた方々が入室した。そのため、図の中央のカーテンの位置は戻りの利用者数に併せて変化した。
13:検査体制について
1.ウイルス検査について
その後も高齢者施設での感染は不顕性感染からの場合が多いことが報告され、入所者への全数調査が必要である6)。当施設においても陽性者を把握するためにはPCR等の検査が必要であって、発熱やSpO2に基づいた感染の推定は行うべきでない。またウイルス検査が陰性の場合であっても、図3のように時間的な広がりがあるため検査は複数回必要となる。今回のエピソードでは一人当たり最大6回のウイルス検査が行われた。伝播から、感染、陽性化まではタイムラグがあり、1回のみの検査では判断できず、複数回検査を必要とする場合があることを想定しておく必要がある。また、行政検査は結果が翌日報告となるため、対応に時間的なギャップが生じた。今回のクラスター発生では3種類の検査方法が使い分けられた。
2.新規入所者のウイルス検査体制の確立
老健ではウイルス検査の費用を保険請求できない。今回のようなエピソードを防ぐには入所時および疑い時にCOVID-19検査が出来るようにする必要がある。またCOVID-19感染陽性者は発熱や血中酸素濃度の低下を含む臨床症状では判断できない。比較的特異的な症状とされる味覚障害は、認知症患者では確認することが困難であった。これから冬にかけてインフルエンザの流行期でもある。インフルエンザの場合、発熱等の症状が比較的明確であるが、現在老健ではインフルエンザに対する検査費用も施設の持ち出しである。今後の施設内クラスター発生に対応するためには、感染症検査についての費用について見直すべきである。
3.職員に対する検査体制
施設勤務職員は、いつ職場で感染するか、あるいはしらない間に感染していて、それを利用者等にうつすか恐怖の中で仕事をしている状態。職員に対する検査体制の確立が望ましい。
14:COVID-19罹患者の再入所について
COVID-19に罹患すると利用者は指定された病院に入院する。その後一定期間を経た後、利用者は施設に戻ってくるのであるが、この対応も慣れないことが多かった。COVID-19に罹患し入院した場合、現在の退院のルールは以下のようになっている。
1.有症状者の場合
2.無症状病原体保有者の場合
今回当施設でのクラスター発生で施設内での陽性確認が続きゾーニングが継続している中で、最速無症候の利用者が10日程度で戻ってくる際の対応に苦慮した。戻ってくる方が活発な認知症患者の場合、ゾーニングを無視して動くためゾーニングの工夫が必要であった。
3.再入所時の在宅酸素療法加算
以前から指摘されているように老健では介護報酬のしばりから在宅酸素療法が受けにくい状態である。高齢者のCOVID-19感染後は血中酸素が低下したままの方が多く、入院した病院から、退所後は在宅酸素療法の継続の指示が出されるがそのコストは施設持ちである。従って元の入所施設に戻すことが困難となる。老健入所者においても、在宅酸素が問題なく提供できる体制を構築すべきと考える。
4.感染症後の短期集中リハの再実施
COVID-19で入院した方の心身機能レベルの低下が著しい。今後これらはデータをまとめて別途報告したい。本来老人保健施設では短期集中リハビリテーション7)および認知症短期集中リハビリテーション8)により、入所直後の利用者の機能の改善が得られている9)。入所後の時期にも依存するが、多くの利用者が時期的に短期集中リハ、認短リハの適応の時期ではない。しかしこういった方々こそ短期集中リハビリテーションが求められる。
5.入院中の併存症の悪化
COVID-19で入院している期間、利用者の併存症が悪化する場合がある。今回のエピソードにおいても、入院中に褥瘡が悪化し、再入所後再度入院して、褥瘡の治療を要する方がいた。
6.その他の問題
15:おわりに
本来老健は利用者の活動性やADLを上げるための工夫をしている施設である。ところがCOVID-19が蔓延してから、面会が制限された。クラスターが発生すると保健所等の指導により、厳しい隔離が行われることになった。居室から出てこれないと当然ADLは低下する。またこれまで毎日のように行われたレクリエーションも中止されたため、認知機能の低下もあるであろう。老人保健施設の理念とは異なるこのような対策をどのように、あるべき理念との融合を図るかは課題である。
また今後はデータを整理し利用者の心身機能がCOVID-19クラスターの発生でどのように変化したのかも検討していく予定である。
文献
プロフィール

- 大河内 二郎(おおこうち じろう)
- 全国老人保健施設協会 常任理事
医療法人若弘会 介護老人保健施設竜間之郷 施設長 - 最終学歴
- 2005年 医学博士取得(産業医科大学)
- 主な職歴
- 1990年 筑波大学附属病院内科研修医 1992年 東京都老人医療センター神経内科医師 1999年 産業医科大学公衆衛生学助手 2000年 厚生労働省老人保健福祉局老人保健課課長補佐 2005年 九州大学大学院医学研究院医療ネットワーク学助教授 現職 医療法人若弘会 介護老人保健施設竜間之郷 施設長、筑波大学大学院非常勤講師、全国老人保健施設協会常任理事、東京大学医学部大学院在宅医療学特任講師
- 専門分野
- 神経内科、老年医学、公衆衛生学、地域医療学
